содержание .. 1 2 3 4 ..
Ситуационные задачи для первичной аккредитации по специальности «Лечебное дело» (2018 год) - часть 3
Ситуационная задача 195 [K002058]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Пациент К. 29 лет обратился к врачу-терапевту участковому с жалобами на частые
слабые ноющие боли в эпигастральной области, уменьшающиеся после приѐма пищи,
чувство быстрого насыщения, отрыжку кислым. Также отмечает общую слабость,
неустойчивость стула.
Указанные жалобы периодически беспокоят в течение последних 5 лет, текущее
ухудшение самочувствия - 1,5 недели назад.
Самостоятельно принимал антациды с кратковременным положительным
эффектом.
При объективном осмотре: состояние удовлетворительное. Кожные покровы и
видимые слизистые нормальной окраски, чистые. Со стороны сердечно-сосудистой,
дыхательной систем без особенностей. Язык влажный, обложен белым налѐтом. Живот
обычной формы, при пальпации мягкий, болезненный в эпигастральной области.
В клиническом анализе крови: эритроциты - 4,8×1012/л, гемоглобин - 140 г/л,
цветовой показатель - 0,87, тромбоциты - 380×109/л, лейкоциты - 7,2×109/л, СОЭ - 16 мм/ч.
В биохимическом анализе крови: АЛТ - 21 Ед/л, АСТ - 18 Ед/л, амилаза - 53 Ед/л,
щелочная фосфатаза - 78 Ед/л.
Выполнено ФГДС: в просвете желудка большое количество слизи. Явления
умеренной атрофии в пилорическом отделе желудка, отѐк и гиперемия в фундальном
отделе желудка. Перистальтика активная. Желудок хорошо расправляется воздухом.
Хелпил-тест +++.
Вопросы:
1. Сформулируйте наиболее вероятный диагноз.
2. Есть ли необходимость проведения эрадикационной терапии в данном случае?
3. Предложите план лечения.
4. Какие факторы естественной защиты слизистой оболочки желудка и факторы
агрессии Вы знаете?
5. Какие осложнения данного заболевания возможны в случае отсутствия
специфического лечения?
219
Ситуационная задача 196 [K002059]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Врач-терапевт участковый поликлиники вызвал машину скорой медицинской
помощи с целью возможной госпитализации для женщины 45 лет, у которой предположил
диагноз
«ишемическая болезнь сердца. Острый коронарный синдром. Бронхиальная
астма, обострениеª.
Из анамнеза известно, что в течение последних
10 лет, после значительного
уменьшения физической активности, отмечает постоянное увеличение массы тела, на
фоне чего стала отмечать приступообразный, преимущественно сухой мучительный
кашель, сопровождающийся ощущением нехватки воздуха.
Через некоторое время стала также отмечать боли за грудиной при физической
нагрузке, наиболее выраженные во время работы в огороде (прополка грядок).
Была обследована амбулаторно. Выставлен диагноз «бронхиальная астма тяжѐлого,
непрерывно рецидивирующего течения. ИБС: стенокардия напряжения III ф. к. Ожирение
II ст.ª.
Назначенное лечение
-
Преднизолон, ингаляционные глюкокортикоиды,
бронхолитики, - имело незначительный эффект.
Приѐм нитратов, со слов больной, был эффективен, приводя к купированию
загрудинной боли в течение получаса.
В течение последних 2-3 недель отмечает появление загрудинной боли в ночное
время в первой половине ночи, особенно после плотного позднего ужина, что стало
поводом для обращения за медицинской помощью.
Бригадой скорой помощи по данным клинической картины, а также по данным
ЭКГ и высокочувствительного тропонин-теста, диагноз "ОКС" отвергнут.
При аускультации дыхание жѐсткое, хрипов нет.
Рентгенография органов грудной клетки - без патологии.
Вопросы:
1. Сформулируйте наиболее вероятный диагноз заболевания, которое объединяет
жалобы больной.
2. Какие осложнения возможны при данном заболевании?
3. Какие специальные методы исследования применяются при данном заболевании?
4. Какие рекомендации по изменению образа жизни и питания необходимо дать
пациентке?
5. Какие препараты применяются для лечения данного заболевания (указать группу и
название препарата)?
220
Ситуационная задача 197 [K002060]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
В кабинет врача-терапевта участкового обратился мужчина
55 лет,
злоупотребляющий алкоголем, курильщик, с жалобами на боли в глубине живота,
распространяющиеся вверх, возникают чаще через 1,5-2 часа после обильной, острой или
жирной еды, длящиеся до
3 часов, усиливающиеся в положении лѐжа на спине,
уменьшающиеся в положении сидя с наклоном вперѐд, подтянув ноги к груди.
Иногда боли иррадиируют в левую половину грудной клетки.
Также отмечает тошноту, отсутствие аппетита, вздутие живота.
После каждого приѐма пищи в течение 1 часа возникает кашицеобразный, иногда
водянистый стул, содержащий капли жира.
Отмечает снижение массы тела.
Вопросы:
1. Сформулируйте наиболее вероятный предварительный диагноз.
2. Перечислите возможные осложнения данного заболевания.
3. Какие методы обследования используются для подтверждения и уточнения
диагноза?
4. Каковы основные задачи консервативного ведения/лечения пациентов с данным
заболеванием?
5. Перечислите основные медикаментозные и немедикаментозные лечебные
мероприятия, показанные для данного больного.
221
Ситуационная задача 198 [K002061]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Больная 38 лет, инженер, обратилась к врачу-терапевту участковому с жалобами на
повторные приступы сердцебиения, возникающие без всяких причин, без какой-либо
связи с движением, волнениями, приѐмом пищи, сопровождающиеся стеснением в груди,
нехваткой воздуха, дрожанием всего тела. Приступы купируются самостоятельно. После
купирования одного из приступов сердцебиения была кратковременная потеря сознания.
Вне приступа беспокоит слабость, быстрая утомляемость, головокружение.
Больной считает себя в течение года. Началось все с недомогания, длительного
субфебрилитета, артралгий, перебоев в работе сердца. Ставился диагноз "миокардит",
лечилась в стационаре. При выписке врачи рекомендовали принимать препараты
белладонны, т. к. была постоянная наклонность к брадикардии - частота пульса была в
пределах 50-55 в минуту.
Три месяца назад возник первый приступ сердцебиения, затем он повторился через
три недели, а в последнее время приступы бывают по 3-4 раза в неделю. ЭКГ картина во
время приступа:
Анамнез жизни: в прошлом практически здорова, серьѐзных заболеваний не было,
всегда была физически активна, ходила на лыжах, посещала бассейн.
Гинекологический анамнез без особенностей, роды 1 без осложнений.
Объективно: в момент осмотра состояние больной удовлетворительное. Пульс - 48
в минуту, неритмичный (5-7 выпадений, или пауз, в минуту). АД - 130/70 мм рт. ст.
Границы относительной сердечной тупости в V межреберье по среднеключичной линии.
В лѐгких везикулярное дыхание, хрипов нет. Живот мягкий, безболезненный при
пальпации, печень не увеличена. Отѐков нет.
На ЭКГ сразу после осмотра больной:
Вопросы:
1. Ваш предположительный основной диагноз.
2. Назовите критерии основного диагноза.
3. С какими состояниями следует проводить дифференциальный диагноз?
4. Укажите дополнительные методы обследования с целью уточнения диагноза.
5. Выберите лечебную тактику.
222
Ситуационная задача 199 [K002062]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Мужчина 39 лет на приѐме у врача-терапевта участкового предъявляет жалобы на
одышку, сердцебиение, кашель. Небольшую одышку и периодические сердцебиения
отмечает в течение 5 лет. Около недели назад заболел ангиной с появлением высокой
температуры, кашля. В ночь перед обращением к врачу не мог спать из-за выраженной
одышки, усиливающейся в горизонтальном положении. В подростковом возрасте были
частые ангины, на фоне которых беспокоили боли в крупных суставах. Наблюдался у
врача-невролога по поводу хореи.
Объективно: ортопноэ, акроцианоз, ЧДД - 28 в минуту, отѐки нижних конечностей,
приподнимающий верхушечный толчок. Пульс слабого наполнения, аритмичен, 96 ударов
в минуту. ЧСС по данным аускультации - 110 в минуту. Артериальное давление - 100/60
мм рт. ст., температура тела
-
37,4
°С. Печень увеличена, слегка болезненна при
пальпации. При перкуссии сердце увеличено влево и вправо. В нижних отделах лѐгких
мелкопузырчатые хрипы. При аускультации сердца - аритмия с отсутствием периодов
правильного ритма. На верхушке трѐхчленная мелодия с низким глухим дополнительным
компонентом, акцент II тона на лѐгочной артерии. Трѐхчленная мелодия выслушивается в
точке Боткина. Систолический и протодиастолический шум на верхушке. Систолический
шум на верхушке усиливается на выдохе, проводится в аксиллярную область.
Общий анализ крови: СОЭ - 32 мм/час, лейкоциты - 11300 в 1 мм3. Биохимическое
исследование крови: С - реактивный белок (++++). ДФА - 0,500 (N до 0.200).
Вопросы:
1. Сформулируйте предположительный диагноз.
2. Назовите критерии основного диагноза.
3. Какие осложнения основного заболевания Вы предполагаете?
4. Составьте и обоснуйте план дополнительного обследования пациента.
5. Обоснуйте лечебную тактику, выбор препаратов.
223
Ситуационная задача 200 [K002063]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Больной Н. 60 лет обратился к врачу-терапевту участковому по поводу головных
болей. В последнее время заметил появление красно-синюшной окраски кожи лица,
инъецированность сосудов склер, потливость. В течение двух лет беспокоит кожный зуд,
который усиливается после приѐма водных процедур. Периодически беспокоят головные
боли, которые в последнее время усилились, появился шум в ушах. Полгода назад во
время диспансерного осмотра зарегистрировано повышение АД до 160/100 мм рт. ст.
Постоянной антигипертензивной терапии никогда не получал. В прошлом считал
себя практически здоровым человеком, анамнестические сведения о заболеваниях
сердечно-сосудистой системы, болезней органов дыхания, органов пищеварения
отсутствуют. Вредных привычек нет.
При осмотре: состояние относительно удовлетворительное. ИМТ
-
25 кг/м2.
Выраженная гиперемия кожных покровов и слизистых. Лимфатические узлы не
увеличены. В лѐгких дыхание везикулярное, хрипов нет. Тоны сердца приглушены,
ритмичные, акцент II тона над проекцией аорты. ЧСС - 66 ударов в минуту, АД - 170/100
мм рт. ст. Живот мягкий, при пальпации безболезненный во всех отделах. У рѐберного
края пальпируется умеренно увеличенная селезенка
(+3 см), при пальпации
безболезненна. Дизурических расстройств нет. Симптом поколачивания по поясничной
области отрицательный.
Общий анализ крови: эритроциты - 7,5×1012/л, гемоглобин - 187 г/л; лейкоциты -
12,8×109/л, эозинофилы
-
4%, базофилы - 4%, палочкоядерные нейтрофилы - 12%,
сегментоядерные нейтрофилы - 74%, лимфоциты - 5%, моноциты - 1%, тромбоциты -
434×109/л, СОЭ - 1 мм/ч. Увеличение селезѐнки. Гематокрит - 56%, ОЦК - 8,5 л. Общий
анализ мочи без патологических отклонений.
Вопросы:
1. Сформулируйте предположительный диагноз.
2. Обоснуйте поставленный Вами диагноз.
3. Какие осложнения основного заболевания Вы предполагаете?
4. Составьте план дополнительного обследования для уточнения основного диагноза.
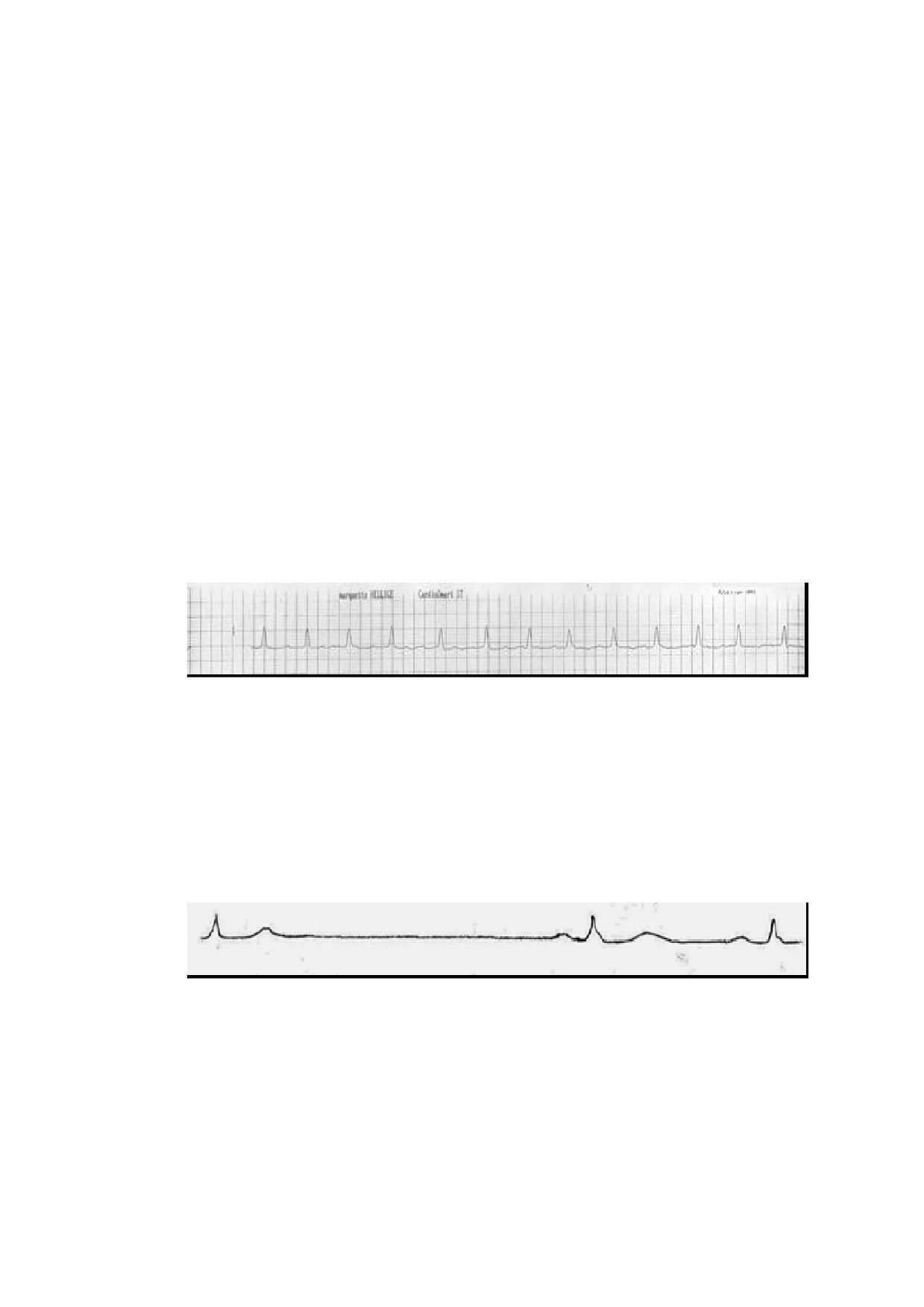
5. Обоснуйте лечебную тактику, выбор препаратов.
224
Ситуационная задача 201 [K002065]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Больная К. 64 лет доставлена в клинику без сознания. По словам родственников, в
течение нескольких лет жаловалась на резкую слабость, одышку, плохой аппетит, боли в
поясничной области при резких наклонах, парестезии, периодически тошноту и
дискомфорт в эпигастральной области после приѐма пищи, по поводу чего 3 года назад
находилась в больнице, где у неѐ была обнаружена анемия. В результате лечения
состояние больной улучшилось. После выписки из больницы она жила в деревне, к врачам
не обращалась и не лечилась. За несколько месяцев до поступления самочувствие больной
ухудшилось, появились слабость, одышка, отмечалось изменение походки, ухудшение
аппетита, бледность. Состояние больной прогрессивно ухудшалось: нарастала слабость,
заторможенность. Больная была госпитализирована.
При осмотре: состояние очень тяжѐлое, больная без сознания, температура 36°С,
резкая бледность кожи и слизистых оболочек, кожа чистая, отѐков нет. Органы дыхания
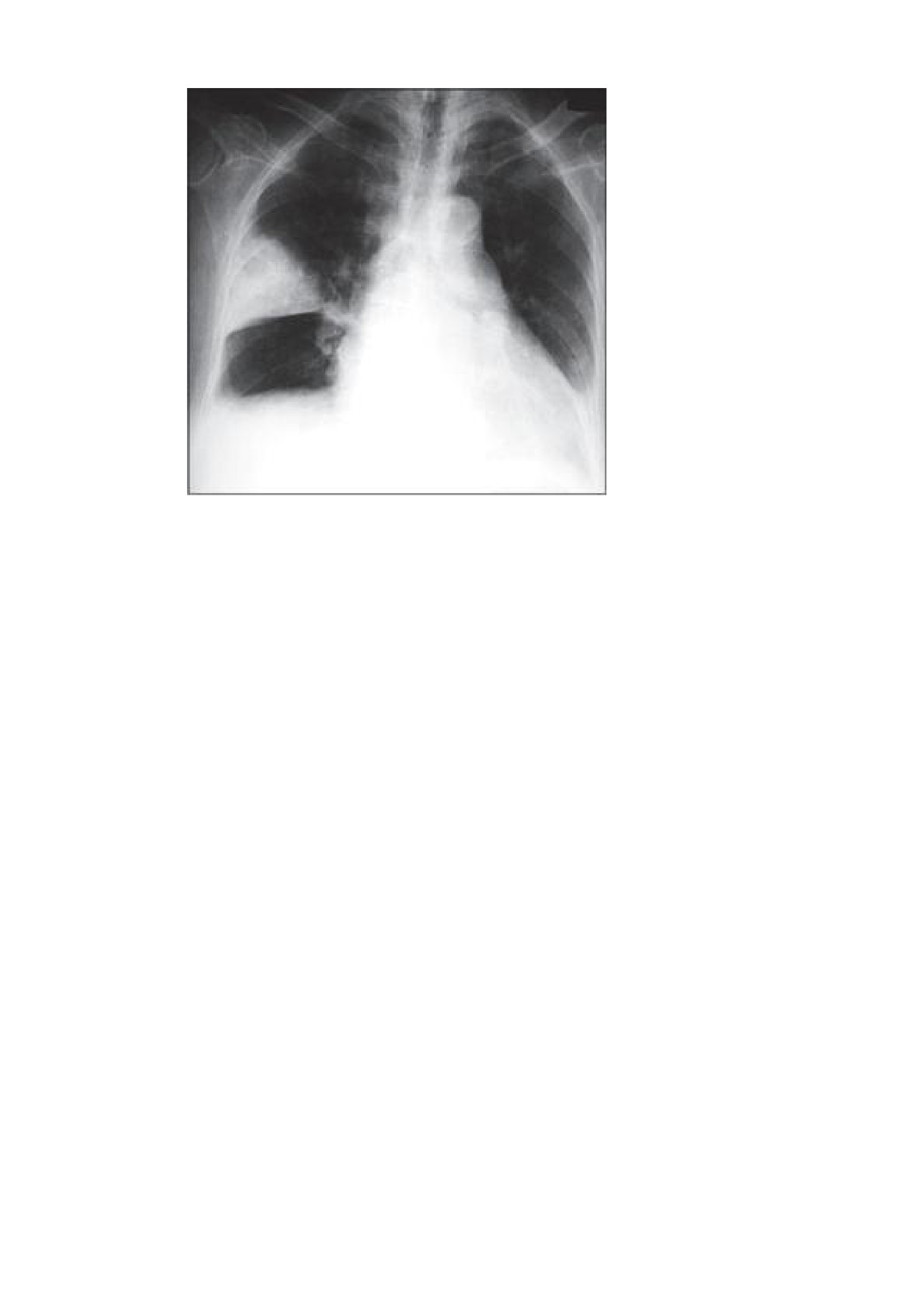
без особенностей. Сердце несколько расширено вправо и влево. Тоны глухие, нерезкий
систолический шум над верхушкой. Тахикардия, пульс - 120 в минуту, ритм правильный.
АД - 90/60 мм рт. ст. Язык ярко-красного цвета, сосочки сглажены, живот мягкий, печень
увеличена на 3 см, мягкая, пальпируется селезѐнка.
Анализ крови: эритроциты - 1×1012/л, гемоглобин - 50 г/л, цветовой показатель -
1,5, макроцитоз, тельца Жолли и кольца Кебота; имеются мегалобласты; тромбоциты -
18×109/л, лейкоциты
-
4×109/л, базофилы
-
0%, эозинофилы - 3%, палочкоядерные
нейтрофилы - 3%, сегментоядерные нейтрофилы - 50%, лимфоциты - 42%, моноциты -
5%, полисегментированные гигантские нейтрофилы, ретикулоциты - 0,1%, СОЭ - 30 мм/ч.
Сахар в крови и креатинин в пределах нормы. Анализ мочи без патологии. На ЭКГ: ритм
синусовый, отрицательные зубцы Т в левых грудных отведениях.
Вопросы:
1. Предположите наиболее вероятный диагноз.
2. Назовите критерии основного диагноза.
3. Какие осложнения основного заболевания Вы предполагаете?
4. Составьте план дополнительного обследования.
5. Обоснуйте лечебную тактику, выбор препаратов.
225
Ситуационная задача 202 [K002071]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Больной В.
56 лет поступил в стационар с жалобами на одышку в покое,
усиливающуюся при малейшем физическом напряжении (из-за одышки больной не мог
выходить из дома), кашель с гнойной мокротой, отѐки голеней, тяжесть в правом
подреберье, увеличение живота. В анамнезе: 20 лет назад перенѐс пневмонию. С тех пор
беспокоит кашель с мокротой, преимущественно по утрам, кашель усиливался в осеннее и
зимнее время. Периодически при повышениях температуры до
37-39°С принимал
антибиотики и сульфаниламиды. В последние
3 года стала беспокоить одышка.
Ухудшение состояния наступило в последние
4 месяца, когда после простуды и
повышения температуры (до 38°С) впервые появились отѐки, боли и тяжесть в правом
подреберье, увеличение живота.
Анамнез жизни. Курит 25 лет по 1 пачке сигарет в день. Работает на вредном
производстве - в литейном цехе. Туберкулѐзом ранее не болел, контакт с больными
туберкулѐзом отрицает. Аллергологический анамнез - без особенностей.
Состояние тяжѐлое, выражен диффузный цианоз, цианоз губ. Снижение мышечной
массы верхнего плечевого пояса. Конечности на ощупь тѐплые, отѐки голеней, бѐдер.
Положение в постели горизонтальное. Грудная клетка бочкообразной формы.
Надключичные пространства выбухают. Экскурсия грудной клетки ограничена. При
перкуссии над лѐгкими - коробочный звук и опущение нижних границ лѐгких. Дыхание
ослабленное, на некоторых участках с бронхиальным оттенком. С обеих сторон
выслушиваются разнокалиберные влажные хрипы и рассеянные сухие хрипы на выдохе.
ЧД - 36 в минуту. Границы сердца в норме. Эпигастральная пульсация, тоны сердца
глухие, акцент II тона на лѐгочной артерии. Пульс - 112 ударов в минуту, ритмичен. АД -
100/70 мм рт. ст. Шейные вены набухшие, особенно на выдохе. Живот увеличен в объѐме
из-за асцита. Печень выступает из-под рѐберной дуги на 4-5 см, эластичная, болезненная
при пальпации.
Рентгенограмма - диффузное усиление лѐгочного рисунка, горизонтальный ход
рѐбер, признаки эмфиземы лѐгких, уплощение купола диафрагмы и ограничение
подвижности диафрагмы при дыхательных движениях.
ЭКГ: синусовая тахикардия, правограмма. Признаки перегрузки правого
предсердия и правого желудочка. Смещение переходной зоны влево до V4.
Анализ крови: эритроциты - 5,4×1012/л, гемоглобин - 174 г/л, цветовой показатель -
1, полихроматофилия, анизоцитоз, пойкилоцитоз, ретикулоциты
-
3%, лейкоциты
-
12,5×109/л, базофилы
-
0%, палочкоядерные нейтрофилы
-
5%, сегментоядерные
нейтрофилы - 61%, лимфоциты - 34%, тромбоциты - 33×109/л, моноциты - 9%, СОЭ - 2
мм/ч.
Вопросы:
1. Сформулируйте предположительный диагноз.
2. Назовите критерии основного диагноза.
226
3. Какие осложнения основного заболевания Вы предполагаете?
4. Составьте и обоснуйте план дополнительного обследования пациента.
5. Обоснуйте лечебную тактику, выбор препаратов.
227
Ситуационная задача 203 [K002072]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
В приѐмный покой доставлен больной З. 62 лет с жалобами на озноб, одышку,
нехватку воздуха, резчайшую слабость. Заболел остро 3 дня назад, когда возник озноб,
повысилась температура тела до 40 °С, стал беспокоить сухой, а затем влажный кашель с
трудноотделяемой мокротой розового цвета. Прогрессивно нарастала слабость, одышка,
усилился кашель, в течение последних суток не мочился.
При осмотре состояние тяжѐлое, сознание спутанное. Кожные покровы бледные,
прохладные, цианоз губ, акроцианоз. Субиктеричность склер. Температура тела - 35,8°С.
Дыхание поверхностное. ЧД - 44 в минуту. Пульс - 118 в минуту, нитевидный. Тоны
сердца глухие. АД - 80/50 мм рт. ст. Над лѐгкими укорочение перкуторного тона в
заднебоковых отделах правого лѐгкого. В этих же отделах дыхание ослабленное,
выслушиваются влажные хрипы и шум трения плевры. Живот мягкий, печень выступает
на 3 см из-под края рѐберной дуги, край мягкий, умеренно болезненный. Периферических
отѐков нет.
Анализ крови: лейкоциты - 21×109/л, базофилы - 1%, палочкоядерные нейтрофилы
- 18%, сегментоядерные нейтрофилы - 63%, лимфоциты - 16%, моноциты - 2%, СОЭ - 58
мм/час., ACT - 0,7; АЛТ - 1,28; КЩС: PH - 7,5; Р СО2 - 20; Р О2 - 50; ВЕ - 10.
Вопросы:
1. Сформулируйте предположительный диагноз.
2. Назовите критерии основного диагноза.
3. Какие осложнения основного заболевания Вы предполагаете?
4. Составьте и обоснуйте план дополнительного обследования пациента.
5. Обоснуйте лечебную тактику, выбор препаратов.
228
Ситуационная задача 204 [K002073]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Больная А. 18 лет, студентка, поступила на 12 день болезни в тяжѐлом состоянии.
Заболела остро. Повысилась температура до 39°С, появились боли в горле при глотании.
Тогда же заметила увеличение шейных лимфоузлов. Лечилась амбулаторно, однако
состояние не улучшалось, нарастала слабость. Кожные покровы и слизистые бледные,
говорит с трудом. Температура тела до 40°С. Шейные, заднешейные и подчелюстные
лимфоузлы увеличены в размерах (3×6, 4×8 мм), болезненные. На коже геморрагические
пятна. Десна разрыхлены. Зев гиперемирован, миндалины увеличены, отечны, покрыты
гнойным налетом, имеются некротические язвы. Легкие - перкуторно лѐгочный звук,
дыхание везикулярное. Границы сердца не изменены. Систолический шум на верхушке,
тоны громкие. Пульс
-
120 в минуту, ритмичный. Язык красный. Живот мягкий,
безболезненный. Селезѐнка и печень не пальпируются.
Анализ крови: эритроциты - 2,5×1012/л, гемоглобин - 83 г/л, ретикулоциты - 0,1%,
цветовой показатель - 1,0; тромбоциты - 5,0×109/л; лейкоциты - 0,8×109/л; эозинофилы -
0%, палочкоядерные нейтрофилы - 1%, сегментоядерные нейтрофилы - 7%, юные формы -
90%, моноциты - 2%, СОЭ - 72 мм/час. Стернальный пунктат: общее количество
миелокариоцитов - 6,8×109/л. Гранулоцитов нет. Группы бластных клеток составляют
70%.
Вопросы:
1. Сформулируйте предположительный диагноз.
2. Назовите критерии основного диагноза.
3. Какие осложнения основного заболевания Вы предполагаете?
4. Составьте план дополнительных методов обследования.
5. Обоснуйте лечебную тактику, выбор препаратов.
229
Ситуационная задача 205 [K002074]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Больная В.
24 лет обратилась в поликлинику с жалобами на слабость,
головокружение, желтуху. Больна с 5-летнего возраста.
При осмотре: кожа и склеры желтушные. Обращает на себя внимание «башенный
черепª и «готическое нѐбоª. На коже голеней - трофические язвы. Пульс - 98 в минуту,
ритмичный. Тоны сердца приглушены, систолический шум над всеми точками. Дыхание
везикулярное. Живот мягкий, печень выступает на 3 см из-под края рѐберной дуги,
селезѐнка
- на
6 см. В крови анемия гиперрегенераторного типа
(ретикулоцитоз).
Билирубин - 48 мкмоль/л, непрямой - 40 мкмоль/л. Микросфероцитоз эритроцитов.
Вопросы:
1. Сформулируйте предположительный диагноз.
2. Назовите критерии основного диагноза.
3. Проведите дифференциальный диагноз желтухи.
4. Составьте план дополнительных методов обследования.
5. Выберите лечебную тактику.
230
Ситуационная задача 206 [K002075]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Больной 66 лет страдает приступами стенокардии напряжения при умеренной
физической нагрузке в течение
4 лет. С того же времени знает об артериальной
гипертензии. Регулярной терапии не получал. Утром проснулся из-за резкой жгучей боли
за грудиной, не купировавшейся Нитроглицерином. Вызвал врача скорой помощи через 2
часа от начала болевого синдрома, когда жгучая боль за грудиной усилилась, стала
иррадиировать в левую руку и появилась одышка, перебои в работе сердца.
При осмотре состояние средней тяжести, одышка в покое. Кожные покровы
покрыты липким потом, холодные на ощупь, акроцианоз. Пульс
-
92 в минуту,
аритмичный, 5-6 экстрасистол в минуту, АД - 160/90 мм рт. ст. Тоны сердца глухие,
акцент 2 тона на лѐгочной артерии. Частота дыханий - 28 в минуту. Выслушиваются
влажные хрипы в нижних отделах лѐгких. Печень у края рѐберной дуги, периферических
отѐков нет.
Больной был экстренно госпитализирован в отделение реанимации.
На ЭКГ: ритм синусовый, в отведениях V1-4 - подъем сегмента ST 3 мм выше
изолинии, одиночная политопная желудочковая экстрасистолия с полной компенсаторной
паузой. Лейкоцитоз - 10,000. Тропонин - 16 мкмоль/л.
Вопросы:
1. Сформулируйте предположительный диагноз.
2. Назовите критерии основного диагноза.
3. Какие осложнения основного заболевания Вы предполагаете?
4. Выберите дополнительные методы обследования.
5. Обоснуйте лечебную тактику, выбор препаратов.
231

Ситуационная задача 207 [K002076]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Больного В. 52 лет, инженера-строителя, в течение года беспокоят приступы
давящих загрудинных болей при быстрой ходьбе и подъѐме на 3 этаж, длящихся 5 минут
и проходящих в покое или после приѐма Нитроглицерина. В последние
2 недели
приступы участились, стали возникать при ходьбе в обычном темпе, появились приступы
в покое. Обратился к врачу-терапевту участковому в поликлинику. При съѐмке ЭКГ
патологических изменений выявлено не было. Врач-терапевт участковый рекомендовал
приѐм длительно действующих нитратов и направил больного на холтеровское
мониторирование ЭКГ. Характер жалоб у больного не изменился, а при холтеровском
мониторировании ЭКГ в момент
«привычныхª для больного приступов боли
зафиксированы синусовая тахикардия, желудочковые экстрасистолы и депрессия сегмента
ST, достигающая 2 мм в отведениях I, V4-V6.
На следующий день после проведения мониторирования при повторном обращении
к врачу-терапевту участковому на ЭКГ у больного в покое отмечены следующие
изменения.
232
Вопросы:
1. Сформулируйте предположительный диагноз.
2. Назовите критерии основного диагноза.
3. Составьте план дополнительного обследования.
4. Укажите факторы, определяющие группу риска у данного пациента.
5. Выберите лечебную тактику.
233
Ситуационная задача 208 [K002077]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Женщина 62 лет обратилась к врачу-терапевту участковому с жалобами на
слабость, сухость во рту, умеренную жажду, боли в ногах, особенно по ночам, чувство
жжения, покалывания стоп, судороги икроножных мышц.
Из анамнеза известно, что за последние 10 лет отмечает постепенную прибавку
веса на 15 кг, отмечает подъѐмы артериального давления до 160/95 мм рт. ст. Регулярной
терапии не получала. Во время последнего визита к терапевту полгода назад было
зарегистрировано АД - 170/95 мм рт. ст. и была выявлена альбуминурия.
Семейный анамнез. Родители страдали ГБ, ожирением, СД тип
2. Вредных
привычек нет.
При осмотре. Общее состояние удовлетворительное. Вес - 87 кг, рост - 165 см,
ИМТ - 32,0 кг/м2, окружность талии - 102 см, распределение жира неравномерное, в
основном на животе и в верхней половине туловища. Стрий нет. Кожа сухая, на голенях
участки пигментации, трещины на стопах, микоз стоп. Пульс - 78 в минуту, ритмичный.
Тоны сердца приглушены, ритмичные, акцент II тона над проекцией аорты.
В лѐгких дыхание везикулярное, хрипов нет. Живот мягкий, при пальпации
безболезненный во всех отделах. Печень и селезѐнка не увеличены. Дизурий нет.
Симптом поколачивания по поясничной области отрицательный.
Пульсация aa. dorsalis pedis и tibialis posterior отчѐтливая. АД - 165/95 мм рт. ст.
В анализе крови: глюкоза натощак - 8,6 ммоль/л, HbA1С - 7,9%, общий холестерин
- 6,8 ммоль/л, ЛПНП - 4,36; ЛПВП - 0,96, триглицериды - 3,8. Общий анализ мочи без
патологии; креатинин
- 102 мкмоль/л, СКФ (по формуле CKD-EPI) - 71,6 мл/мин;
альбуминурия - 120 мг/сутки.
Вопросы:
1. Сформулируйте предположительный диагноз.
2. Назовите критерии основного диагноза.
3. Какие осложнения основного заболевания Вы предполагаете?
4. Составьте и обоснуйте план дополнительного обследования пациентки.
5. Обоснуйте лечебную тактику, выбор препаратов.
234
Ситуационная задача 209 [K002078]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Больная М. 21 года заболела после переохлаждения. Заболевание началось с
повышения температуры до 39°С, боли и припухлости в коленных, голеностопных и
локтевых суставах, увеличения и болезненности подчелюстных лимфоузлов. На щеках
яркий румянец. Беспокоят острые боли в нижних отделах лѐгких при глубоком вдохе,
кашле.
При осмотре: состояние тяжѐлое, кожные покровы бледноватые, подчелюстные
лимфоузлы увеличены, немного болезненны и уплотнены. Припухлость коленных,
голеностопных и локтевых суставов, кожа над ними горячая. Движения в этих суставах
болезненны. В области декольте дисковидные высыпания. Пульс
-
118 в минуту,
ритмичный. АД - 190/40 мм рт. ст. Правая граница относительной тупости сердца на 1 см
смещена вправо от правого края грудины, верхняя - достигает III ребра, левая - на 1,5 см
левее левой срединно-ключичной линии. Тоны сердца ослаблены, систолический шум на
верхушке, ритм галопа. В нижнезадних отделах лѐгких - жѐсткое дыхание, шум трения
плевры. Периферические отѐки нижних конечностей. В анализах крови
- анемия,
тромбоцитопения, лейкопения. В анализах мочи выраженная протеинурия, изменѐнные
эритроциты, зернистые и восковидные цилиндры, суточная потеря белка 4 г.
Вопросы:
1. Сформулируйте предположительный диагноз.
2. Укажите диагностические критерии основного заболевания.
3. Какие осложнения основного заболевания Вы предполагаете?
4. Выберите дополнительные методы обследования.
5. Обоснуйте лечебную тактику, выбор препаратов.
235
Ситуационная задача 210 [K002079]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Женщина 35 лет. За последний год отмечает прибавку веса на 10 кг. Беспокоит
мышечная слабость, боли в позвоночнике, умеренная жажда и полиурия, изменение
внешнего вида - произошло перераспределение жира: много жира на животе, мало на
конечностях, уменьшилась мышечная масса, лицо красное, рост волос на лице и
конечностях, легко возникают синяки. В течение полугода нет месячных. Артериальная
гипертензия - АД 180/100 мм рт. ст. Состояние удовлетворительное. Питание избыточное,
вес - 92 кг, рост - 168 см, окружность талии - 100 см. Много жира на верхней половине
туловища, животе, мало на конечностях. Кожа сухая, широкие багровые стрии на боковой
поверхности туловища. Пульс - 96 в минуту, ритмичный. АД - 180/90 мм рт. ст. Тоны
приглушены. Дыхание везикулярное. Отѐков нет.
Клинический анализ крови: гемоглобин
-
168 г/л, эритроциты
-
5,4×1012/л,
лейкоциты - 10,5×109/л, СОЭ - 12 мм/ч. Глюкоза в плазме натощак - 8,4 ммоль/л, общий
холестерин - 7,2 ммоль/л, триглицериды - 2,6 ммоль/л, К - 3,8 ммоль/л, Na - 145 ммоль/л,
Са++ 1,01 мкмоль/л. В суточной моче свободный кортизол - 1028 ммоль/л (норма до 250
ммоль/л). Уровень кортизола в плазме в 22.00 - 648 ммоль/л. Ночной подавительный тест
с 1 мг и 8 мг Дексаметазона - подавления секреции кортизола не произошло. Уровень
АКТГ в плазме крови значительно ниже нормы. МРТ области надпочечников - выявлена
аденома левого надпочечника 4 см.
Вопросы:
1. Сформулируйте предположительный диагноз.
2. Укажите диагностические критерии основного заболевания.
3. Укажите лечебную тактику.
4. Какова профилактика острой надпочечниковой недостаточности?
5. Определите тактику ведения больной после хирургического лечения.
236

Ситуационная задача 211 [K002080]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
К больной 71 года вызван врач-терапевт участковый. Жалобы на одышку, слабость,
головокружение и учащѐнное сердцебиение в течение 15 минут.
Анамнез заболевания: перенесла Q инфаркт миокарда задненижней стенки левого
желудочка в
2012 г., лечилась стационарно. Страдает гипертонической болезнью с
цифрами АД 180/90 мм рт. ст. в течение 10 лет. При небольшой физической нагрузке
(ходьба на расстояние 200 метров спокойным шагом) бывают загрудинные боли, которые
снимаются приемом Нитроглицерина. Приступы в течение последнего полугода не
учащались. Отмечает отѐки голеней больше к вечеру. Принимает периодически Кардипин
XL, Фуросемид, Дигоксин.
Объективно: состояние средней тяжести. В сознании. Лежит с высоким изголовьем.
Кожные покровы бледные, влажные. Акроцианоз. Пульс - 120 в 1 минуту, слабого
наполнения, ритмичный. АД - 90/60 мм рт. ст. Границы относительной сердечной тупости
слева в V межреберье от lin.medioclavicularis sin. + 2 см. Тоны сердца приглушены, I тон
на верхушке ослаблен. Акцент II тона на лѐгочной артерии. Частота дыхания - 26 в 1
минуту. В лѐгких жѐсткое дыхание, мелкие влажные хрипы в нижних отделах. Печень + 5
см ниже рѐберной дуги. Отѐки голеней.
На ЭКГ, снятой сразу после осмотра больной с целью оценки характера нарушений
ритма:
Вопросы:
1. Дайте описание изменений на электрокардиограмме.
2. Сформулируйте предположительный диагноз.
3. Проведите обоснование Вашего предположительного диагноза.
4. Составьте и обоснуйте план дополнительного обследования пациентки.
5. Обоснуйте лечебную тактику, выбор препаратов.
237
Ситуационная задача 212 [K002679]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Больная 39 лет обратилась с жалобами на боли в горле при глотании, першение,
повышение температуры тела до 37,2 °С. Больна в течение 3 дней.
Объективно: слизистая оболочка задней стенки гиперемирована, определяются
увеличенные лимфоидные гранулы и боковые валики. Небные миндалины 1 степени
розовые, налетов нет. Из анамнеза известно, что подобные явления возникают часто,
примерно один раз в месяц.
Больная курит по 1 пачке сигарет в день в течение 10 лет.
В анализе крови: лейкоциты - 7,5, эритроциты - 3,9, Нb - 126, палочкоядерные
нейтрофилы - 1, сегментоядерные нейтрофилы - 69, лимфоциты - 26, моноциты - 2,
эозинофилы - 2, СОЭ - 5.
Вопросы:
1. Предположите наиболее вероятный диагноз.
2. Обоснуйте поставленный Вами диагноз.
3. Составьте и обоснуйте план лечения пациента
4. Какие основные методы диагностики необходимо провести?
5. Предложите меры профилактики обострения данного заболевания
238
Ситуационная задача 213 [K002692]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Девушка 20 лет жалуется на неприятные ощущения в глотке: першение, жжение.
Данные симптомы появились после того, как накануне она съела большое количество
мороженого.
Объективно: определяется яркая гиперемия слизистой оболочки задней стенки
глотки и умеренная еѐ инфильтрация. Другие ЛОР-органы без патологических изменений.
Клинический анализ крови: лейкоциты - 10,8×109/л, СОЭ - 16 мм/час; нейтрофилы
- 65,2%, лимфоциты - 21,3%, эозинофилы - 3,1%, моноциты - 10%, базофилы - 0,4%.
Больная требует оформления листка временной нетрудоспособности.
Вопросы:
1. Предположите наиболее вероятный диагноз.
2. Обоснуйте поставленный Вами диагноз.
3. Составьте план и обоснуйте план лечения пациента (укажите препараты выбора,
диета).
4. Назовите основных возбудителей и факторы, способствующие развитию данного
заболевания.
5. Оцените трудоспособность пациентки. Необходимо ли выдать лист временной
нетрудоспособности?
239
Ситуационная задача 214 [K002693]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Мужчина 25 лет жалуется на боль в горле, усиливающуюся при глотании,
повышение температуры тела до 37,5°С, общее недомогание. Связывает данное состояние
с недавним переохлаждением.
Объективно: состояние удовлетворительное. Кожные покровы влажные, чистые. В
зеве определяется яркая гиперемия слизистой оболочки нѐбных дужек и миндалин.
Миндалины разрыхлены и выступают за края дужек. Гиперемия распространяется и на
заднюю стенку глотки.
Клинический анализ крови: лейкоциты
-
10,8×109/л, СОЭ
-
17 мм/час;
лейкоцитарная формула: нейтрофилы - 65,2%, лимфоциты - 21,3%, эозинофилы - 3,1 %,
моноциты - 10%, базофилы - 0,4%.
Вопросы:
1. Предположите наиболее вероятный диагноз.
2. Обоснуйте поставленный Вами диагноз.
3. Составьте и обоснуйте план лечения пациента.
4. Определите меры санитарно-гигиенических и профилактических мероприятий при
данном заболевании.
5. Укажите основного возбудителя заболевания.
240
Ситуационная задача 215 [K002694]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Больной
24 лет жалуется на сильные головные боли, боли при глотании,
иррадиирующие в оба уха, боли в суставах конечностей и пояснице. Заболел остро, 2 дня
назад. Температура тела достигает 39-40 °С.
Объективно: регионарные шейные лимфоузлы увеличены, болезненны при
пальпации. Рот открывает свободно, язык обложен сероватым налѐтом, нѐбные
миндалины увеличены в объѐме, гиперемированы, на слизистой миндалин видны
желтовато-белые точки.
Клинический анализ крови: лейкоциты
-
14,6×109/л, СОЭ
-
66 мм/час;
лейкоцитарная формула: палочкоядерные - 9%, сегментоядерные - 65,2%, лимфоциты -
12,3%, эозинофилы - 3,1%, моноциты - 10%, базофилы - 0,4%.
Вопросы:
1. Предположите наиболее вероятный диагноз.
2. Обоснуйте поставленный Вами диагноз.
3. Какие методы диагностики необходимо провести?
4. Укажите возможные осложнения со стороны внутренних органов (местные и
общие) при повторении подобных состояний.
5.
Укажите рекомендованный срок постельного режима и временной
нетрудоспособности при данном заболевании.
241
Ситуационная задача 216 [K002888]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Больной Д. 55 лет, начальник автоколонны №1236, обратился с жалобами на
изжогу после еды, усиливающуюся при наклонах туловища и в положении лѐжа; кислую
отрыжку и избыточную саливацию во время сна.
Анамнез заболевания: указанные симптомы испытывает в течение трѐх лет,
вначале появилась изжога после погрешности в питании, особенно при наклонах
туловища; затем появились боли в собственно эпигастрии и за грудиной жгучего
характера, сопровождающиеся кислой отрыжкой. В последующем изжога стала возникать
3-4 раза в неделю независимо от качества пищи, появилась отрыжка кислым и горьким. В
последний месяц состояние больного значительно ухудшилось: усилились боли, особенно
ночью, появилась избыточная саливация во время сна, сон нарушился. Для снятия изжоги
и болей использовал соду, Алмагель, Маалокс. В последний месяц эти препараты
перестали действовать. Пытался снять боль за грудиной нитроглицерином, однако
существенного эффекта не было. Наблюдается с гипертонической болезнью с 53 лет,
постоянно принимает Кордипин-ретард 20 мг в день. Курит.
Объективно: общее состояние удовлетворительное. Повышенного питания, масса
тела - 106 кг. (ИМТ - 38). Кожные покровы телесного цвета. Дыхание везикулярное,
хрипов нет. ЧД - 17 в минуту. Область сердца без особенностей, перкуторно левая граница
сердца по среднеключичной линии. Сердечные тоны ритмичные, частотой 66 в минуту.
АД - 130/90 мм рт. ст. Язык обложен белым налѐтом. Живот увеличен за счет подкожной
клетчатки, мягкий, безболезненный. Пальпация внутренних органов затруднена из-за
абдоминального ожирения. Печень по краю рѐберной дуги. Пузырные симптомы
отрицательные. Зоны Шоффара, Губергрица - Скульского безболезненные.
При лабораторных и инструментальных исследованиях получены следующие
данные.
Общий анализ крови: гемглобин - 143 г/л, СОЭ - 4 мм/час, эритроциты - 4,2×1012/л,
лейкоциты - 8,6×109/л, эозинофилы - 2%, палочкоядерные - 5%, сегментоядерные - 56%,
лимфоциты - 37%.
Биохимический анализ крови: общий белок - 76 г/л, альбумины - 38 г/л, фракции
глобулинов в пределах нормы, глюкоза - 5,2 ммоль/л, билирубин общий - 16,3 мкмоль/л;
прямой - 3,6 ммоль/л; АЛТ - 21 U/L (норма 4-42 U/L); АСТ - 17 U/L (5-37 U/L); амилаза
крови - 16 г/л (12-32 г/л в час).
ФЭГДС: слизистая нижней трети пищевода несколько отѐчна, умеренно
гиперемирована, кардия зияет, при натуживании в грудную полость пролабирует
слизистая желудка; в желудке умеренное количество жидкости, слизь; слизистая желудка
и ДПК без особенностей.
Rg - графия пищевода и желудка: пищевод свободно проходим, прослеживаются
продольные складки на всѐм протяжении. Желудок в форме крючка, газовый пузырь
небольшой. В положение Тренделенбурга дно желудка выступает в грудную полость в
виде округлого образования, вертикально желудок занимает обычное положение, складки
слизистой желудка обычного калибра, перистальтика желудка и эвакуация своевременно,
луковица ДПК без особенностей.
242
Вопросы:
1. Сформулируйте наиболее вероятный диагноз.
2. Обоснуйте поставленный Вами диагноз.
3. Составьте и обоснуйте план дополнительного обследования пациента.
4. Препарат какой группы для патогенетической терапии вы бы рекомендовали
пациенту в составе комбинированной терапии? Обоснуйте свой выбор
5. Через 2 месяца рекомендуемой терапии, а также соблюдения диеты, режима труда
и отдыха исчезли клинические проявления болезни, и в последние 2 недели никаких
проявлений заболевания не было. При ФЭГДС исчезли гиперемия и отѐк слизистой.
Какова Ваша дальнейшая тактика? Обоснуйте ваш выбор.
243
Ситуационная задача 217 [K002889]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Больной К. 27 лет, военнослужащий, жалуется на боли в правой подвздошной
области постоянного характера (ночью нередко просыпается от болей). На этом фоне
периодически возникают приступы болей по типу колики. Беспокоит выраженная
слабость, снижение массы тела, диарея - стул 3-4 раза в сутки в виде жидкой кашицы, без
патологических примесей, обильный. Отмечает повышение температуры до
37,6°С
ежедневно, особенно к вечеру.
Анамнез заболевания: заболел 1 год назад, когда внезапно, среди полного здоровья
появились интенсивные боли в правой подвздошной области, повышение температуры до
38,0°С. Доставлен в приѐмное отделение, где осмотрен хирургом, диагностирован острый
аппендицит. При исследовании крови выявлен лейкоцитоз, пациент взят на операцию.
При ревизии обнаружены утолщенная подвздошная кишка с отѐчной рыхлой стенкой,
увеличенные брыжеечные лимфоузлы. Червеобразный отросток не изменѐн. Произведена
аппендектомия. В послеоперационном периоде появилась гипертермия до 38,5°С, на фоне
введения антибиотиков температура снизилась до субфебрильных цифр, однако
полностью не исчезла. Боли в правой подвздошной области сохранялись, стали носить
тупой постоянный характер. Пациент стал отмечать учащение стула, вначале до 2 раз в
сутки, затем 3-4, каловые массы вначале имели характер густой каши («коровий калª),
затем стали жидкими. В испражнениях периодически появлялись слизь и кровь в
небольшом количестве. Постепенно нарастала слабость, за год болезни пациент потерял 6
кг массы тела.
Объективно: пониженного питания, кожа несколько суховата, тургор снижен.
Периферические лимфоузлы не пальпируются. Лѐгкие и сердце без патологических
изменений. Пульс - 80 ударов в минуту, АД - 110/70 мм рт. ст. Язык обложен белым
налѐтом. Живот участвует в дыхании, обычной конфигурации. При пальпации отмечает
болезненность в правом нижнем квадранте, здесь же пальпируется уплотнѐнная
болезненная слепая кишка и несколько выше раздутые урчащие петли тонкой кишки. На
остальном протяжении патологических изменений не выявлено. Печень по краю рѐберной
дуги. Селезѐнка не пальпируется.
При лабораторных и инструментальных исследованиях получены следующие
данные.
Общий анализ крови: гемоглобин - 117 г/л, СОЭ - 34 мм/час, эритроциты -
3,2×1012/л, лейкоциты - 12,6×109/л, эозинофилы - 2%, палочкоядерные нейтрофилы - 10%,
сегментоядерные нейтрофилы - 51%, лимфоциты - 37%.
Биохимический анализ крови: общий белок - 52 г/л, альбумины - 55%, глобулины:
альфа1 - 3,7%, альфа2 - 10,0%, бета - 11,0%, гамма -20,3%. Общий билирубин - 16,4
(прямой - 3,1; свободный - 13,3) ммоль/л, глюкоза - 5,5 ммоль/л., холестерин - 3,9 ммоль/л,
калий - 3,5 ммоль/л, натрий - 142 ммоль/л, ЩФ - 310 U/L (норма до 306).
RRS: в перианальной области определяются рубцы, в одном из них свищ со
скудным отделяемым. Между рубцами имеются единичные трещины. Осмотрены прямая
кишка и сигмовидная, слизистая на всѐм протяжении без патологических изменений.
244
Ирригоскопия: бариевая взвесь ретроградно заполняет все отделы толстой кишки и
подвздошную на протяжении 15-20 см. Имеется неравномерные сужения дистального
отдела подвздошной кишки и неровные контуры, отсутствие гаустр в слепой и
восходящей кишках.
Вопросы:
1. Сформулируйте диагноз в соответствии с классификацией.
2. Обоснуйте поставленный Вами диагноз.
3. Составьте и обоснуйте план дополнительного обследования пациента.
4. Препарат какой группы для патогенетической терапии Вы бы рекомендовали
пациенту в составе комбинированной терапии? Обоснуйте свой выбор.
5. Каков прогноз при данном заболевании?
245
Ситуационная задача 218 [K002891]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Пациент Б. 21 года, студент технического вуза, жалуется на боли в правом
подреберье и собственно эпигастрии, снижение аппетита, подташнивание, желтуху,
потемнение мочи, субфебрилитет.
Анамнез заболевания: в летние каникулы путешествовал по Оби. В программу
путешествия входили рыбалка, грибная охота, знакомство с бытом народов Севера, что
включало дегустацию пищи, в основном состоящую из рыбы разного приготовления.
Через
2 недели после окончания путешествия стал отмечать дискомфорт в правом
подреберье, повышение температуры до 37,1°С, появились отчѐтливые боли в правом
подреберье и собственно эпигастрии, аппетит снизился, появилось лѐгкое подташнивание,
моча потемнела, окружающие заметили желтушность склер. Температура в течение дня
имела небольшой размах 37,4-37,8°С.
В Сибири находился впервые.
Объективно: состояние средней степени тяжести, температура 37,4°С. Кожные
покровы и склеры жѐлтые. На коже немногочисленные участки петехиальной сыпи,
расчѐсы отсутствуют. Лѐгкие и сердце без патологических изменений. Живот болезнен в
правом подреберье за счѐт увеличенной печени, правая доля определяется ниже рѐберной
дуги на
4 см, левая доля занимает собственно эпигастрий, край печени закруглѐн,
поверхность гладкая, плотно-эластической консистенции, болезненная при пальпации.
Положительные пузырные симптомы: Керра, Мерфи и Френикус.
При лабораторных и инструментальных исследованиях получены следующие
данные.
Общий анализ крови: гемоглобин - 120 г/л, эритроциты - 4,2×1012/л, лейкоциты -
11,9×109/л, эозинофилы - 22%, палочкоядерные нейтрофилы - 6%, сегментоядерные
нейтрофилы - 60%, лимфоциты - 10%, моноциты - 2%, СОЭ - 15 мм/час.
Биохимический анализ крови: общий белок - 65 г/л, альбумины - 55%, глобулины:
1 - 3, 2 - 12,2, - 6,3, - 23,5%, глюкоза - 5,0 ммоль/л, общий билирубин - 68 (прямой - 50,
непрямой - 18) мкмоль/л, АЛТ - 50 U/L (норма - 4-42 U/L); АСТ - 42 U/L (5-37 U/L),
холестерин - 6,6 мкмоль/л, ЩФ - 392 (норма - 64-306), ГГТП - 170 U/L (норма 7 - 64 U/L),
амилаза крови - 28 г/л (12-32 г/л в час).
Копрограмма: нейтральный жир +, мышечные волокна непереваренные - ед.,
жирные кислоты и мыла жирных кислот +, большое количество бактерий. Паразиты не
выявлены.
УЗИ печени: печень увеличена, размер правой доли - 169 (норма до 150), левая - 85
(норма до 70), структура однородная, эхогенность снижена, имеется расширение крупных
внутрипечѐночных жѐлчных протоков.
Rg лѐгких: очаговых и инфильтративных изменений не выявлено.
ФЭГДС: в желудке и ДПК имеются участки гиперемии в виде полос.
Вирусологическое исследование: ИФА: вирусы А, В, Е - отрицательные.
246
Вопросы:
1. Сформулируйте наиболее вероятный диагноз.
2. Обоснуйте поставленный Вами диагноз.
3. Составьте и обоснуйте план дополнительного обследования пациента.
4. Препарат какой группы для патогенетической терапии Вы бы рекомендовали
пациенту в составе монотерапии или комбинированной терапии? Обоснуйте свой
выбор.
5. Укажите профилактические мероприятия при данном заболевании.
247
Ситуационная задача 219 [K002893]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Больной П.
54 лет, слесарь, жалуется на боли в эпигастральной области
постоянного характера, усиливающиеся после приѐма еды и иррадиирующие в
подлопаточное пространство, беспокоит постоянное подташнивание, отрыжка воздухом,
снижение аппетита, быстрое насыщение, вздутие живота, после отхождения газов боли
уменьшаются на короткое время. В последние полгода периодически стул со склонностью
к поносам.
Анамнез заболевания: в течение 25 лет часто употребляет алкоголь, за это время
перенѐс острый панкреатит, сопровождавшийся интенсивными болями, повторной рвотой.
При обследовании в хирургическом отделении выявлено увеличение поджелудочной
железы в размерах, жидкость в сальниковой сумке. Лечился консервативно в течение
месяца, за время болезни похудел на 10 кг. Выписан с рекомендациями, которые больной
не соблюдал. Также принимал алкоголь, но в небольших количествах. Боли возникали
часто, а в дальнейшем стали постоянными. Стал снижаться аппетит, возникло
периодическое подташнивание, отрыжка, быстрое насыщение, вследствие чего больной
снизил объѐм потребляемой пищи. Постепенно стул стал со склонностью к
кашицеобразному, плохо смывался со стенок унитаза. Исходную массу тела полностью не
набрал. Периодически принимал Мезим, Микразим с частичным эффектом, при усилении
боли использовал Но-шпу. Последнее ухудшение 2 недели назад после четырѐхдневного
приѐма алкоголя (водка 200 грамм ежедневно). Диету не соблюдал. Боль значительно
усилилась, появилась отчѐтливая тошнота, позывы на рвоту, вздутие живота.
Госпитализирован в гастроэнтерологическое отделение.
Объективно: кожа чистая, тургор нормальный. Вес
-
73 кг, ИМТ
-
18,5.
Периферические лимфоузлы не пальпируются. Лѐгкие и сердце без патологических
изменений. Пульс - 90 ударов в минуту, АД - 110/70 мм рт. ст. Язык обложен белым
налѐтом. Живот участвует в дыхании, немного подвздут, перитонеальные симптомы отр.
При пальпации отмечает значительную болезненность в зоне Шоффара, точке Дежардена;
в зоне Губергрица - Скульского, точках Губергрица, передней и задней точках Мейо -
Робсона.
При пальпации отделов кишечника болезненности, объѐмных образований не
выявлено. Печень по краю рѐберной дуги, пузырные симптомы (Кера, Мерфи. Ортнера)
отрицательны. Селезѐнка не пальпируется.
При лабораторных и инструментальных исследованиях получены следующие
данные.
Общий анализ крови: гемоглобин
-
157 г/л, СОЭ
-
4 мм/час, эритроциты
-
5,2×1012/л, лейкоциты - 11,2×109/л, эозинофилы - 2%, палочкоядерные нейтрофилы - 7%,
сегментоядерные нейтрофилы - 56%, лимфоциты - 35%.
Биохимический анализ крови: общий белок - 60 г/л, общий билирубин - 16,4
(прямой - 6,1; свободный - 10,3) ммоль/л, амилаза - 37 ед/л (5-32); глюкоза - 8,5 ммоль/л,
мочевина - 4,7 ммоль/л.
248
Копрограмма: объѐм утренней порции - 400 грамм, консистенция в виде жидкой
каши. Нейтральный жир +++, жирные кислоты, мыла жирных кислот ++, мышечные
волокна с утраченной поперечной исчерченностью +++, бактерии - большое количество.
Фекальная эластаза - 100 мкг/г испражнений.
ФГДС: пищевод проходим, розетка кардии плотно смыкается. Слизистая пищевода
без изменений. Слизистая желудка в теле розовая, ровная, в антральном отделе с очагами
яркой гиперемии. Луковица ДПК обычной формы. Слизистая постбульбарного отдела
ДПК несколько отѐчна.
УЗИ брюшной полости: жидкости брюшной полости нет. Пневматизация
кишечника повышена. Печень не увеличена, структура неоднородная, повышенной
эхогенности. Желчный пузырь обычной формы, содержимое эхонегативное. ОЖП - 6 мм.
Поджелудочная железа: головка - 35 мм (до 30), тело - 32 мм (до 17), хвост - 37 мм (до 20).
Структура диффузно неоднородная, пониженной эхогенности. В структуре железы
определяются кальцинаты, наиболее крупный из них в проекции головки поджелудочной
железы. Вирсунгов проток определяется в области хвоста, размером 3 мм. Селезѐнка
нормальных размеров.
Вопросы:
1. Сформулируйте наиболее вероятный диагноз.
2. Обоснуйте поставленный Вами диагноз.
3. Составьте и обоснуйте план дополнительного обследования пациента.
4. Обозначьте цели патогенетической терапии. Препараты какой группы для
патогенетической терапии вы бы рекомендовали пациенту в составе
комбинированной терапии? Обоснуйте свой выбор.
5. Укажите меры профилактики обострения заболевания.
249
Ситуационная задача 220 [K002894]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Больной А. 64 лет, работающий пенсионер (ведущий инженер шахты), жалуется на
периодические боли в собственно эпигастрии больше справа через 1,5-2 часа после еды,
иногда ночью, изжогу, кислую отрыжку. Боли носят локальный характер, не
иррадиируют, уменьшаются после молочной пищи.
Анамнез заболевания: в течение 2 лет периодически возникали боли и изжога,
которые снимал приѐмом молока, иногда Маалокса и Алмагеля. Полгода тому назад
обследовался, выявлен гастродуоденит, принимал Омез 20 мг 2 раза и Маалокс. В течение
трѐх месяцев клинические проявления отсутствовали, в последнее время вновь появились
и усилились боли, особенно ночные, изжога и отрыжка возникали ежедневно. Накануне
госпитализации была двукратная рвота содержимым желудка, а затем жѐлчью. Больной
курит, последние
3 года по
2 пачки сигарет в день. Работа связана с суточными
дежурствами. Отец оперирован по поводу желудочного кровотечения (причину не знает).
Объективно: кожа нормальной окраски, тургор сохранѐн. Периферические
лимфоузлы не пальпируются. Лѐгкие без патологических изменений. Расширена левая
граница сердца до левой среднеключичной линии. Уплотнены стенки лучевых артерий
(пальпируются в виде плотных тяжей). Пульс - 70 уд в минуту, высокий, АД - 130/70 мм
рт. ст. Язык обложен белым налѐтом. Живот участвует в дыхании. При пальпации
отмечает незначительную болезненность в правом подреберье и в собственно эпигастрии.
При пальпации отделы кишечника не изменены. Печень по краю рѐберной дуги,
пузырные симптомы (Кера, Мерфи. Ортнера) отрицательные. Селезѐнка не пальпируется.
При лабораторных и инструментальных исследованиях получены следующие
данные.
Общий анализ крови: гемоглобин - 157 г/л, СОЭ - 4 мм/час, эритроциты -
5,2×1012/л, лейкоциты - 7,6×109/л, эозинофилы - 2%, палочкоядерные нейтрофилы - 5%,
сегментоядерные нейтрофилы - 56%, лимфоциты - 37%.
Биохимический анализ крови: общий белок - 82 г/л, общий билирубин - 16,4
(прямой - 3,1; свободный - 13,3) ммоль/л, холестерин - 3,9 ммоль/л, калий - 4,4 ммоль/л,
натрий - 142 ммоль/л, сахар - 4,5 ммоль/л.
ФГДС: пищевод проходим, розетка кардии плотно смыкается, складки слизистой
пищевода нормальные. В антральном отделе желудка определяются очаги отѐка и яркой
гиперемии, а также единичные подслизистые кровоизлияния. Луковица ДПК
деформирована, на задней стенке луковицы - послеязвенный рубец звѐздчатого характера,
на передней стенке глубокий язвенный дефект (до мышечного слоя) размером 10×12 мм,
над дефектом нависает значительно увеличенные гиперемированные складки слизистой,
образующие воспалительный вал. На остальном протяжении слизистая ДПК с очагами
гиперемии.
Вопросы:
1. Сформулируйте наиболее вероятный диагноз.
2. Обоснуйте поставленный Вами диагноз.
250
3. Составьте и обоснуйте план дополнительного обследования пациента.
4. Препарат какой группы для патогенетической терапии Вы бы рекомендовали
пациенту в составе комбинированной терапии? Обоснуйте свой выбор.
5. Через 2 месяца поддерживающей терапии клинические явления болезни исчезли
полностью, при ФЭГДС на месте язвы белый рубец, из очагов отѐка и гиперемии в
желудке взят материал для цитологического исследования, выявлен Н. р. в большом
количестве. Какова Ваша дальнейшая тактика? Обоснуйте ваш выбор.
251
Ситуационная задача 221 [K002895]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Больной А. 44 лет, ведущий инженер шахты, жалуется на периодические боли в
собственно эпигастрии, больше справа, которые возникают через 20-30 минут после еды и
значительно уменьшаются или исчезают через 1,5-2 часа. Отмечает изжогу, иногда горечь
во рту, аппетит сохранѐн, стул нормальный 1 раз в сутки. Пациент отметил, что лучше
переносит молочную пищу.
Анамнез заболевания: в течение нескольких лет отмечал дискомфорт в собственно
эпигастрии после кислой, копчѐной, солѐной пищи. Принимал ферменты, указанные
явления исчезали. В последние месяцы испытывал перегрузки на работе (ночные смены),
стрессы
(предаварийные ситуации на шахте). Стал отмечать боли вначале тупые
умеренные, которые снимались Алмагелем, молоком. В дальнейшем боли усилились,
особенно после приѐма пищи, независимо от еѐ качества. Появилась изжога, которая часто
сопровождалась горечью во рту. Снизил объѐм принимаемой пищи, однако боль
прогрессировала, госпитализирован в отделение.
Курил по ½ пачки в день, последние 5 лет не курит.
Объективно: кожа нормальной окраски, тургор сохранен. Периферические
лимфоузлы не пальпируются. Лѐгкие без патологических изменений. Границы сердца в
норме. ЧСС - 70 ударов в минуту, АД - 130/70 мм рт. ст. Язык обложен белым налѐтом.
Живот участвует в дыхании. При пальпации отмечает незначительную болезненность в
эпигастрии.
При пальпации отделов кишечника болезненности, объѐмных образований не
выявлено. Печень по краю рѐберной дуги, пузырные симптомы (Кера, Мерфи. Ортнера)
отрицательные. Селезѐнка не пальпируется.
При лабораторных и инструментальных исследованиях получены следующие
данные.
Общий анализ крови: гемоглобин
-
148 г/л, СОЭ
-
4 мм/час, эритроциты
-
5,2×1012/л, лейкоциты - 7,6×109/л, эозинофилы - 2%, палочкоядерные нейтрофилы - 5%,
сегментоядерные нейтрофилы - 56%, лимфоциты - 37%.
Биохимический анализ крови: общий белок - 82 г/л, общий билирубин - 16,4
(прямой - 3,1; свободный - 13,3) ммоль/л, холестерин - 3,9 ммоль/л, калий - 4,4 ммоль/л,
натрий - 142 ммоль/л, глюкоза - 4,5 ммоль/л.
ФГДС: пищевод проходим, розетка кардии плотно смыкается. Слизистая в
пищеводе без изменений. В средней трети желудка по малой кривизне имеется язвенный
дефект стенки (слизистая и подслизистая) до 1,2 см, дно дефекта выполнено фибрином,
края дефекта приподняты, отѐчные. На остальном протяжении в желудке имеются очаг
неяркой гиперемии. ДПК без изменений. Взята биопсия 4 кус. При взятии биопсии из
краев язвы отмечается умеренная нейтрофильная инфильтрация и отѐк.
Вопросы:
1. Сформулируйте наиболее вероятный диагноз.
2. Обоснуйте поставленный Вами диагноз.
252
3. Составьте и обоснуйте план дополнительного обследования пациента.
4. Препарат какой группы для патогенетической терапии вы бы рекомендовали
пациенту в составе комбинированной терапии? Обоснуйте свой выбор.
5. Какие рекомендации необходимо дать пациенту для профилактики обострения
заболевания?
253
Ситуационная задача 222 [K002904]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Больной Г.
55 лет поступил в стационар с жалобами на сильную одышку
смешанного характера при незначительной физической нагрузке и даже при одевании,
кашель с жѐлтой вязкой мокротой до 150 мл/сутки, сердцебиение, слабость, потливость. В
течение 15 лет беспокоит кашель со скудной слизистой мокротой, в основном по утрам, к
врачу по этому поводу не обращался. Последние 7 лет появилась одышка при ходьбе на
расстояние около 500 метров на выдохе, в холодное время ощущает затруднение выдоха и
«свистыª в груди. Самостоятельно принимает Эуфиллин внутрь. Ухудшение состояния 5
дней назад, когда после ОРВИ резко усилилась одышка, ночь спал сидя, увеличилось
количество мокроты.
Работает водителем. Курит. Индекс курения - 120 пачко-лет. Алкоголь употребляет
2 раза в месяц понемногу. Аллергологический и гемотрансфузионный анамнез не
отягощен.
Состояние тяжѐлое. Кожа влажная, цианоз губ и кончика носа. Температура -
36,8°С. Подкожно-жировой слой развит слабо. Отѐки на голенях до средней трети.
Периферические лимфоузлы не увеличены. Грудная клетка симметричная, равномерно
участвует в дыхании. ЧД - 28 в минуту. Перкуторный звук мозаичный. При аускультации
по всем лѐгочным полям масса сухих хрипов. Границы сердца расширены вправо. Тоны
сердца ритмичные, ЧСС - 120 в минуту, на лѐгочном стволе - акцент 2 тона. АД - 130/70
мм рт. ст. Язык чистый, влажный. Живот мягкий, безболезненный при пальпации. Печень
выступает на 3 см из-под края рѐберной дуги, селезѐнка не пальпируется. Симптом
поколачивания отрицательный с обеих сторон.
Общий анализ крови: эритроциты - 5,4×1012/л; гемоглобин - 177 г/л; лейкоциты -
10,6×109/л; эозинофилы
-
0%; базофилы
-
0%; палочкоядерные нейтрофилы
-
5%;
сегментоядерные нейтрофилы - 70%; лимфоциты -20%; моноциты - 5 %. СОЭ - 22 мм/час.
Рентгенограмма органов грудной клетки: очаговые и инфильтративные изменения
не определяются. Лѐгочный рисунок деформирован. Корни расширены, бесструктурны.
Диафрагма расположена обычно, синусы свободны. Выбухает ствол лѐгочной артерии.
Спирограмма: индекс Тиффно - 65; ОФВ1 после БДТ - 29%.
КЩС: рО2 - 46 мм рт. ст., SаO2 - 78%.
Вопросы:
1. Предположите наиболее вероятный диагноз.
2. Обоснуйте поставленный Вами диагноз.
3. Составьте и обоснуйте план дополнительного обследования пациента.
4. Препараты какой группы вы бы рекомендовали в качестве неотложной помощи и в
качестве базисной терапии для лечения ХОБЛ? Обоснуйте свой выбор.
254
5. Через 6 месяцев регулярной терапии пациент бросил курить, отметил уменьшение
одышки, купированы отѐки. При осмотре гепатомегалия не определяется. ЧД - 24 в
минуту. В лѐгких при аускультации единичные сухие хрипы. ОФВ1 - 32% от
должной величины, индекс Тиффно - 64%. Пиковая скорость выдоха - 35% от
должной величины. КЩС - рО2, 70 мм рт. ст., SаO2 - 90. Какова Ваша дальнейшая
лечебная тактика? Обоснуйте Ваш выбор.
255
Ситуационная задача 223 [K002906]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Пациентка А. 34 лет (не работает) поступила в клинику с жалобами на повышение
температуры тела до 38,4 °С, сопровождающееся интенсивной ночной потливостью;
ознобами; отѐками голеней, увеличением объѐма живота, болью в правом подреберье,
точечными высыпаниями на голенях.
Из анамнеза: курит в течение 20 лет до 2 пачек сигарет в день, в течение последних
2 лет страдает инъекционной наркоманией. Наследственность не отягощена. Из
перенесѐнных заболеваний отмечает скарлатину в детстве. Аллергологический анамнез не
отягощѐн. Считает себя больной в течение полутора месяцев, когда стала отмечать
нарастающую слабость, ночную потливость, повышение температуры тела до 38,4 °С,
сопровождающееся ознобами. За помощью не обращалась. Самостоятельно принимала
жаропонижающие. В течение последних двух недель отметила нарастание отѐков на
ногах, увеличение объѐма живота, появление боли в правом подреберье.
Объективно: состояние средней тяжести, температура тела
37,8
°С, кожные
покровы бледные с желтушным оттенком, на коже нижних конечностей элементы
геморрагической сыпи, отѐки стоп и голеней. Лимфатические узлы не пальпируются. В
лѐгких дыхание жѐсткое, хрипов нет. Перкуторный звук ясный лѐгочный, локальных
притуплений не выявляется. При перкуссии сердца правая граница на 4 см правее правого
края грудины, другие границы в пределах нормы. При аускультации тоны сердца
ритмичные, ЧСС - 110 в минуту, отмечается ослабление первого тона над мечевидным
отростком. Здесь же выслушивается систолический шум, усиливающийся на вдохе.
Отмечаются набухшие шейные вены. Живот напряжен, безболезненный, положительный
симптом флюктуации. Печень
+5 см от края рѐберной дуги. Край закруглѐн,
мягкоэластической консистенции. Пальпируется край селезѐнки. Симптом поколачивания
отрицательный с обеих сторон.
При лабораторных и инструментальных исследованиях выявлены следующие
данные.
Общий анализ крови: гемоглобин - 104 г/л, эритроциты - 3,8×1012/л, лейкоциты -
17×109/л, палочкоядерные нейтрофилы
-
7%, сегментоядерные нейтрофилы
-
80%,
лимфоциты - 9%, моноциты - 3%, эозинофилы - 1%, СОЭ - 48 мм/ч.
Общий анализ мочи: жѐлтая, прозрачная, рН нормальная, удельный вес - 1016,
белок - 0,02%, сахара нет, лейкоциты - 1-2 в поле зрения, эритроцитов нет.
Биохимическое исследование крови: билирубин - 38,2 ммоль/л, АСТ - 74, АЛТ - 98,
креатинин - 0,108 ммоль/л, глюкоза - 5,7 ммоль/л, холестерин - 5,0 ммоль/л, калий - 4,2
ммоль/л.
Гемокультура: в одной из 3 проб рост золотистого стафилококка.
ЭКГ
256

Рентгенологическое исследование органов грудной клетки
Вопросы:
1. Выделите синдромы и обоснуйте их (объясните патофизиологический механизм их
возникновения).
257
2. Сформулируйте диагноз.
3. Обоснуйте поставленный Вами диагноз.
4. Составьте план обследования для уточнения диагноза.
5. Определите план лечения.
258
Ситуационная задача 224 [K002907]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Больная М. 56 лет, продавец ювелирного салона, госпитализирована 11 декабря с
жалобами на интенсивную жгучую боль по всей грудной клетке в течение 7,5 часов, с
иррадиацией в левое плечо, шею, нижнюю челюсть, локоть, также предъявляла жалобы на
испарину, сердцебиение, слабость, одышку в покое, кашель.
Анамнез заболевания. Рост - 178 см, вес - 105 кг. Не курит. Отец в 49 лет перенѐс
инфаркт миокарда. С 35 лет пациентка отмечает повышение артериального давления до
180/100 мм рт. ст. Обследована, принимает Периндоприл 10 мг на ночь, Метопролола
сукцинат 100 мг утром. В 2011 г. отмечала состояние, характеризующееся потерей
двигательной активности правой верхней конечности в течение 3 часов, затем спонтанно
двигательная функция восстановилась. Пациентка 13 лет страдает сахарным диабетом 2
типа, принимает Метформин
1000 мг/сут. Пользуется глюкометром, сахар крови в
пределах
9,5 ммоль/л. С мая отмечает приступы давящих болей за грудиной при
физической нагрузке (ходьба по ровной местности до 600 метров) продолжительностью
до 5 минут, которые купировались после прекращения ходьбы. Лечилась амбулаторно и
стационарно, выставлялся диагноз
«ишемическая болезнь сердцаª, дополнительно
назначена Ацетилсалициловая кислота
75 мг/сут, Розувастатин
10 мг/сут,
короткодействующие нитраты по потребности. В августе планово проведена
коронароангиография, выявлено изолированное поражение передней нисходящей (ПНА)
коронарной артерии - 95% стеноз в средней трети. В виду тяжести поражения немедленно
выполнено стентирование стеноза ПНА стентом с лекарственным покрытием. Пациентке
после выписки рекомендовано продолжить приѐм терапии, включая Аспирин,
Метопролола сукцинат, Периндоприл, Розувастатин и Метформин, а также в течение
одного года Клопидогрел 75 мг/сут. За два дня до настоящего ухудшения пациентка
прекратила прием Клопидогрела, оправдывая это появившейся кровоточивостью дѐсен.
Ухудшение состояния в виде появления интенсивного болевого синдрома в грудной
клетке в покое появилось в
06-00. Пациентка самостоятельно приняла
4 таблетки
Нитроглицерина без эффекта и в 12-00 после появления одышки и слабости обратилась за
медицинской помощью.
Вызвала скорую медицинскую помощь
(СМП). При осмотре врачом СМП
состояние тяжѐлое за счѐт болевого синдрома в грудной клетке, одышки, гипотонии (АД -
100/60, ЧСС
-
98 в минуту). Записана электрокардиограмма
(ЭКГ)
(см. ниже). С
некупированным болевым синдромом доставлена в приѐмное отделение.
259

Объективно: состояние тяжѐлое за счѐт болевого синдрома в грудной клетке,
одышки, гипотонии. При осмотре кожные покровы мраморной окраски, холодные,
выраженно влажные. Сохраняется одышка в покое, частота дыхания до 28 в минуту,
пациентка принимает вынужденную позу полусидя. Аускультативно над всеми
лѐгочными полями влажные мелкопузырчатые хрипы. Пульс на лучевых артериях
выраженно ослаблен, нитевидный, 120 ударов в минуту. Аускультативно в области сердца
ослаблен I тон, тахикардия до 120 в минуту, выслушивается систолический шум на
верхушке. Артериальное давление на правой верхней конечности - 80/50 мм рт. ст., на
левой верхней конечности - 75/50 мм рт. ст. Отѐков на нижних конечностях нет. По ЭКГ в
приѐмном отделении без динамики, по сравнению с пленкой СМП.
Дополнительные методы обследования. Общий анализ крови: гемоглобин - 139 г/л,
лейкоциты - 11×109/л, эритроциты - 4,8×1012/л, СОЭ - 8 мм/час.
Биохимический анализ крови: сахар - 22 ммоль/л, креатинкиназа общая фракция -
1900 Е/л, креатинкиназа-МВ фракция
-
102 Е/л, тропонин Т
-
2,9 нг/мл; общий
холестерин - 6,2 ммоль/л, холестерин липопротеинов низкой плотности - 4,1 ммоль/л; рН
крови - 7,2.
По ЭхоКГ фракция выброса левого желудочка - 38%, выраженная митрально-
папиллярная дисфункция, регургитация на митральном клапане III, гипертрофия миокарда
левого желудочка. По данным измерения инвазивной гемодинамики центральное
венозное давление - 260 мм вод. ст. (N - 90-110 мм. вод. ст.).
Давление заклинивания лѐгочных капилляров - 23 мм рт. ст. (N - 10-18 мм рт. ст.).
Сердечный индекс - 1,9 л/мин/м2 (N - 2,5-4,5 л/мин/м2).
Сатурация - 69% (N - 80-100).
Рентгенологически в лѐгких венозный застой III степени, тень сердца расширена
влево.
ЭКГ на этапе СМП.
260
Вопросы:
1. Выделите синдромы, определите ведущий.
2. Сформулируйте диагноз.
3. Обоснуйте поставленный Вами диагноз.
4. Составьте план дополнительных обследований.
5. Назначьте лечение.
261
Ситуационная задача 225 [K002908]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Больная Т. 35 лет, офис-менеджер, доставлена бригадой скорой медицинской
помощи в приѐмное отделение городской больницы в связи с внезапно начавшимся
приступом одышки смешанного характера, сердцебиением, колющей болью в
прекардиальной области, головокружением и общей слабостью. В анамнезе отмечено, что
за
5 суток до приступа одышки у больной появились мягкий отѐк правой нижней
конечности от стопы до паховой складки, незначительный цианоз и умеренная
болезненность конечности. В последующем указанные симптомы сохранялись, пыталась
лечиться самостоятельно, используя различные мази с антибиотиками и спиртовые
компрессы. Настоящий приступ одышки возник впервые в конце продолжительного
рабочего дня на фоне полного благополучия. Из анамнеза жизни известно, что пациентка
работает в офисе и проводит большую часть времени в положении сидя, ведѐт
малоподвижный образ жизни, курит, применяет комбинированные оральные
контрацептивы.
Объективно: состояние тяжѐлое. Кожа и видимые слизистые бледные, чистые,
видимая пульсация шейных вен. Отмечается отѐк правой нижней конечности, мягкий и
тѐплый наощупь, распространяющийся от уровня стопы до верхней трети бедра со слабо
выраженным цианозом, умеренной болезненностью при пальпации и сохранѐнной
пульсацией на артериях стопы, подколенной и общей бедренной артериях. Суставы без
патологии. Грудная клетка правильной формы. Перкуторно над лѐгкими ясный лѐгочный
звук. Дыхание везикулярное, хрипов нет, частота дыхания
-
25 в минуту. Пульс
одинаковый на обеих лучевых артериях, слабого наполнения, 110 в минуту, АД - 90/65 мм
рт. ст. Акцент II-тона в точке выслушивания клапана лѐгочной артерии. Шумов нет.
Живот симметричный, мягкий, безболезненный во всех отделах при поверхностной и
глубокой пальпации. Печень выступает из-под рѐберной дуги на
1 см. Симптом
поколачивания отрицательный. Индекс массы тела более 31 кг/м2. Субфебрилитет. При
лабораторных и инструментальных исследованиях выявлены следующие данные.
Общий анализ крови: гемоглобин - 130 г/л, эритроциты - 4,1×1012/л, лейкоциты -
5,7×109/л, эозинофилы
-
1%, палочкоядерные нейтрофилы
-
10%, сегментоядерные
нейтрофилы - 50%, лимфоциты - 35%, моноциты - 4%; СОЭ - 24 мм/ч.
Общий анализ мочи: соломенно-жѐлтая, прозрачная, рН кислая, удельный вес -
1010, эпителий - 2-4 в поле зрения, эритроциты, цилиндры, соли не определяются.
Биохимическое исследование крови: билирубин общий - 12,8 мкмоль/л, креатинин
- 0,093 ммоль/л, глюкоза - 6,9 ммоль/л, холестерин - 6,2 ммоль/л, калий - 3,7 ммоль/л,
общий белок - 75 г/л, фибриноген - 8,2 г/л, СРБ - 25 мг/л.
ЭКГ
262

Рентгенография ОГК
263
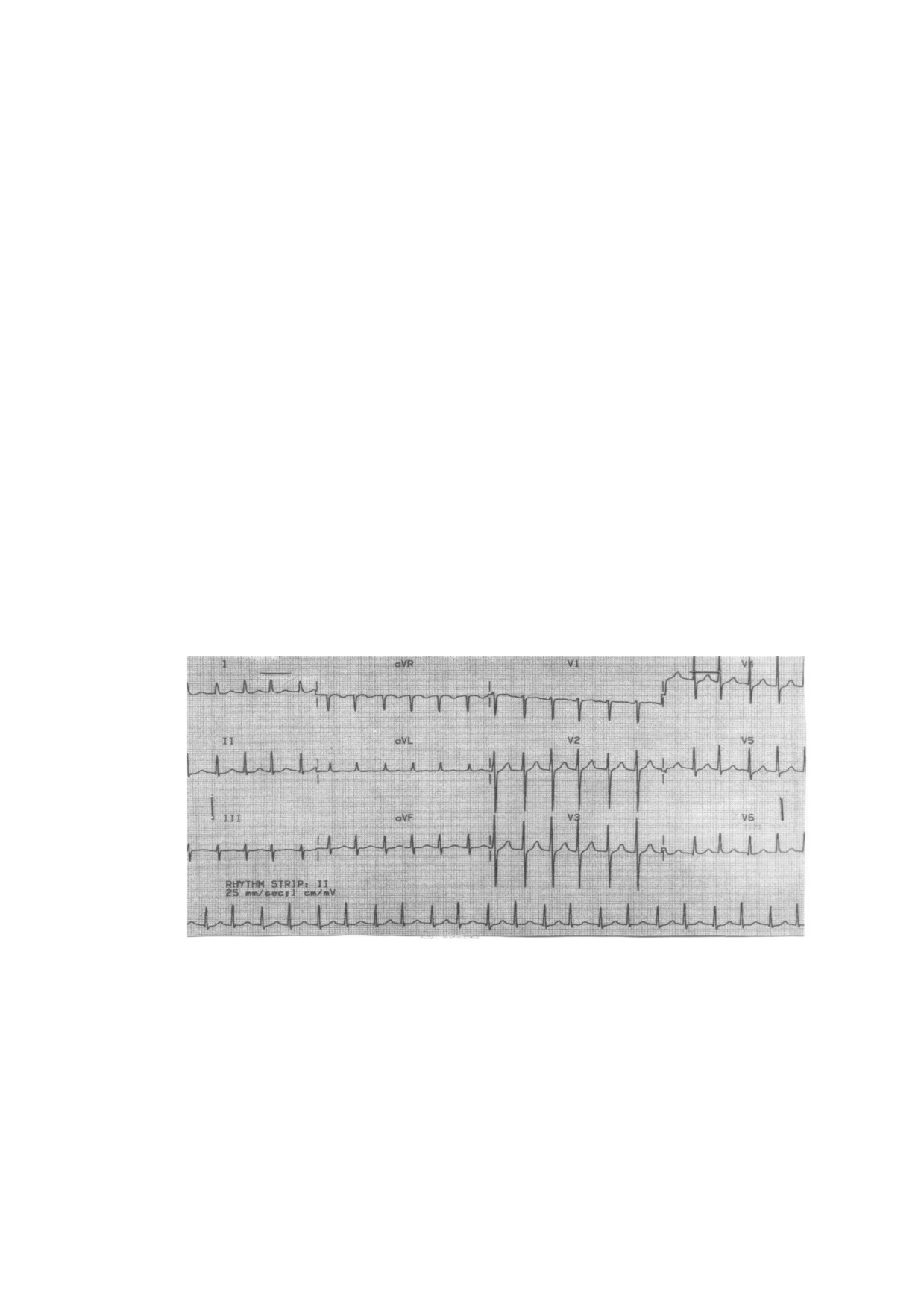
Вопросы:
1. Выделите синдромы, определите ведущий.
2. Интерпретируйте представленную электрокардиограмму.
3. Сформулируйте диагноз.
4. Составьте план дополнительных обследований.
5. Назначьте лечение.
264

Ситуационная задача 226 [K002909]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Больная М. 52 лет, бухгалтер, госпитализирована с жалобами на неритмичное
сердцебиение, общую слабость, головокружение, быструю утомляемость, одышку при
ускоренной ходьбе.
Анамнез заболевания: в течение
15 лет отмечает повышение артериального
давления до максимальных 190/120 мм рт. ст. Регулярно принимает Эналаприл 10 мг 2
раза в сутки, Амлодипин 5 мг вечером. Адаптированным давлением считает 140/100 мм
рт. ст. Болей в грудной клетке никогда не отмечала. Ухудшение состояния отмечает в
течение 3 дней, когда впервые в жизни появились вышеописанные жалобы. Учитывая их
прогрессирующий характер, вызвала скорую помощь.
Объективно: сознание ясное, активна. Отѐков нет. Рост - 178 см, вес - 107 кг.
Отложение подкожно-жирового слоя на бѐдрах и животе. Кожные покровы повышенной
влажности. Грудная клетка гиперстеническая. В лѐгких везикулярное дыхание, хрипов
нет. Область сердца не изменена. Левая граница сердца - на 2 см кнаружи от срединно-
ключичной линии в V межреберье слева. Тоны сердца неритмичные. ЧСС - 121 ударов в
минуту. АД в покое сидя - 170/115 мм рт. ст. Пульс на лучевых артериях симметричный,
неритмичный, неравномерный с частотой 100 ударов в минуту.
При лабораторных и инструментальных исследованиях выявлены следующие
данные.
Липидограмма: общий ХС - 5,9 ммоль/л (норма менее 5,0 ммоль/л), ХС ЛНП - 3,5
ммль/л (норма - менее 3,0 ммоль/л), ХС ЛВП - 0,9 ммоль/л (норма - более 1,0 ммоль/л), ТГ
- 2,0 ммоль/л (норма - менее 1,7 ммоль/л).
Эхо-КГ: толщина задней стенки ЛЖ - 1,3 см (норма - 0,8-1,1 см), ФВ ЛЖ - 53%
(норма - 55-75%).
Записана ЭКГ
265
Вопросы:
1. Сформулируйте предварительный диагноз.
2. Интерпретируйте представленную электрокардиограмму.
3. Составьте план дополнительных обследований.
4. Какие заболевания необходимо дифференцировать?
5. Назначьте лечение.
266
Ситуационная задача 227 [K002910]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Больная Н. 46 лет, стюардесса внутренних авиалиний, обратилась с жалобами на
приступы сильного учащенного сердцебиения, не связанные с физической нагрузкой,
сопровождающиеся ноющими болями в прекардиальной области, периодические перебои
в работе сердца.
Из анамнеза: приступы учащѐнного сердцебиения появились в течение последнего
года, участились в течение трѐх месяцев, двукратно отмечала обмороки. В детстве
диагностировали «изменения на ЭКГª, которые в дальнейшем не подтверждались.
Объективно: больная нормального питания. Кожные покровы чистые, умеренной
влажности. Отѐков нет. Лучезапястные суставы гиперподвижны. Плоскостопие. В лѐгких
дыхание везикулярное, хрипов нет. Перкуторно: границы относительной сердечной
тупости располагаются: правая - на 1 см кнаружи от правого края грудины, верхняя -
нижний край 3 ребра, левая
- на
1,5 см кнутри от среднеключичной линии. При
аускультации: тоны сердца ясные, ритмичные, ЧСС
-
120 в минуту, на верхушке
выслушивается короткий систолический шум, мезосистолический щелчок. АД - 130/80 мм
рт. ст. Живот мягкий, безболезненный. Печень по краю рѐберной дуги.
Обследования.
ЭКГ
Вопросы:
1. Выделите синдромы, назовите основные механизмы их возникновения.
2. Составьте дифференциально-диагностический ряд.
3. Сформулируйте диагноз.
4. Составьте план дополнительных обследований.
5. Назначьте лечение.
267

Ситуационная задача 228 [K002911]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
У больного А. 63 лет, преподаватель вуза, сегодня в покое около 3 часов назад без
видимой причины появилась и стала нарастать одышка смешанного характера. Пациент
госпитализирован.
Анамнез заболевания: около
5 лет страдает гипертонической болезнью.
Антигипертензивные препараты принимает нерегулярно.
Объективно: при поступлении состояние средней степени тяжести, ортопноэ, кожа
бледная, акроцианоз, число дыханий - 26 в минуту, при аускультации выслушиваются
влажные мелкопузырчатые хрипы над всеми отделами лѐгких. Перкуторно границы
сердца расширены влево, пульс на лучевой артерии 100 в минуту, ритмичный, тоны
сердца приглушены, ритмичные, ЧСС - 100 в минуту, АД - 130/90 мм рт. ст. Живот
мягкий, безболезненный, размеры печени по Курлову - 9×8×7 см.
Вскоре после поступления состояние больного резко ухудшилось: появился
продуктивный кашель, усилилась одышка, увеличилось количество влажных хрипов над
всеми лѐгочными полями.
ЭКГ
Вопросы:
1. Выделите синдромы, определите ведущий
(объясните патофизиологический
механизм его возникновения).
2. Сформулируйте диагноз.
3. Обоснуйте поставленный Вами диагноз.
4. Составьте план обследования для уточнения диагноза.
5. Определите план лечения.
268

Ситуационная задача 229 [K002912]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
В приѐмный покой скорой помощью доставлен больной 52 лет, шофѐр, с жалобами
на резкие давящие боли за грудиной с иррадиацией в обе руки и левую лопатку, длящиеся
более
4 часов, боль не купируется приѐмом Нитроглицерина и инъекционными
анальгетиками, сопровождается резкой слабостью, страхом смерти, выраженной
потливостью.
Из анамнеза выяснено, что больного около 10 лет беспокоили приступообразные
головные боли, шум в ушах, головокружение,
«мелькание мушекª перед глазами,
кратковременные колющие боли в области сердца, без иррадиации. Часто отмечалось
повышение АД до 160/100 мм рт. ст., иногда - до 200/120 мм рт. ст. Обследован
амбулаторно 3 года назад - установлен диагноз «гипертоническая болезньª, данных
рекомендаций не придерживался, назначенную терапию не принимал.
Объективно: кожные покровы бледные, акроцианоз. ЧД - 26 в минуту, дыхание
поверхностное. Перкуторно над всеми лѐгочными полями определяется ясный лѐгочный
звук, при аускультации
- дыхание жѐсткое, большое количество влажных хрипов в
подлопаточных областях. Пульс одинаков на обеих руках, ритмичный, слабого
наполнения и напряжения. ЧСС - 120 в минуту, АД - 80/60 мм рт. ст. Тоны сердца глухие,
ритмичные; акцент II тона не определяется. Живот мягкий, безболезненный, печень не
увеличена. Отѐков нет.
В анализах: КФК-МВ - 98 Е/л
Записана ЭКГ
269
Вопросы:
1. Выделите синдромы, определите ведущий.
2. Сформулируйте диагноз.
3. Обоснуйте поставленный Вами диагноз.
4. Составьте план дополнительных обследований.
5. Назначьте лечение.
270
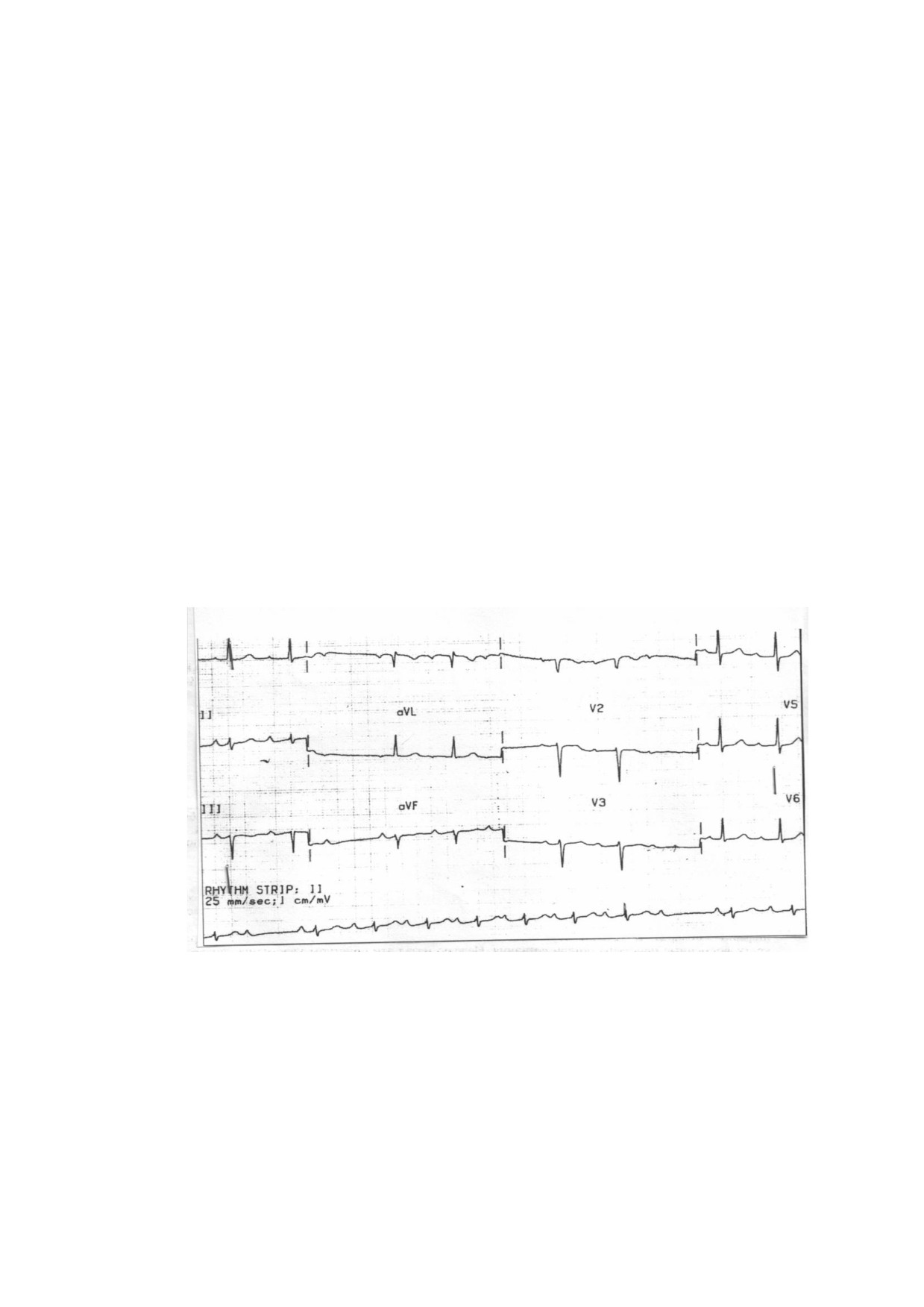
Ситуационная задача 230 [K002913]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Больной 65 лет, пенсионер, поступил в клинику с жалобами на редкий пульс,
перебои в работе сердца, ощущение его замирания и остановки, чувство нехватки воздуха
при подъѐме на 1 лестничный пролѐт, давящие боли за грудиной при обычной физической
нагрузке, купирующиеся приѐмом Нитроглицерина через
1-2 мин; кратковременные
эпизоды потери сознания.
Из анамнеза: четыре года назад перенѐс инфаркт миокарда. Через год стали
появляться ангинозные боли при обычной физической нагрузке. Неделю назад ощутил
перебои в работе сердца, инспираторную одышку, отметил кратковременные эпизоды
потери сознания, что и явилось причиной госпитализации.
Объективно: состояние средней степени тяжести, акроцианоз, отѐков нет. В
нижних отделах лѐгких небольшое количество незвучных мелкопузырчатых хрипов. Тоны
сердца глухие, аритмичные, ЧСС - 42 удара в минуту, Ps - 42 в минуту. АД - 110/65 мм рт.
ст. Живот мягкий, безболезненный. Печень на 2 см ниже рѐберной дуги, край еѐ ровный,
закруглѐнный, слегка болезненный при пальпации.
Записана ЭКГ.
Вопросы:
1. Выделите синдромы, определите ведущий.
2. Интерпретируйте представленную электрокардиограмму.
3. Сформулируйте диагноз.
4. Составьте план дополнительных обследований.
5. Назначьте лечение.
271
Ситуационная задача 231 [K002915]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Больной 45 лет, водитель автобуса, обратился к врачу-терапевту участковому с
жалобами на периодически возникающие давящие боли за грудиной при обычной ходьбе
на 200-300 м, подъѐме на 1 этаж по лестнице, купируются в покое через 5-10 мин,
сопровождаются слабостью, головокружением. Считает себя больным около 3 лет. В
течение предшествующей недели при незначительной физической нагрузке стали
возникать приступы сердцебиения с кратковременными синкопальными состояниями.
Из анамнеза жизни: отец больного умер внезапно в возрасте 40 лет.
Объективно: общее состояние относительно удовлетворительное. Кожные покровы
и видимые слизистые бледные, чистые, нормальной влажности. Отѐков нет.
Периферические лимфоузлы не увеличены. Грудная клетка равномерно участвует в
дыхании. Перкуторно над лѐгкими ясный лѐгочный звук. Дыхание везикулярное, хрипов
нет. Пульс ритмичный, 170 в минуту, АД - 120/80 мм рт. ст. Верхушечный толчок усилен,
резистентный, определяется в V межреберье на 1 см кнаружи от левой среднеключичной
линии. Границы относительной сердечной тупости: правая на 1,0 см кнаружи от правого
края грудины, верхняя - нижний край III ребра, левая - по среднеключичной линии.
Аускультативно: ритм правильный, I тон на верхушке ослаблен, ЧСС - 120 в минуту,
систолический шум во II межреберье справа. Соотношение II тонов на основании сердца
не изменено. Живот мягкий, безболезненный. Печень по краю рѐберной дуги. Симптом
поколачивания отрицательный с обеих сторон, почки не пальпируются.
В анализах: гемоглобин - 136 г/л, эритроциты - 4,9×1012/л, лейкоциты - 5,7×109/л,
эозинофилы - 4%, палочкоядерные нейтрофилы - 3%, сегментоядерные нейтрофилы -
52%, лимфоциты - 35%, моноциты - 6%, СОЭ - 6 мм/ч.
Билирубин общий - 8,8 мкмоль/, креатинин - 0,096 ммоль/л, глюкоза - 4,3 ммоль/л,
общий холестерин - 5,9 ммоль/л, калий - 3,9 ммоль/л.
ЭхоКГ: ПЖ - 20 мм (норма - до 23 мм), КДР ЛЖ - 33 мм (норма - до 55 мм), КСР
ЛЖ - 26 мм (норма - до 35 мм), ЛП - 41 мм (норма - до 40 мм), МЖП - 21 мм (норма - до
11 мм), ЗСЛЖ - 10 мм (норма - до 11 мм); ФВ - 70% (N - 60-70%); Ао - 35 мм.
Переднесистолическое движение передней створки митрального клапана и
соприкосновение ее в диастолу с МЖП, среднесистолическое прикрытие створок клапана
аорты, трансаортальный градиент - 8,0 (норма - 5,0). Трикуспидальный клапан, клапан
лѐгочной артерии - без изменений.
Записана ЭКГ.
272

Вопросы:
1. Выделите синдромы, назовите основные механизмы их возникновения.
2. Составьте дифференциально-диагностический ряд.
3. Сформулируйте диагноз.
4. Составьте план дополнительных обследований.
5. Назначьте лечение.
273
Ситуационная задача 232 [K002916]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Больной Н. 50 лет, инженер, обратился к врачу-терапевту участковому с жалобами
на приступы сжимающих болей за грудиной, иррадиирущих в левую руку, возникающих
при обычной ходьбе через 200-300 м и подъѐме на 2 этаж, купируются они после приѐма
Нитроглицерина через
1-2 мин и в покое через
3-5 мин., сопровождаются общей
слабостью.
Анамнез заболевания: считает себя больным в течение 2 лет, когда впервые стал
отмечать появление этого характера болей за грудиной вначале при быстрой ходьбе или
при психоэмоциональных ситуациях. Врачом было назначено лечение, однако лекарства
принимал нерегулярно. Со временем боли стали появляться при обычной физической
нагрузке до 2-4 раза в неделю. Настоящее ухудшение отмечает в течение последних 2
недель: вышеописанные боли в грудной клетке стали появляться ежедневно до 2-3 раза в
день и более длительные, купируются приѐмом Нитроглицерина через 3-5 мин. Из
анамнеза жизни: внезапная смерть отца в возрасте 60 лет. Курит по 1 пачке в день,
физически мало активен, злоупотребляет спиртными напитками.
Объективно: состояние удовлетворительное. Вес - 95 кг, рост - 170 см. Объѐм талии
-
110 см. Кожные покровы и видимые слизистые обычного цвета, чистые, нормальной
влажности. Отѐков нет. Грудная клетка правильной формы, соответствует
гиперстеническому типу конституции. Перкуторно над лѐгкими ясный лѐгочный звук.
Дыхание везикулярное, хрипов нет.
Пульс одинаков на обеих лучевых артериях, ритмичный,
80 в минуту,
удовлетворительных качеств. АД - 150/95 мм рт. ст. Верхушечный толчок расположен в V
межреберье по среднеключичной линии. Шумы в сердце не выслушиваются. Живот
правильной формы, участвует в дыхании, мягкий, безболезненный. Край печени не
пальпируется. Симптом поколачивания отрицательный с обеих сторон, почки не
пальпируются.
При лабораторных и инструментальных исследованиях выявлены следующие
данные.
Общий анализ крови: гемоглобин - 140 г/л, эритроциты - 4,8×1012/л, цветовой
показатель - 0,9, лейкоциты - 5,7×109/л, эозинофилы - 4%, палочкоядерные нейтрофилы -
3%, сегментоядерные нейтрофилы - 52%, лимфоциты - 35%, моноциты - 6%; СОЭ - 6
мм/ч.
Общий анализ мочи: обычный цвет, прозрачная, рН кислая, удельный вес - 1018;
белок, сахар не обнаружены, лейкоциты - 1-2 в поле зрения, эпителий - 2-4 в поле зрения,
эритроциты, цилиндры, соли не выявлены.
Креатинин - 0,088 ммоль/л (0,014-0,44), АСТ - 10 Ед/л (5-37), АЛТ - 12 Ед/л (4-42),
общий холестерин - 6,2 ммоль/л (4,0), калий - 3,7 ммоль/л (3,4-5,3).
ЭКГ
274
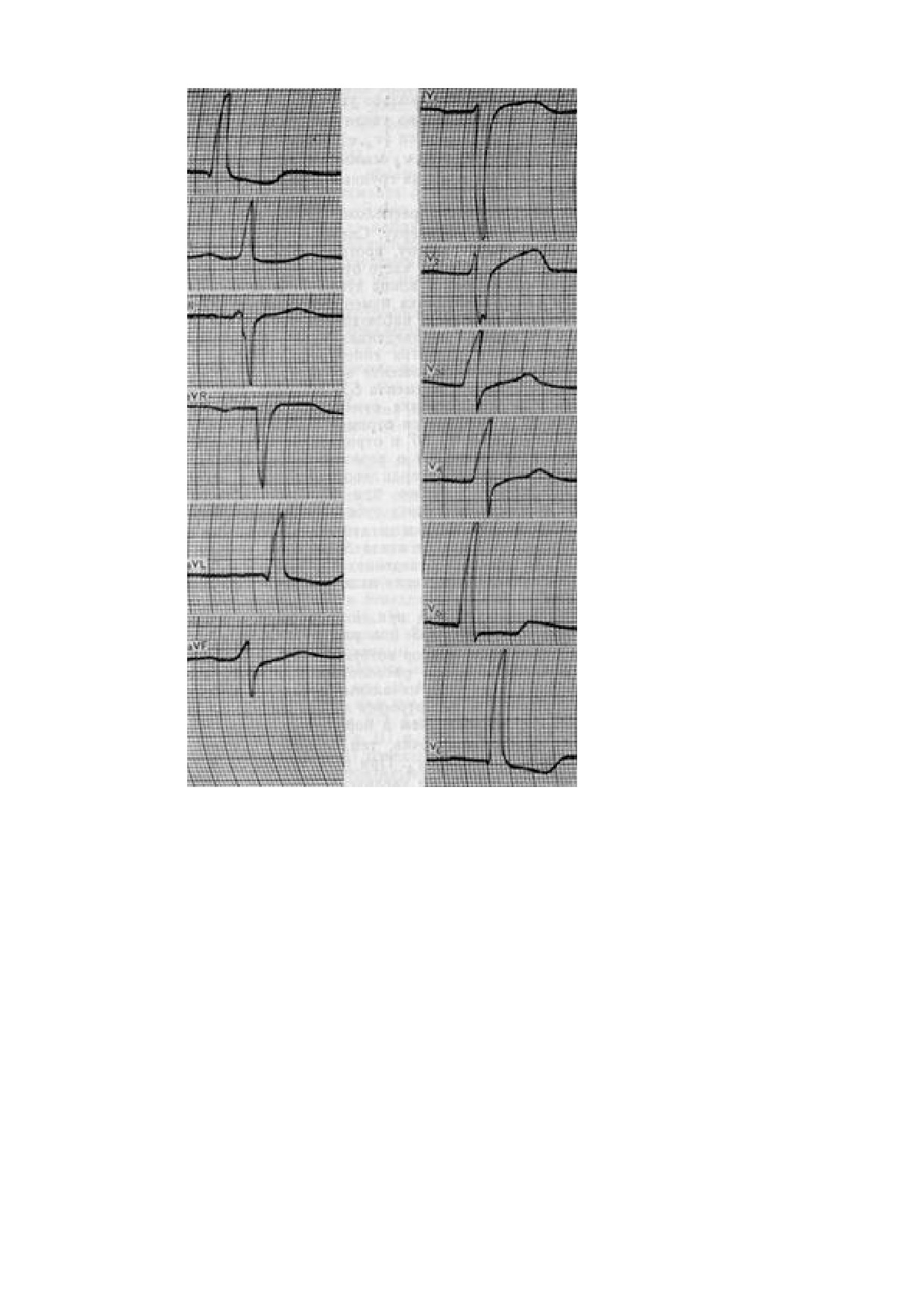
ЭхоКГ: КДРЛЖ - 5,5 см (норма - 5,5 см), КСРЛЖ - 3,5 см (норма - 3,5 см), ФВ -
68% (норма - 60-80%), ПЖ - 2,0 см (норма - 2,2 см), ЛП - 3,9 см (норма - 4 см), МЖП - 1,2
см (норма - 0,8-1,1 см), ЗСЛЖ - 1,2 см (норма - 0,8-1,1 см).
Вопросы:
1. Выделите ведущие синдромы (объясните патофизиологические механизмы их
возникновения).
2. Дайте заключение по ЭКГ и ЭхоКГ.
3. Составьте дифференциально-диагностический ряд.
4. Сформулируйте и обоснуйте диагноз.
5. Назовите факторы риска ИБС у пациента.
275
Ситуационная задача 233 [K002918]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Больной М.
72 лет, пенсионер, обратился к врачу-терапевту участковому с
жалобами на головные боли, головокружение, шум в ушах, повышение АД до 210/120 мм
рт. ст.
Анамнез заболевания: высокие цифры АД появились 2 года назад, принимал
Метопролол, Гипотиазид, однако добиться существенного снижения АД не удавалось. В
течение полугода отмечает усталость при ходьбе, боли в ногах, которые заставляют
останавливаться (при прохождении менее 200 метров). Госпитализирован для уточнения
причины и подбора лекарственной терапии.
Объективно: состояние удовлетворительное. Отѐков нет. Над всей поверхностью
легких перкуторно - лѐгочный звук, при аускультации - дыхание везикулярное, хрипов
нет. Область сердца визуально не изменена.
Границы сердца: правая - 1 см кнаружи от правого края грудины, верхняя - II
ребро, левая - 1,5 см кнаружи от левой СКЛ в V межреберье. Верхушечный толчок в V
межреберье, кнаружи от СКЛ, разлитой. Тоны сердца приглушены, ритмичные. Акцент II
тона над аортой, систолический шум на аорте без проведения на сосуды шеи. Пульс - 76
ударов в минуту, ритмичный. Сосудистая стенка вне пульсовой волны плотная. АД -
195/115 мм рт. ст. Живот мягкий, безболезненный. Печень по краю рѐберной дуги. Над
брюшной аортой выслушивается систолический шум. Симптом поколачивания
отрицательный. Снижена пульсация на артериях тыла обеих стоп.
При лабораторных и инструментальных исследованиях получены следующие
данные.
Общий анализ крови: гемоглобин - 145 г/л, эритроциты - 4,5×1012/л, лейкоциты -
7,9×109/л, СОЭ - 12 мм/час, цветовой показатель - 1,0.
Общий анализ мочи: удельный вес - 1020, белок - 0033 г/л, лейкоциты - ед. в поле
зрения, единичные гиалиновые цилиндры.
Биохимический анализ крови: сахар
-
5,2 ммоль/л
(3,5-6,1), холестерин
-
7,2
ммоль/л (4,0), мочевина - 9,0 ммоль/л (2,4-8,3), креатинин - 0,13 мкмоль/л (0,014-0,44),
калий - 5,4 ммоль/л (3,4-5,3), натрий - 135 ммоль/л (130-156).
Изотопная ренография: умеренное снижение секреторной и экскреторной функции
правой почки.
Осмотр глазного дна: ангиопатия сосудов сетчатки.
ЭХО-КГ: ПЖ - 2,1 см (норма - 2,3), МЖП - 1,25 см (норма - 1,0 см), ЗСЛЖ - 1,25 см
(норма - 1,0 см), КДРЛЖ - 5,8 см (норма - 5,5), КСРЛЖ - 3,7 см (норма - 3,5). Фракция
выброса - 54% (норма - 60-80%). Кальциноз митрального, аортального клапанов.
ЭКГ
276
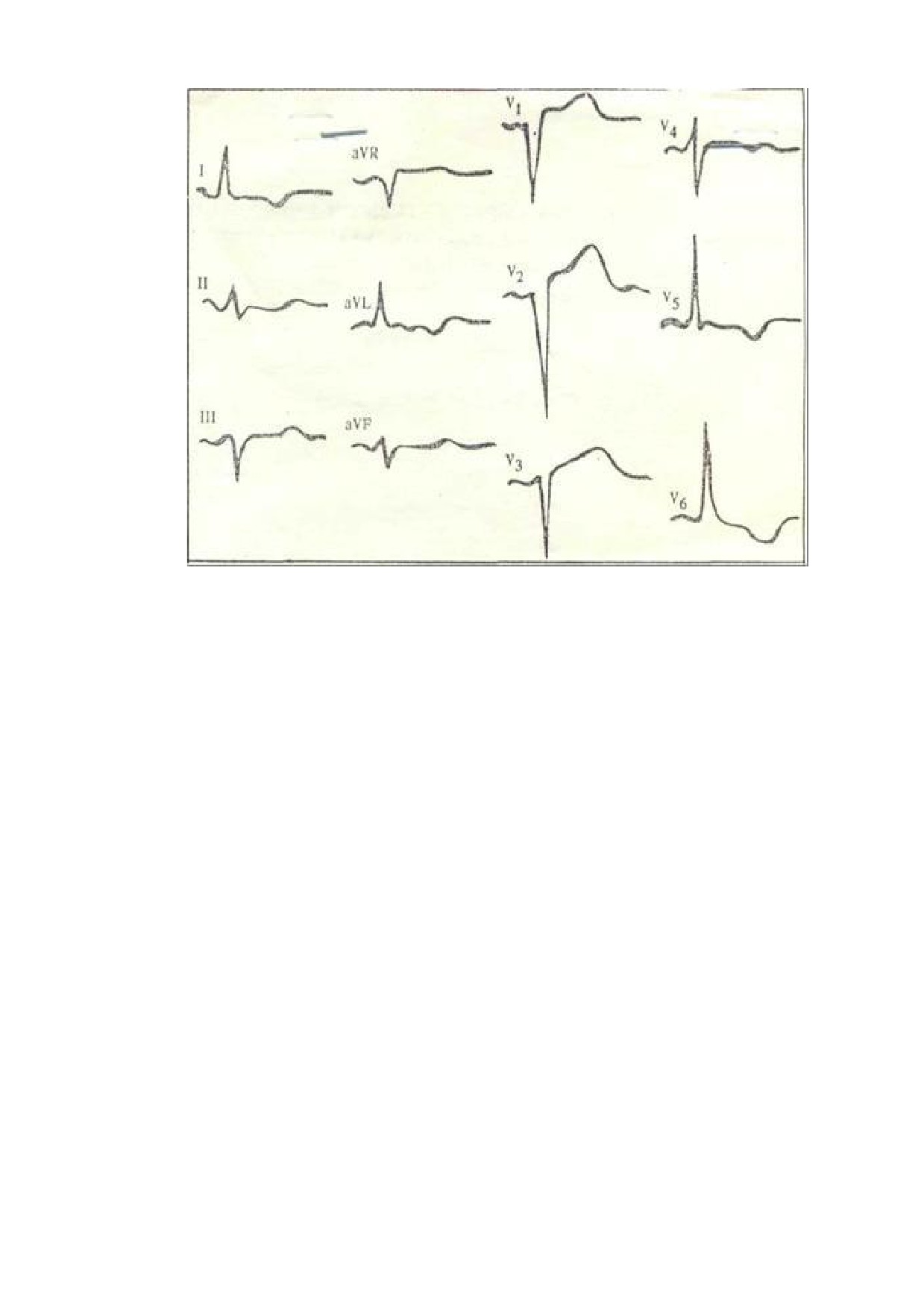
Вопросы:
1. Выделите ведущие синдромы (объясните патофизиологические механизмы их
возникновения).
2. Составьте дифференциально-диагностический ряд.
3. Сформулируйте и обоснуйте диагноз.
4. Составьте план обследования для уточнения диагноза.
5. Составьте план лечения.
277
Ситуационная задача 234 [K002919]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Больной Н. 37 лет, тракторист, обратился с жалобами на перебои в работе сердца,
одышку смешанного характера при обыденной физической нагрузке, приступы удушья в
ночное время, общую слабость. Ранее чувствовал себя вполне удовлетворительно, активно
занимался спортом (лыжи, туризм). Болен в течение 6 месяцев, когда появились чувство
нехватки воздуха при подъѐме на 2-3 этаж и при быстрой ходьбе, перебои в сердце и
сердцебиение.
Объективно: состояние средней степени тяжести, положение в постели
вынужденное с приподнятым головным концом. Кожные покровы бледные, акроцианоз,
цианоз губ. Отѐки до средней трети голеней. Одышка в покое (ЧД - 24 в минуту). Дыхание
везикулярное, мелкопузырчатые влажные хрипы в нижних отделах лѐгких. Отмечается
пульсация и набухание шейных вен. АД - 100/70 мм рт. ст. Левая граница относительной
сердечной тупости смещена до передней подмышечной линии. Тоны сердца глухие, 105 в
минуту, ритм неправильный, акцент II тона на лѐгочной артерии; выслушивается
систолический шум на верхушке без проведения, над мечевидным отростком. Печень на 3
см ниже края рѐберной дуги, поверхность еѐ ровная, плотная, слегка болезненная при
пальпации, край закруглѐн.
При лабораторных и инструментальных исследованиях выявлены следующие
данные.
Общий анализ крови: гемоглобин - 108 г/л, эритроциты - 3,04×1012/л, лейкоциты -
4,6×109/л, эозинофилы
-
2%, палочкоядерные нейтрофилы
-
10%, сегментоядерные
нейтрофилы - 55%, лимфоциты - 32%, моноциты - 1%; СОЭ - 19 мм/ч.
Общий анализ мочи: жѐлтая, прозрачная, рН щелочная, удельный вес - 1012, белок
- 0,033 г/л, сахар - нет, лейкоциты - 0-1 в поле зрения, эпителий, эритроциты, цилиндры,
соли - нет.
Биохимический анализ крови: глюкоза крови - 5,6 ммоль/л (норма - 3,5-6,1), калий
- 4,8 ммоль/л (норма - 3,4-5,3), общий билирубин - 23,0 (8,0-15,0) мкмоль/л (норма - 8,5-
20,5), креатинин - 0,13 ммоль/л (норма - 0,014-0,44).
Протромбиновый индекс - 106%, фибриноген - 4,0 г/л (2-4).
ЭхоКГ: МЖП - 10 мм (норма - до 11 мм), ЗСЛЖ - 10 мм (норма - до 11 мм), КДР
ЛЖ - 69 мм (норма - до 55 мм), КСР ЛЖ - 55 мм (норма - до 35 мм), ФВ 35% (норма - 60-
70%). ПЖ - 33 мм (норма - до 23 мм), ЛП - 50 мм (норма - до 40 мм). Гипокинезия задней
стенки ЛЖ и межжелудочковой перегородки. Аорта - 36 мм. МК: створки не изменены,
регургитация III степени. ТК: створки не изменены, регургитация III степени.
ЭКГ.
278

R-графия ОГК.
Вопросы:
1. Перечислите синдромы, составляющие клиническую картину. Выделите ведущие
синдромы (объясните патофизиологические механизмы их возникновения).
2. Проведите дифференциальную диагностику.
3. Обоснуйте и сформулируйте диагноз.
4. Составьте план обследования для уточнения диагноза.
5. Составьте план лечения.
279
Ситуационная задача 235 [K002924]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Больная К. 32 лет, библиотекарь, вызвала врача-терапевта участкового на дом.
Жалобы на одышку в покое, сердцебиение, повышение температуры, выраженную
слабость и потливость.
Месяц назад лечилась у врача-терапевта участкового по поводу ОРВИ, в течение 5
дней принимала Амоксициллин, однако продолжала сохраняться слабость, одышка в
покое, ознобы по вечерам, температура тела с субфебрильных возросла до фебрильных
цифр (от 37,7 °С до 39,5 °С). Похудела за это время на 5 кг.
История жизни: с детства наблюдается врачом-педиатром участковым по поводу
перенесѐнной в прошлом ревматической болезни. К врачам обращалась редко,
чувствовала себя вполне удовлетворительно. Беременность и роды одни. Во время второй
половины беременности госпитализировалась по поводу сохранения беременности в связи
с заболеванием сердца.
Объективно: состояние тяжелое. Кожные покровы бледные, на ощупь горячие,
влажные. На коже голеней отмечаются мелкоточечные геморрагические высыпания,
умеренная отѐчность на голенях. Температура тела
-
39,1
°С. В лѐгких дыхание
везикулярное, в аксиллярных и подлопаточных областях незвучные мелкопузырчатые
хрипы. ЧД - 28 в минуту. Пульсация сонных артерий. Пульс - 110 в минуту, ритмичный,
высокий, скорый. АД - 160/40 мм рт. ст. Левая граница относительной сердечной тупости
смещена на 2 см наружи от среднеключичной линии, правая и верхняя в пределах нормы.
Ритм сердца правильный, I тон на верхушке ослаблен, II тон над аортой ослаблен.
Выслушивается протодиастолический шум с эпицентром в т. Боткина. Печень выступает
из-под рѐберной дуги на 4 см, край закруглѐн, уплотнѐн, чувствителен при пальпации.
Пальпируется край селезѐнки. Почки не пальпируются.
При лабораторных и инструментальных исследованиях выявлены следующие
данные.
Общий анализ крови: гемоглобин - 105 г/л; эритроциты - 3,14×1012/л; цветовой
показатель
-
096; СОЭ
-
60 мм/ч; лейкоциты
-15,1×109/л; эозинофилы
-
2%;
палочкоядерные нейтрофилы - 10%; сегментоядерные нейтрофилы - 55%; лимфоциты -
28%; моноциты - 5%.
Общий анализ мочи: обычного цвета; удельный вес - 1028; белок - 0,042 г/л; сахар
- отсутствует; лейкоциты - 2-5 в поле зрения; эритроциты - 25-30 в поле зрения.
Биохимический анализ крови: креатинин - 0,10 ммоль/л; общий белок -70 г/л; ά1 -
7%; ά2 - 11%; β - 7%; γ - 23%; СРБ - 12 мг/л.
ЭКГ: смещение электрической оси влево, глубокий з. S в V3, высокий з. R в aVL, з.
R V5> з. R V4, слабо (-) з. Т в V1-V6.
Вопросы:
1. Выделите ведущие синдромы.
2. Интерпретируйте данные лабораторно-инструментальных методов обследования.
3. Сформулируйте предварительный диагноз.
4. Какие дообследования необходимо провести?
5. Сформулируйте основные принципы лечения.
280
Ситуационная задача 236 [K002925]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Больной В. 35 лет, инженер, жалуется на отѐки на ногах, тяжесть в правом
подреберье, увеличение живота. В анамнезе употребление наркотиков. Два года назад
стали беспокоить перебои в работе сердца, неоднократно лечился в стационаре. Год назад
появилась тяжесть в правом подреберье, эпизодически появлялись отеки на ногах, 3
месяца назад стал увеличиваться живот.
Объективно: диффузный цианоз с желтушным оттенком, иктеричность склер. В
течение года субфебрилитет. Температура
-
36,9
°С. Пастозность голеней.
Периферические лимфоузлы не увеличены. Дыхание везикулярное, хрипов нет, ЧД - 20 в
минуту. Пульсация и набухание шейных вен. Пульс на лучевых артериях одинаков с
обеих сторон, ритм неправильный, удовлетворительного наполнения, напряжения,
средней величины. ЧСС - 72 в минуту. АД - 110/70 мм рт. ст. Тоны сердца неритмичные,
громкие. У основания мечевидного отростка I тон ослаблен, выслушивается
систолический шум, усиливающийся на вдохе. Живот
«лягушачийª. Симптом
флюктуации положительный. Симптомов раздражения брюшины нет. Печень выступает
из-под края рѐберной дуги на 4 см, край еѐ ровный, закруглѐнный, поверхность гладкая,
пальпация умеренно болезненна. Селезѐнка пальпируется. Симптом поколачивания
отрицательный с обеих сторон.
При лабораторных и инструментальных исследованиях выявлены следующие
данные.
Общий анализ крови: гемоглобин - 102 г/л, лейкоциты - 12×109/л, палочкоядерные
нейтрофилы - 7%, сегментоядерные нейтрофилы - 68%, лимфоциты - 23%, моноциты -
2%. СОЭ - 26 мм/час.
Биохимический анализ крови: сахар - 4,5 ммоль/л, ПТИ - 80%, АСТ - 65 Ед/л, АЛТ
- 89 Ед/л, билирубин общий - 32,24 мкмоль/л (прямой - 16,12, непрямой - 12,12).
ЭКГ
281

Вопросы:
1. Сформулируйте синдромы и определите ведущий (ведущие).
2. Составьте дифференциально-диагностический ряд.
3. Сформулируйте предварительный диагноз.
4. Сформулируйте план дополнительного обследования.
5. Сформулируйте основные принципы лечения.
282
Ситуационная задача 237 [K002928]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Мужчина 35 лет, инженер-электрик, жалуется на выраженную слабость, одышку,
сердцебиение при подъѐме до 2 этажа, потливость по ночам, появление синяков по всему
телу, частые носовые кровотечения без видимой причины, десневые кровотечения при
гигиене полости рта, ощущение тяжести в правом подреберье. Считает себя больным
около месяца. Существенное ухудшение самочувствия в течение последней недели.
Ежегодно проходит профосмотры, последний - 4 месяца назад, патологии не выявлено.
Хронические заболевания отрицает.
При осмотре: температура тела - 38,1 °С. Кожные покровы и видимые слизистые
бледные, влажные, множественные экхимозы различной локализации разной стадии
«цветенияª. Отѐков нет. Периферические лимфоузлы не увеличены. Над лѐгкими ясный
лѐгочный звук, везикулярное дыхание, хрипов нет. АД - 110/70 мм рт. ст. Границы
относительной сердечной тупости в пределах нормы. Тоны сердца ритмичные, ясные, 98 в
минуту, мягкий систолический дующий шум на верхушке. Живот мягкий,
безболезненный. Нижний край печени пальпируется на уровне пупка, плотный, ровный,
умеренно болезненный; поверхность печени ровная, плотная. в левом подреберье
пальпируется нижний полюс селезѐнки на 3 см ниже края рѐберной дуги, плотный,
ровный, умеренно болезненный. Симптом поколачивания отрицательный с обеих сторон,
почки не пальпируются.
Лабораторно.
Общий анализ крови: гемоглобин - 76 г/л, эритроциты - 2,9×1012/л, цветовой
показатель
-
0,79, тромбоциты
-
21×109/л, лейкоциты
-
35×109/л, бласты
-
21%,
эозинофилы - 0%, палочкоядерные нейтрофилы - 0%, сегментоядерные нейтрофилы -
79%, лимфоциты - 0%, моноциты - 0%; СОЭ - 76 мм/ч.
Общий анализ мочи: жѐлтая, прозрачная, рН кислая, удельный вес - 1016; белок,
сахар - нет, лейкоциты - 1-2 в поле зрения, эпителий - 2 в поле зрения, эритроциты,
цилиндры, соли - нет.
Биохимический анализ крови: билирубин общий - 48,8 мкмоль/л, креатинин - 0,196
ммоль/л, глюкоза - 4,3 ммоль/л, общий холестерин - 5,9 ммоль/л, калий - 3,9 ммоль/л,
общий белок - 76 г/л,
Коагулограмма: АЧТВ - 50 с (норма - 32-42 с), ПТИ - 105%, фибриноген - 6 г/л.
Вопросы:
1. Предположите наиболее вероятный диагноз.
2. Обоснуйте поставленный Вами диагноз.
3. Составьте и обоснуйте план дополнительного обследования пациента.
4. Составьте план лечения данного пациента. Обоснуйте свой выбор.
5. Определите прогноз и трудоспособность пациента.
283
Ситуационная задача 238 [K002930]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Мужчина 52 лет, программист, жалуется на постоянную слабость, снижение веса
на 5 кг за последние 2 месяца, увеличение лимфатических узлов в области головы, шеи и в
подмышечных областях; сердцебиение и одышку смешанного характера при обычной
физической нагрузке; ощущение тяжести в области правого подреберья; изжогу и
отрыжку преимущественно после еды; снижение аппетита. Появление этих симптомов
пациент ни с чем не связывает.
При осмотре: кожные покровы и видимые слизистые бледные, чистые, суховатые.
Отѐков нет. Пальпируются затылочные, околоушные, передние и задние шейные, над - и
подключичные, подмышечные лимфоузлы, округлые, до
2 см в диаметре, мягко-
эластичные, однородные, с гладкой поверхностью, безболезненные, подвижные, не
спаянные с кожей и между собой, кожа над ними не изменена. В лѐгких дыхание
везикулярное, хрипов нет. ЧД - 16 в минуту. Границы относительной сердечной тупости
не изменены. Тоны сердца громкие, ритмичные. ЧСС - 98 в минуту. АД - 120/70 мм рт.
ст. Язык влажный, обложен небольшим количеством серого налѐта. Живот при пальпации
мягкий, безболезненный. Край печени пальпируется на 3 см ниже края рѐберной дуги,
плотно-эластичный, ровный, слегка болезненный. Селезѐнка не пальпируются.
При лабораторных и инструментальных исследованиях выявлены следующие
данные.
Общий анализ крови: гемоглобин - 101 г/л, эритроциты - 2,6×1012/л, цветовой
показатель - 0,87, ретикулоциты - 1%, тромбоциты - 115×109/л, лейкоциты - 23,1×109/л,
палочкоядерные нейтрофилы - 1%, сегментоядерные нейтрофилы - 23%, лимфоциты -
75%, моноциты - 1%, СОЭ - 81 мм/ч.
Общий анализ мочи: удельный вес - 1039, жѐлтая, прозрачная, белок - 1,1 г/л,
глюкоза - нет, лейкоциты - 9-15 в поле зрения, эритроциты - 3-6 в поле зрения, соли -
ураты небольшое кол-во.
УЗИ органов брюшной полости: УЗ-признаки гепатомегалии, спленомегалии.
Диффузная неоднородность печени и поджелудочной железы. Конкрементов, объѐмных
образований не выявлено.
Биохимический анализ крови: общий белок - 68 г/л, общий билирубин - 45
мкмоль/л, АСТ - 0,92 ммоль/л, АЛТ - 0,81 ммоль/л.
Вопросы:
1. Предположите наиболее вероятный диагноз.
2. Обоснуйте поставленный Вами диагноз.
3. Составьте и обоснуйте план дополнительного обследования пациента.
4. Определите тактику лечения данного пациента. Обоснуйте свой выбор.
5. Определите прогноз болезни и трудоспособность пациента.
284
Ситуационная задача 239 [K002931]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Больной К. 49 лет, экономист, жалуется на головные боли, головокружение,
повышение артериального давления до 160/100 мм рт. ст., инспираторную одышку и
чувство сердцебиения при незначительной физической нагрузке, сердце, отѐки верхних и
нижних конечностей. Из анамнеза известно, что 5 лет назад через
2 недели после
проведения вакцинации у пациента в течение нескольких дней отмечалась
макрогематурия. Из-за занятности за медицинской помощью не обращался. Сохранялось
удовлетворительное самочувствие. Последние полгода отмечена артериальная
гипертензия, до 190/100 мм рт. ст. Неделю назад отметил боль в ротоглотке при глотании,
однократное повышение температуры тела до 38,0 °С градусов, не лечился. Одновременно
заметил отѐки ног, лица, снижение суточного диуреза. При исследовании общего анализа
мочи выявлена протеинурия, лейкоцитурия. Перенесѐнные заболевания: частые ОРЗ,
ангины. Вредные привычки отрицает.
Объективно: состояние средней степени тяжести. Рост - 183 см, масса тела - 90 кг.
Температура тела - 36,2 °С. Лицо бледное, одутловатое, веки отѐчны, глаза сужены.
Кожные покровы и слизистые бледные, чистые, влажные. Выраженные отѐки на голенях.
Щитовидная железа не пальпируется. Периферические лимфоузлы не пальпируются.
Грудная клетка нормостенической формы, симметричная. При сравнительной перкуссии
ясный лѐгочный звук. Частота дыхания - 16 в минуту. Дыхание везикулярное, хрипов нет.
Пульс одинаков на обеих лучевых артериях,
90 в минуту, удовлетворительного
наполнения, напряжѐн. При аускультации: тоны сердца ясные, числом два, ритм
правильный, акцент II тона над аортой, АД - 180/100 мм рт. ст. Слизистая задней стенки
глотки и мягкого нѐба бледно розовая, чистая. Нѐбные миндалины не увеличены,
слизистая их бледно-розовая чистая, лакуны их свободные. Живот симметричный, мягкий,
безболезненный во всех отделах при поверхностной и глубокой пальпации, передняя
брюшная стенка отѐчна. Пальпация правого подреберья безболезненна, край печени не
пальпируется, размеры по Курлову: 10×9×8 см. Селезѐнка не увеличена. Поясничная
область отѐчна, симптом поколачивания отрицательный с обеих сторон. Почки не
пальпируются.
При лабораторных и инструментальных исследованиях получены следующие
данные.
Общий анализ крови: гемоглобин - 120 г/л, эритроциты - 4,8×1012/л, лейкоциты -
5,8×109/л, эозинофилы
-
3%, палочкоядерные нейтрофилы
-
3%, сегментоядерные
нейтрофилы - 53%, лимфоциты - 35%, моноциты - 6%; СОЭ - 30 мм/ч.
Общий анализ мочи: светло-жѐлтая, прозрачная, рН кислая, удельный вес - 1,016,
белок - 6,5 г/л, эпителий - ед. в поле зрения, эритроциты - 15-20 в поле зрения, лейкоциты
- 2-4 в поле зрения, цилиндры: гиалиновые - 1-2 в поле зрения, зернистые - 0-2 в поле
зрения.
Биохимическое исследование крови: билирубин общий - 12,8 ммоль/л, мочевина -
7,3 ммоль/л., креатинин - 0,096 ммоль/л, глюкоза - 4,3 ммоль/л, холестерин - 14,2 ммоль/л,
калий - 3,8 ммоль/л, общий белок - 50 г/л., альбумин- 25 г/л.
Суточная протеинурия - 10,2 г, диурез - 900 мл.
285
Белки мочи методом эл/фореза: А - 80%, Г - 20%.
УЗИ почек, мочевого пузыря: правая почка - 120×56 мм, паренхима - 20 мм, левая
почка - 118×54 мм, паренхима - 19 мм. Паренхима обеих почек диффузно-неоднородная.
Лоханки, чашечки не изменены. Конкременты, объѐмные образования не
выявлены.
Мочевой пузырь б/о.
Вопросы:
1. Выделите ведущие синдромы (объясните патофизиологические механизмы их
возникновения).
2. Составьте дифференциально-диагностический ряд.
3. Обоснуйте и сформулируйте диагноз.
4. Составьте план дополнительного обследования.
5. Составьте план лечения.
286
Ситуационная задача 240 [K002933]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Пациентка В. 52 лет, обратилась в поликлинику к врачу-терапевту участковому с
жалобами на боли в поясничной области справа с иррадиацией в паховую область,
которые возникли после физической нагрузки (накануне работала в саду), учащенное
мочеиспускание, потемнение мочи, повышение температуры тела до субфебрильных
цифр. Больна в течение 2 дней, по поводу болей в поясничной области вызывала бригаду
скорой медицинской помощи. После оказанной помощи интенсивность болевого
синдрома уменьшилась, рекомендовано обратиться в поликлинику. Болевой синдром в
поясничной области неоднократно рецидивировал, по поводу чего лечилась
антибактериальными препаратами с хорошим эффектом.
Объективно: общее состояние удовлетворительное, температура тела - 37,4 °С,
кожные покровы влажные, обычного цвета. Грудная клетка нормостенической формы. ЧД
- 20 в минуту. Перкуторный тон лѐгочный. Дыхание везикулярное, хрипов нет. Пульс на
лучевых артериях симметричный, удовлетворительных свойств, 84 удара в минуту. АД -
160/100 мм рт. ст. Во всех точках выслушивается два тона, громкие, акцент II тона на
аорте. Ритм правильный, ЧСС - 84 в минуту. Язык влажный, у корня обложен светло-
серым налѐтом. Живот мягкий, отмечается болезненность в правом фланке живота, в
месте проекции правой почки. Печень не пальпируется. Симптом поколачивания
поясничной области положительный справа. Отѐков нет. Мочеиспускание учащено,
безболезненное.
При лабораторных и инструментальных исследованиях получены следующие
данные.
Общий анализ крови: эритроциты - 4,45×1012/л; гемоглобин - 134 г/л; лейкоциты -
5,79×109/л; эозинофилы
-
2%, палочкоядерные нейтрофилы
-
6%, сегментоядерные
нейтрофилы - 49%, лимфоциты - 38%, моноциты - 5%, СОЭ - 26 мм/ч.
Общий анализ мочи: удельный вес
-
1012; сахар
- отр, белок
-
0,066 г/л,
эритроциты - 100 в поле зрения; лейкоциты - 20 в поле зрения; соли мочевой кислоты.
Биохимический анализ крови: мочевина - 7,9 ммоль/л, креатинин - 105 мкмоль/л,
мочевая кислота - 524 ммоль/л, холестерин - 5,6 ммоль/л, общий белок - 72 г/л.
Вопросы:
1. Выделите синдромы, ведущий синдром, объясните механизм их возникновения.
2. Составьте план дифференциальной диагностики.
3. Сформулируйте предварительный диагноз.
4. Составьте план дополнительных обследований.
5. Составьте план лечения.
287
Ситуационная задача 241 [K002935]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Больная П.
40 лет, медсестра, обратилась к врачу-терапевту участковому с
жалобами на периодически учащѐнное болезненное мочеиспускание, ноющие боли в
поясничной области без иррадиации, головную боль, слабость. Считает себя больной в
течение 8 лет. Боли в поясничной области связывает с физическим перенапряжением. В
течение последних 3 дней ощущает периодическое «познабливаниеª.
Объективно: состояние удовлетворительное. Незначительная пастозность и
бледность лица, температура тела - 37,3°С. При перкуссии над всеми лѐгочными полями
ясный лѐгочный звук, аускультативно - дыхание везикулярное, хрипов нет. ЧД - 16 в
минуту. Границы относительной сердечной тупости в пределах нормы. Тоны сердца
громкие, ритмичные. АД - 155/95 мм рт. ст., ЧСС - 84 в минуту. Язык сухой. Живот
мягкий, безболезненный во всех отделах. Печень, селезѐнка не пальпируются. Отмечается
незначительная болезненность при поколачивании поясничной области, больше справа.
При лабораторных и инструментальных исследованиях получены следующие
данные.
Общий анализ крови: эритроциты - 3,9×1012/л, гемоглобин - 107 г/л, цветовой
показатель - 0,8, лейкоциты - 10,2×109/л, эозинофилы - 2%, палочкоядерные нейтрофилы
- 8%, сегментоядерные нейтрофилы - 48%, лимфоциты - 38%, моноциты - 4%, СОЭ - 25
мм/ч.
Общий анализ мочи: относительная плотность - 1010, белок - 0,04%, лейкоциты -
12-16 в поле зрения, эритроциты - 0-1 в поле зрения, бактериурия.
Моча по Нечипоренко: эритроциты - 1,2×106/л, лейкоциты - 8,0×106/л.
ЭКГ: ритм синусовый, ЧСС - 86 в мин. ЭОС - расположена полувертикально.
Признаки гипертрофии левого желудочка.
Рентгенография органов грудной клетки: лѐгочные поля без очаговых и
инфильтративных изменений, расширение границ сердца влево.
Вопросы:
1. Выделите синдромы, определите ведущий (ведущие).
2. Составьте план дифференциальной диагностики.
3. Сформулируйте предварительный диагноз и обоснуйте его.
4. Составьте план дополнительного обследования для уточнения диагноза.
5. Составьте программу лечения.
288
Ситуационная задача 242 [K002936]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Мужчина 37 лет, шахтѐр, жалуется на изжогу, тошноту, периодически рвоту,
отсутствие аппетита, кожный зуд, слабость, головокружение, похудание, ночное
мочеиспускание до 4-5 раз.
Вышеперечисленные симптомы беспокоят около 2 месяцев. Считает себя больным
более 6 лет, когда после перенесенной ангины в анализе мочи выявлены изменения
(белок, эритроциты). Амбулаторно диагностирован хронический пиелонефрит. На момент
постановки диагноза пациента беспокоили периодические отѐки век по утрам, повышение
АД до 150/90 мм рт. ст., после чего не обследовался и не лечился. Заболевания ЖКТ
отрицает. Биопсия почки не проводилась. Наследственность не отягощена.
При осмотре: состояние средней степени тяжести. Рост - 176 см. Вес - 64 кг.
Кожные покровы бледные, сухие, со следами расчѐсов. Пастозность голеней. ЧД - 18 в
минуту. В лѐгких дыхание везикулярное, хрипов нет. АД - 160/100 мм рт. ст. Границы
относительной сердечной тупости: правая - на 1,5 см от правого края грудины, верхняя -
нижний край 3 ребра, левая - 1,5 см кнаружи от среднеключичной линии. Тоны сердца
приглушены, ритмичные, ЧСС - 106 в минуту, акцент II тона над аортой; в области
верхушки сердца и во II межреберье справа
- мягкий систолический шум. Живот
симметричный, мягкий, безболезненный во всех отделах. Край печени не пальпируется.
Селезѐнка не увеличена. Почки не пальпируются. Симптом поколачивания отрицательный
с обеих сторон.
В анализах.
Общий анализ крови: эритроциты - 2,1×1012/л, гемоглобин - 85 г/л, цветовой
показатель
-
0,8, гематокрит
-
20%, лейкоциты
-
7,2×109/л, эозинофилы
-
1%,
палочкоядерные нейтрофилы - 5%, сегментоядерные нейтрофилы - 60%, лимфоциты -
24%, моноциты - 10%, СОЭ - 15 мм/ч.
Биохимическое исследование крови: глюкоза
-
4,2 ммоль/л, мочевина
-
28,2
ммоль/л, креатинин - 0,59 ммоль/л, общий белок - 64 г/л, К+ - 6,2 ммоль/л, Nа+ - 138
ммоль/л, Р - 1,9 ммоль/л, Са - 2,0 ммоль/л, холестерин - 4,2 ммоль/л.
Общий анализ мочи: удельный вес - 1008, белок - 0,4 г/л, лейкоциты и эритроциты -
единичные в поле зрения.
В суточной моче: диурез - 2400 мл/сут., белок - 1,3 г/л.
Проба Зимницкого: дневной диурез - 1060 мл, ночной - 1400 мл, колебания
относительной плотности мочи - от 1006 до 1008.
УЗИ почек: правая почка 80×36 мм, паренхима - 10 мм, левая почка - 84×44 мм,
паренхима - 9 мм. Паренхима обеих почек диффузно-неоднородная. Лоханки, чашечки не
изменены. Конкременты, объѐмные образования не выявлены. Мочевой пузырь без
особенностей.
Вопросы:
1. Предположите наиболее вероятный диагноз.
289
2. Обоснуйте поставленный Вами диагноз.
3. Составьте и обоснуйте план дополнительного обследования пациента.
4. Составьте план лечения данного пациента. Обоснуйте свой выбор.
5. Определите прогноз заболевания.
290
Ситуационная задача 243 [K002937]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Больная И. 34 лет, оператор машинного доения, поступила в терапевтическое
отделение с жалобами на повышение АД до
220/120 мм рт. ст., головные боли,
сердцебиение, перебои в области сердца, тошноту, сухость во рту, зуд кожных покровов.
Считает себя больной около 15 лет, когда появились отѐки под глазами, при
амбулаторном обследовании было выявлено наличие белка и эритроцитов в моче, по
поводу чего в дальнейшем несколько лет находилась под наблюдением терапевта, диагноз
не помнит. После переезда в сельскую местность
(5 лет назад) в поликлинику не
обращалась. В течение последнего года стала замечать головные боли, головокружение,
которые больная связывала с повышением АД до
180/110 мм рт. ст.
(измеряла
самостоятельно; адаптирована к
140-160/90 мм рт. ст.). По совету фельдшера при
повышении АД принимала Эналаприл по 20 мг/сут. с удовлетворительным эффектом;
постоянной гипотензивной терапии не получала. В течение последних 6 месяцев отмечает
отсутствие эффекта от приема Эналаприла, АД постоянно повышено до 180-200/100-110
мм рт. ст., эпизодически - 240/140 мм рт. ст., неоднократно вызывала бригаду скорой
помощи, от госпитализации отказывалась по семейным обстоятельствам. Месяц назад
появилась тошнота, склонность к поносам, а 2 недели назад присоединился зуд кожных
покровов.
При осмотре: общее состояние тяжѐлое. Кожные покровы бледные, сухие, со
следами расчѐсов, в подмышечных областях как бы припудрены белой пудрой.
Одутловатость лица, пастозность стоп, голеней, передней брюшной стенки. Грудная
клетка симметрична, голосовое дрожание проводится с обеих сторон. При перкуссии над
всеми отделами лѐгочный звук. Дыхание везикулярное, хрипов нет. АД - 220/120 мм рт.
ст. Верхушечный толчок смещен на 1 см влево от левой среднеключичной линии. Тоны
сердца приглушены, ритм неправильный (5-7 экстрасистол в минуту), I тон ослаблен над
верхушкой, основанием мечевидного отростка, акцент II тона над аортой; слева от
грудины в V межреберье выслушивается шум трения перикарда. Язык сухой, живот
мягкий, безболезненный. Печень не увеличена, безболезненная. Симптом поколачивания
отрицательный с обеих сторон.
Катетером получено 150 мл мочи.
В анализах.
Общий анализ крови: эритроциты - 2,6×1012/л, НЬ - 72 г/л, цветовой показатель -
0,9; лейкоциты
-
5,7×109/л, эозинофилы
-
2%, палочкоядерные нейтрофилы
-
3%,
сегментоядерные нейтрофилы - 68%, лимфоциты - 25%, моноциты - 2%; СОЭ - 40 мм/ч.
Общий анализ мочи: цвет - жѐлтый, рН нейтральная, удельный вес - 1005, белок -
3,8 г/л, лейкоциты - 2-4 в поле зрения, эритроциты - 10-12, цилиндры зернистые - 3-4 в
поле зрения, восковидные - 2-3 в поле зрения.
Биохимическое исследование крови: ACT - 0,43 ммоль/л, АЛТ - 0,45 ммоль/л, сахар
- 3,8 ммоль/л, холестерин - 7,5 ммоль/л; креатинин - 1,4 ммоль/л, мочевина - 38,2 ммоль/л.
ЭКГ: ритм синусовый, 96 в минуту, электрическая ось сердца отклонена влево,
единичные желудочковые экстрасистолы, гипертрофия и систолическая перегрузка
миокарда левого желудочка.
291
УЗИ почек: правая почка - 80×36 мм, подвижна, контуры ровные, нечѐткие,
толщина паренхимы - 11 мм; левая почка - 84×44 мм, контуры ровные, нечѐткие, толщина
паренхимы
-
9 мм. Паренхима обеих почек
«неоднороднаª, с гиперэхогенными
включениями.
Конкременты, объѐмные образования не выявлены.
Вопросы:
1. Предположите наиболее вероятный диагноз.
2. Обоснуйте поставленный Вами диагноз.
3. Составьте и обоснуйте план дополнительного обследования пациента.
4. Составьте план лечения данного пациента. Обоснуйте свой выбор.
5. Дайте рекомендации по дальнейшему лечению.
292
Ситуационная задача 244 [K002939]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Больная А.
18 лет, студентка, обратилась к врачу-терапевту участковому с
жалобами на общее недомогание, слабость, боли в поясничной области с двух сторон,
сильную постоянную головную боль, красноватый цвет мочи. Мочеиспускание
безболезненное.
Считает себя больной около 3 недель: после сильного переохлаждения повысилась
температура тела до
38,0
°С, появились боли в горле при глотании. Обратилась в
поликлинику по месту жительства, где была диагностирована лакунарная ангина и
назначена антибактериальная терапия. На седьмой день симптомы ангины были
купированы, но сохранялась общая слабость.
5 дней назад на фоне повышенной
утомляемости появились ноющие боли в поясничной области, головная боль, повышение
температуры тела до
37,5
°С.
2 дня назад уменьшилось количество мочи, которая
приобрела красноватый цвет.
При осмотре: состояние средней степени тяжести, температура тела 37°С. Рост -
158 см, вес - 72 кг. Кожные покровы и видимые слизистые бледные, чистые, обычной
влажности. Лицо одутловатое, на верхних и нижних конечностях плотные отѐки, кожа над
ними тѐплая, бледная. Периферические лимфоузлы не увеличены. Грудная клетка
нормостеничная, симметричная, равномерно участвует в дыхании. ЧД - 22 в минуту.
Перкуторно над лѐгкими ясный лѐгочный звук. Дыхание везикулярное, хрипов нет. Пульс
ритмичный, 98 в минуту, АД - 160/100 мм рт. ст. Верхушечный толчок визуально и
пальпаторно не определяется. Границы относительной сердечной тупости: правая - по
правому краю грудины, верхняя - нижний край III ребра, левая - на 1 см кнутри от
среднеключичной линии. Аускультативно: тоны сердца глухие, ритмичные, ЧСС - 78 в
минуту. Живот симметричный, мягкий, болезненный в проекции почек. Размеры печени
по Курлову - 9×8×7 см. Пальпация правого подреберья безболезненна, край печени не
пальпируется. Симптом поколачивания положительный с обеих сторон.
В анализах.
Общий анализ крови: гемоглобин - 105 г/л, эритроциты - 3,2×1012/л, цветовой
показатель - 0,9; тромбоциты - 270×109/л, лейкоциты - 10,7×109/л, эозинофилы - 4%,
палочкоядерные нейтрофилы - 9%, сегментоядерные нейтрофилы - 70%, лимфоциты -
11%, моноциты - 6%. СОЭ - 23 мм/ч.
Общий анализ мочи: цвет «мясных помоевª, мутная, рН - кислая, удельный вес -
1008; белок - 3,5 г/л, сахар - нет, лейкоциты - 1-2 в поле зрения, эпителий почечный - 12-
20 в поле зрения, эритроциты - большое количество, цилиндры: гиалиновые - 10-12,
зернистые - 6-8 в поле зрения, соли - нет.
Суточная протеинурия - 7,3 г/л, суточный диурез - 650 мл.
Биохимическое исследование крови: билирубин общий - 12,4 мкмоль/л, прямой -
3,2, непрямой - 9,2 мкмоль/л, креатинин - 0,96 ммоль/л, глюкоза - 4,3 ммоль/л, холестерин
- 8,0 ммоль/л, калий - 3,9 ммоль/л, общий белок - 56 г/л, альбумины - 35%, α1 - 3,5%, α2 -
10,5%, β - 13,6% у - 27,4%, фибриноген - 4,2 г/л.
ЭКГ: ритм синусовый, ЧСС - 64 удара в минуту. Электрическая ось отклонена
влево. Диффузно дистрофические изменения миокарда левого желудочка.
293
Рентгенография органов грудной клетки: без патологии.
Вопросы:
1. Предположите наиболее вероятный диагноз.
2. Обоснуйте поставленный Вами диагноз.
3. Составьте и обоснуйте план дополнительного обследования пациента.
4. Составьте план лечения данного пациента. Обоснуйте свой выбор.
5. Дайте рекомендации по дальнейшему лечению, определите прогноз.
294
Ситуационная задача 245 [K002940]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Больная Ш. 50 лет, дворник, поступила в отделение гастроэнтерологии с жалобами
на тошноту, периодически рвоту, отсутствие аппетита, кожный зуд, одышку, выраженную
слабость. Мочеиспускание ночью 3 раза, безболезненное.
Ранее заболеваниями ЖКТ не страдала. Более 20 лет назад было диагностировано
хроническое заболевание почек. На момент постановки диагноза пациентку беспокоили
общая слабость, повышение АД до 160/100 мм рт. ст., были выявлены изменения в моче
(гематурия), после чего больная не обследовалась и не лечилась. В течение последних 6
месяцев отмечает стойкое повышение АД, снижение остроты зрения.
При осмотре: общее состояние средней степени тяжести, пониженного питания,
рост - 162 см, вес - 47 кг. Кожные покровы бледные сухие, со следами расчѐсов. ЧД - 18 в
мин. В лѐгких - дыхание везикулярное, хрипов нет. АД - 170/100 мм рт. ст. Границы
относительной сердечной тупости: правая на 2 см от правого края грудины, верхняя по III
межреберью, левая - на 1,5 кнаружи от левой среднеключичной линии. Тоны сердца
приглушены, ритмичные, ЧСС - 100 в минуту, в области верхушки сердца и во II
межреберье справа мягкий систолический шум. Симптомов раздражения брюшины нет,
пальпация живота слабо болезненна в эпигастрии. Печень, селезѐнка не пальпируются.
Симптом поколачивания отрицательный.
В анализах.
Общий анализ крови: эритроциты - 3,2×1012/л, гемоглобин - 106 г/л, цветовой
показатель - 0,78, лейкоциты - 9,2×109/л, эозинофилы - 1%, палочкоядерные нейтрофилы
- 5%, сегментоядерные нейтрофилы - 60%, лимфоциты - 24%, моноциты - 10%. СОЭ - 28
мм/ч.
Общий анализ мочи: удельный вес - 1010, лейкоциты и эритроциты - единичные в
поле зрения.
Биохимический анализ крови: глюкоза - 4,0 ммоль/л, мочевина - 20,2 ммоль/л,
креатинин - 0,54 ммоль/л, общий белок - 55 г/л, калий - 5,2 ммоль/л, СКФ - 25 мл/мин.
В суточной моче: диурез - 650 мл/сут, белок - 1,659 г/л.
Вопросы:
1. Предположите наиболее вероятный диагноз.
2. Обоснуйте поставленный Вами диагноз.
3. Составьте и обоснуйте план дополнительного обследования пациента.
4. Составьте план лечения данного пациента. Обоснуйте свой выбор.
5. Определите прогноз болезни и дальнейшей тактики ведения пациента.
295
Ситуационная задача 246 [K002941]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Женщина 48 лет, продавец, жалуется на выраженную слабость, недомогание, боли
в пястно-фаланговых, проксимальных межфаланговых суставах обеих кистей,
ограничение объѐма движений, утреннюю скованность в указанных суставах до 10 часов,
похудание.
Больна
11 лет. Постепенно появились боль, припухлость, ограничение
подвижности, утренняя скованность в течение
30 мин. во II-III пястно-фаланговых
суставах, преимущественно в ночное и утреннее время, периодически - общая слабость,
одышка при физической нагрузке. В последующем в процесс вовлеклись проксимальные
межфаланговые суставы обеих кистей, лучезапястные суставы, снизилась масса тела,
эпизодически отмечалось повышение температуры тела до
38,1°С. За медицинской
помощью не обращалась, периодически принимала Нимесулид с хорошим эффектом. В
течение последнего месяца появились боли в локтевых, голеностопных суставах и мелких
суставах стоп, появилась припухлость этих суставов и увеличилась длительность
утренней скованности, что существенно затрудняет самообслуживание.
При осмотре: пониженного питания. Кожа бледная, тургор снижен. На
разгибательной поверхности локтевых суставов - округлые плотные образования d=1-2
см, безболезненные при пальпации. С обеих сторон пальпируются увеличенные
подчелюстные, подмышечные лимфоузлы, умеренно плотные, безболезненные. Атрофия
мышц тыльных поверхностей кистей. Определяется припухлость и болезненность при
пальпации II-IV пястно-фаланговых и II-III проксимальных межфаланговых суставов,
переразгибание во II-III дистальных, сгибательная контрактура II-III проксимальных
межфаланговых суставов с обеих сторон. Объѐм активных движений в указанных
суставах снижен. Ульнарная девиация кистей. По внутренним органам - без патологии.
Лабораторно.
Общий анализ крови: гемоглобин - 70 г/л, эритроциты - 2,2×1012/л, лейкоциты -
8,8×109/л, эозинофилы
-
3%, палочкоядерные нейтрофилы
-
5%, сегментоядерные
нейтрофилы - 38%, лимфоциты - 45%, моноциты - 9%, СОЭ - 58 мм/час, тромбоциты -
418,1×109/л.
Биохимическое исследование крови: РФ - 104 МЕ/л (N - до 16 МЕ/л), фибриноген -
6,6 г/л, общий белок - 58 г/л, альбумины - 32%, глобулины: α1 - 6%, α2 - 16%, β - 19%, γ -
27%, СРБ - 18,6 мг/л (N - 1-6 мг/л). АЦЦП - 74 Ед/мл (N - до 10 Ед/мл).
Рентгенограмма кистей.
296

Вопросы:
1. Предположите наиболее вероятный диагноз.
2. Обоснуйте поставленный Вами диагноз.
3. Составьте и обоснуйте план дополнительного обследования пациента.
4. Составьте план лечения данного пациента. Обоснуйте свой выбор.
5. Определите прогноз заболевания и тактику дальнейшего ведения пациента.
297
Ситуационная задача 247 [K002942]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Женщина
65 лет, пенсионер, обратилась к врачу-терапевту участковому с
жалобами на боли в коленных, тазобедренных, дистальных межфаланговых суставах
кистей, в поясничном отделе позвоночника, возникающие при нагрузке и движениях,
больше к вечеру, затихающие в покое; утреннюю скованность до 20 минут. Не может
точно определить давность заболевания. Отмечает постепенное, в течение
5-7 лет,
нарастание вышеописанных болей в перечисленных суставах и поясничном отделе
позвоночника. Ранее не обследовалась, не лечилась. Последние 20 лет пациентка работает
уборщицей в школе (продолжает работать и на пенсии), отмечает частые интенсивные
физические нагрузки.
При осмотре: рост - 160 см, вес - 80 кг. Кожные покровы телесного цвета,
повышенной влажности. Отѐков нет. Коленные суставы деформированы, кожные покровы
над ними обычной окраски, местная температура не изменена, небольшое ограничение
подвижности за счет болезненности, при активных движениях в коленных суставах
слышен хруст. Отмечается болезненность при пальпации и ограничение подвижности
дистальных межфаланговых суставов; их внешний вид представлен ниже. Остальные
суставы не изменены. Болезненна пальпация остистых и поперечных отростков
поясничного отдела позвоночника, движения в этом отделе ограничены из-за
болезненности.
Дыхание везикулярное, хрипов нет. Пульс ритмичный,
удовлетворительного наполнения и напряжения, 78 в минуту. АД - 135/80 мм рт. ст.,
границы относительной сердечной тупости в пределах нормы. Тоны сердца приглушены,
ритмичные, шумов нет. Живот мягкий, безболезненный.
Лабораторно.
Общий анализ крови: гемоглобин - 130 г/л, лейкоциты - 6,7×109/л, эозинофилы -
3%, палочкоядерные нейтрофилы - 4%, сегментоядерные - 57%, лимфоциты - 30%,
моноциты - 6%, СОЭ - 20 мм/ч.
Рентгенография коленных суставов: сужение суставных щелей, субхондральный
склероз, краевые остеофиты.
Рентгенография кистей: многочисленные остеофиты дистальных межфаланговых
суставов, умеренно выраженное сужение суставных щелей, остеосклероз.
Вопросы:
1. Предположите наиболее вероятный диагноз.
2. Обоснуйте поставленный Вами диагноз.
3. Составьте и обоснуйте план дополнительного обследования пациента.
4. Составьте план лечения данного пациента. Обоснуйте свой выбор.
5. Определите прогноз и трудоспособность пациента.
298
Ситуационная задача 248 [K002943]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Женщина 25 лет, учитель, предъявляет жалобы на затруднение вдоха при ходьбе,
подъеме на 2-й этаж, сухой кашель, повышение температуры до 38,6°С, сердцебиение,
слабость. Два года назад, после ангины, возникли колющие боли в области верхушки
сердца без связи с физической нагрузкой, различной длительности и интенсивности;
появились летучие боли в коленных и плечевых суставах. За медицинской помощью не
обращалась. Ухудшение 3 недели, лечилась амбулаторно по поводу ОРВИ (принимала
Парацетамол). Несмотря на проводимое лечение, сохранялись слабость, кашель,
колебания температуры в течение суток.
При осмотре: кожа и видимые слизистые бледные, чистые, цианоз губ, кончика
носа, цианотический румянец. Отѐков нет. Периферические лимфоузлы не увеличены.
Дыхание везикулярное, влажные незвучные мелкопузырчатые хрипы в нижних отделах.
Пульс малый, ослаблен на левой лучевой артерии, 90 ударов в минуту. АД - 110/70 мм рт.
ст. Границы относительной сердечной тупости: правая - 2 см вправо от правого края
грудины, верхняя
- нижний край II ребра, левая
- на
0,5 см кнутри от левой
среднеключичной линии. Тоны сердца ритмичные, трѐхчленный ритм, на верхушке
сердца - хлопающий I тон, диастолический шум, во втором межреберье слева от грудины
- акцент II тона, над мечевидным отростком - ослабление I тона. Живот симметричный,
мягкий, безболезненный во всех отделах. Печень не увеличена. Симптом поколачивания
отрицательный с обеих сторон.
Лабораторно.
Общий анализ крови: гемоглобин - 130 г/л, эритроциты - 4,2×1012/л, лейкоциты -
12,1×109/л, эозинофилы
-
3%, палочкоядерные нейтрофилы
-
8%, сегментоядерные
нейтрофилы - 53%, лимфоциты - 30%, моноциты - 6%, СОЭ - 37 мм/час.
Общий анализ мочи: относительная плотность - 1019, белок - нет, лейкоциты - 3-4,
эпителий - 1-2 в поле зрения.
Биохимический анализ крови: фибриноген
-
6,2 г/л, общий белок
-
57 г/л,
альбумины - 34%, глобулины: α1 - 6%, α2 - 14%, β - 18%, γ - 28%, СРБ - 7,5 мг/л (N - 1-6
мг/л).
Вопросы:
1. Предположите наиболее вероятный диагноз.
2. Обоснуйте поставленный Вами диагноз.
3. Составьте и обоснуйте план дополнительного обследования пациента.
4. Составьте план лечения данного пациента. Обоснуйте свой выбор.
5. Определите прогноз и трудоспособность пациента.
299
Ситуационная задача 249 [K002944]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Женщина 35 лет, бухгалтер, обратилась к врачу-терапевту участковому с жалобами
на общее недомогание, слабость, похудание на 5 кг за 3 месяца, мигрирующие боли в
межфаланговых суставах кистей и голеностопных суставах, красные пятна неправильной
формы на лице, субфебрильную температуру тела. Считает себя больной около 6 месяцев.
Начало заболевания постепенное. Появились боли в межфаланговых суставах, их
припухлость и гиперемия, поочерѐдно на правой и левой кисти. Постепенно
присоединились слабость, недомогание. За медицинской помощью не обращалась. 2
месяца назад
(июль)
- отдых в Таиланде. После возвращения отметила ухудшение
самочувствия: усилилась слабость, присоединились боли в голеностопных суставах, стала
худеть без видимой причины, повысилась температура тела до 37,5°С, без ознобов.
Отметила наличие красных пятен на лице, долгое время считала их последствиями загара.
Во время очередного планового медосмотра выявлены анемия и изменения в моче, в связи
с чем обратилась к врачу-терапевту участковому.
При осмотре: кожные покровы и видимые слизистые бледные,
«сосудистая
бабочкаª в области переносицы и щек неправильной формы, волосы тусклые, ломкие,
имеются участки облысения. Подкожно-жировая клетчатка практически отсутствует.
Отеков нет. Пальпируются подчелюстные, подмышечные, паховые лимфоузлы 0,5-1 см в
диаметре, мягкой консистенции, безболезненные при пальпации. Тонус и сила мышц в
норме, одинаковые с обеих сторон. Части скелета пропорциональны, кости при пальпации
и поколачивании безболезненны. Отмечается припухлость проксимальных и дистальных
межфаланговых суставов кистей и голеностопных суставов, болезненность при движениях
в них, местная гиперемия. Грудная клетка нормостеничная, симметричная, равномерно
участвует в дыхании. Перкуторно над лѐгкими ясный лѐгочный звук. Дыхание
везикулярное, хрипов нет. Пульс ритмичный, 78 в минуту, АД
-
120/80 мм рт. ст.
Верхушечный толчок визуально и пальпаторно не определяется. Границы относительной
сердечной тупости: правая - на 0,5 см от правого края грудины, верхняя - нижний край III
ребра, левая - на 1 см кнутри от среднеключичной линии. Аускультативно: тоны глухие,
ритмичные, ЧСС - 78 в минуту. Отѐчность и гиперемия красной каймы губ. Живот
симметричный, мягкий, безболезненный во всех отделах при поверхностной и глубокой
пальпации. Печень не увеличена. Симптом поколачивания отрицательный с обеих сторон,
почки не пальпируются, пальпация в их проекции безболезненна.
Лабораторно.
Общий анализ крови: гемоглобин - 100 г/л, эритроциты - 2,9×1012/л, цветовой
показатель - 0,9; лейкоциты - 2,7×109/л, эозинофилы - 4%, палочкоядерные нейтрофилы -
3%, сегментоядерные
-
52%, лимфоциты - 35%, моноциты - 6%; СОЭ - 30 мм/ч,
тромбоциты - - 98×10%.
Общий анализ мочи: светло-жѐлтая, прозрачная, рН кислая, удельный вес - 1,016;
белок - 0,3 г/л, сахар - нет, лейкоциты - 1-2 в поле зрения, эпителий почечный - 2-4 в поле
зрения, эритроциты - 3-4 в поле зрения, цилиндры гиалиновые - 5-8 в поле зрения,
цилиндры восковидные - 2-3 в поле зрения, соли - нет.
300
Биохимическое исследование крови: билирубин общий - 38,8 мкмоль/л, прямой -
8,2, непрямой - 30,6 мкмоль/л, креатинин - 0,09% ммоль/л, глюкоза - 4,3 ммоль/л, ACT -
10,0 ммоль/л, АЛТ - 19,0 ммоль/л, холестерин - 4,0 ммоль/л, калий - 3,9 ммоль/л, общий
белок - 86 г/л, альбумины - 45%, α1 - 3,5%, α2 - 10,5%, β - 13,6%, γ - 27,4%, фибриноген -
6,2 г/л, СРБ - + + +, серомукоид - 0,32 г/л.
Обнаружены антитела к ДНК, антинуклеарный фактор, 6 LE-клеток на 1000
лейкоцитов.
ЭКГ: ритм синусовый, ЧСС - 64 удара в минуту. Электрическая ось отклонена
влево. Диффузные дистрофические изменения миокарда левого желудочка.
Рентгенография органов грудной клетки: без патологии.
Рентгенография суставов кистей и голеностопных суставов: патологических
изменений не выявлено.
Вопросы:
1. Предположите наиболее вероятный диагноз.
2. Обоснуйте поставленный Вами диагноз.
3. Составьте и обоснуйте план дополнительного обследования пациента.
4. Составьте план лечения данного пациента. Обоснуйте свой выбор.
5. Определите прогноз и трудоспособность пациента.
301
Ситуационная задача 250 [K002945]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Женщина 44 лет, программист, поступила в терапевтическое отделение с жалобами
на нарастающую общую слабость, боль, ограничение движений и онемение,
преимущественно пальцев, в обеих кистях, незначительный сухой кашель, сердцебиение
при физической нагрузке, снижение аппетита, сухость во рту, затруднение жевания и
глотания. Считает себя больной с 32 лет: после сильного переохлаждения впервые стала
отмечать онемение пальцев обеих рук при мытье их холодной водой, постепенно
продолжительность онемения увеличивалась, оно стало возникать при незначительном
понижении температуры воздуха. Одновременно появилась повышенная потливость
обеих ладоней. Постепенно в течение
6 месяцев присоединилась общая слабость,
снижение аппетита, в связи с чем больная обратилась в поликлинику по месту жительства.
Было сделано исследование общего анализа крови, рентгенография органов грудной
клетки, ФГДС, однако причина астенизации не была выявлена. Онемение пальцев рук
сохранялось, постепенно появились ограничение подвижности пальцев и боли в ногтевых
фалангах кистей. При повторном осмотре через год был выставлен диагноз ревматоидного
артрита, и больной назначили Преднизолон по 20 мг/сут, с помощью которого боли были
купированы, но онемение кистей рук сохранялось, и больная самостоятельно прекратила
принимать Преднизолон. В 42 года после инсоляции больная стала отмечать затруднение
глотания, присоединение сухого кашля и сердцебиения при ходьбе. В последние 6
месяцев резко усилились боли в ногтевых фалангах при попытке работы на клавиатуре
компьютера.
При осмотре: внешний вид больной представлен на рисунке. Кожные покровы
равномерно гиперпигментированы. Кожа кистей и пальцев рук холодная, уплотнена,
равномерно утолщена, не берѐтся в складку, морщины над межфаланговыми суставами
отсутствуют. Ногтевые фаланги всех пальцев укорочены. Мышцы плечевого и тазового
пояса атрофичны, предплечий - уплотнены, ригидны. Объѐм пассивных и активных
движений в межфаланговых суставах резко снижен. Дыхание поверхностное, 24 в минуту.
Выявлено уменьшение экскурсии легких и симметричное ослабление везикулярного
дыхания в нижних отделах. АД - 110/70 мм рт. ст. Тоны сердца неритмичные, 88 в минуту,
единичные экстрасистолы; I тон над верхушкой и основанием мечевидного отростка
ослаблен. Живот мягкий, безболезненный как при поверхностной, так и при глубокой
пальпации.
Лабораторно.
Общий анализ крови: эритроциты - 3,1×1012/л, гемоглобин - 95 г/л, цветовой
показатель - 0,85; лейкоциты - 15,3×109/л; эозинофилы - 2%, палочкоядерные нейтрофилы
- 8%, сегментоядерные нейтрофилы - 72%, лимфоциты - 17%, моноциты - 1%; СОЭ - 27
мм/ч.
Биохимический анализ крови: общий белок - 75 г/л; альбумины - 40%, глобулины -
60%, 1 - 3,8%, 2 - 12%; - 12%; - 32,2%; фибриноген - 6,6 г/л; СРБ (++).
Повторные исследования LE клеток в крови отрицательны.
ЭКГ:
302
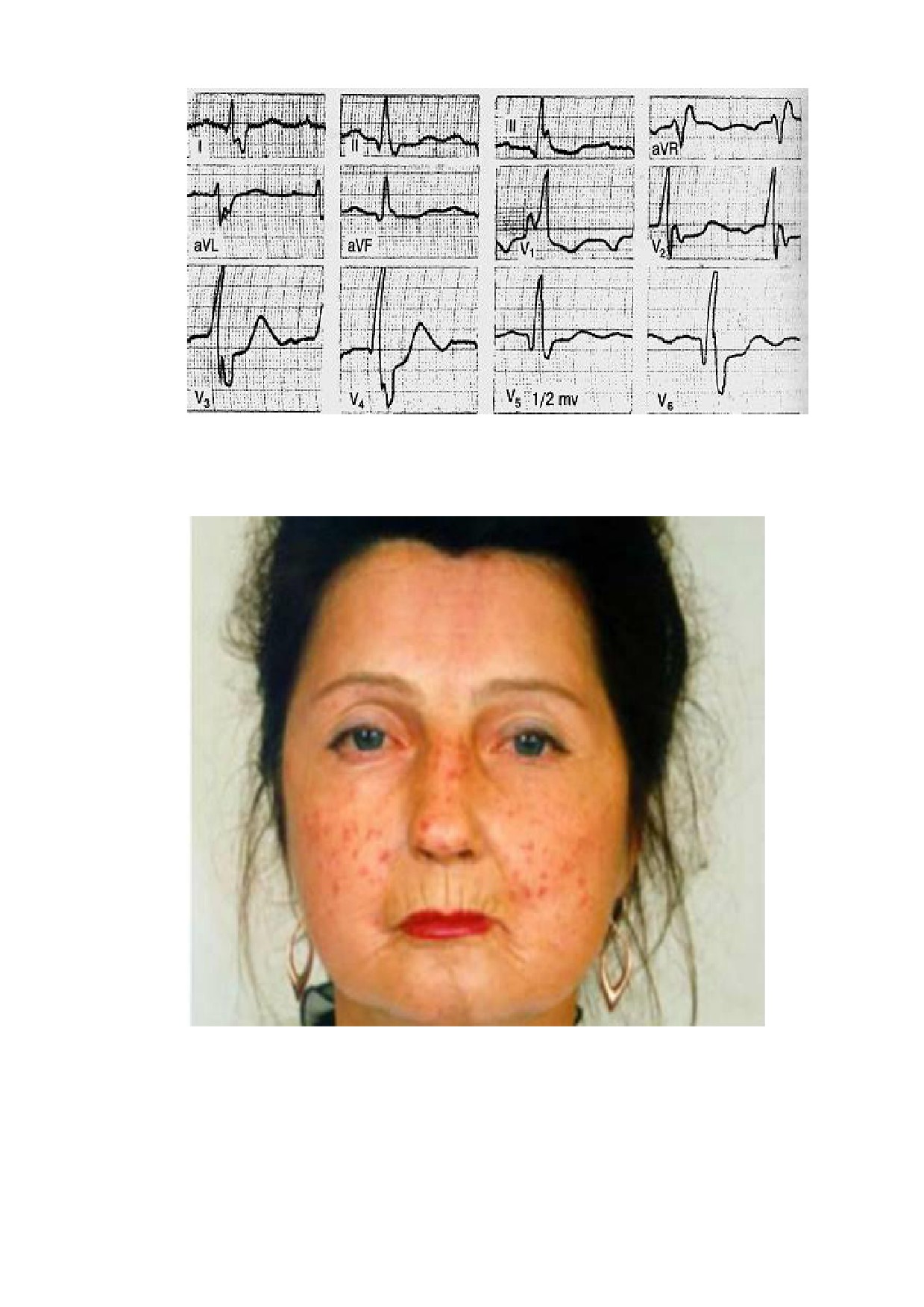
Рентгенография органов грудной клетки:
«сотовоеª лѐгкое, явления
пневмосклероза, преимущественно в нижних отделах.
Рентгенография кистей: остеолиз дистальных фаланг, эпифизарный остеопороз.
Приложение: лицо больной.
Вопросы:
1. Предположите наиболее вероятный диагноз.
2. Обоснуйте поставленный Вами диагноз.
3. Составьте и обоснуйте план дополнительного обследования пациента.
4. Определите тактику лечения данного пациента. Обоснуйте свой выбор.
5. Определите прогноз болезни и трудоспособность пациента.
303
Ситуационная задача 251 [K002960]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Мужчина 54 лет впервые обратился к врачу-терапевту участковому с целью
диспансеризации. Он отрицает наличие каких-либо хронических заболеваний и не
принимает никаких лекарственных средств. Его отец умер в возрасте 74 лет от острого
инфаркта миокарда. Его мать жива, ей в настоящее время 80 лет, получает лечение по
поводу артериальной гипертензии. У него есть младшие родные брат и сестра, в
отношении которых он утверждает, что они не страдают никакими хроническими
заболеваниями. Пациент не курит, не употребляет алкоголь, никогда не применял
наркотические средства. Он ведѐт малоподвижный образ жизни, работает финансовым
советником, не занимается физическими упражнениями.
При объективном физикальном исследовании не отмечается отклонений от нормы
по всем органам и системам. ЧСС - 80 ударов в минуту, АД - 127/82 мм рт. ст., частота
дыхательных движений - 18 в минуту. Рост - 170 см, масса тела - 86 кг, индекс массы тела
(ИМТ) - 29,8 кг/м2, окружность талии - 98 см.
Вопросы:
1. Какие дополнительные исследования в рамках первого этапа диспансеризации
следует провести данному пациенту
(после опроса на выявление хронических
неинфекционных заболеваний и факторов риска их развития, антропометрии и
измерения АД)?
2. Какие исследования необходимо провести для выявления суммарного сердечно-
сосудистого риска у данного пациента?
3. Какие исследования в рамках первого и второго этапов диспансеризации
направлены на скрининг онкопатологии у данного пациента?
4. По результатам дополнительных исследований в рамках первого этапа
диспансеризации у данного пациента уровень общего холестерина крови
-
3,4
ммоль/л, уровень глюкозы крови - 4,1 ммоль/л, ЭКГ без отклонений от нормы.
Оцените, каков суммарный сердечно-сосудистый риск для данного пациента (по
SCORE)?
5. Какие рекомендации по изменению образа жизни Вы дадите пациенту?
304
Ситуационная задача 252 [K002961]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Мужчина 45 лет обратился к врачу-терапевту участковому с жалобами на боль в
левом колене, которая началась накануне, ночью. Со слов пациента, боль появилась
внезапно, когда он уже лѐг спать после обильного ужина. В течение примерно 3 часов
боль была очень интенсивной, в связи с чем пациент принял Парацетамол две таблетки по
500 мг, после чего боль несколько уменьшилась, но полностью не купировалась.
Пациент отрицает аналогичные приступы болей в колене ранее, однако несколько
месяцев назад был эпизод интенсивной боли в первом плюснефаланговом суставе правой
стопы после переохлаждения, сопровождавшийся покраснением сустава и
невозможностью опираться на ногу. Тот эпизод прошел полностью самостоятельно без
какого-либо лечения в течение 3 суток, наиболее интенсивной была боль в первые 3-4
часа.
Пациент отрицает факты травм, операций, гемотрансфузий. В течение
2 лет
страдает артериальной гипертензией, по поводу которой принимает гидрохлортиазид.
Накануне вечером пациент употреблял большое количество красного вина и ел мясные
отбивные, так как отмечал семейное событие. Курение, употребление наркотических
препаратов отрицает.
При осмотре: рост - 180 см, масса тела - 109 кг, ИМТ - 33,6 кг/м2. Температура тела
37,1 °С, ЧСС - 90 ударов в минуту, частота дыхания - 22 в минуту, АД - 129/88 мм рт. ст.
Кожные покровы обычной окраски, имеется незначительная гиперемия воротниковой
зоны. Со стороны органов дыхания и сердечно-сосудистой системы без отклонений от
нормы, живот мягкий, безболезненный, размеры печени и селезѐнки в пределах нормы.
Левый коленный сустав увеличен в объѐме за счѐт экссудации, кожа над ним
гиперемирована, локальная температура повышена. Пациент ограничивает активные
движения в суставе из-за болей, придает колену полусогнутое положение. Пассивные
движения ограничены в таком же объѐме, при максимальном сгибании и разгибании боль
усиливается. Пальпация сустава резко болезненна, определяется значительный выпот в
коленном суставе, крепитация отсутствует. Другие суставы без патологических
проявлений, объѐм движений в них полный. Увеличения паховых лимфатических узлов
нет. В общем анализе крови имеется лейкоцитоз
9,1×109/л, сдвига лейкоцитарной
формулы нет, СОЭ - 28 мм/ч, в остальном - без отклонений.
Вопросы:
1. Опишите основные характеристики суставного синдрома у данного пациента.
2. Какой наиболее вероятный предположительный диагноз?
3.
Какие диагностические исследования будут являться ключевыми для
подтверждения диагноза?
4. Какие клинические признаки указывают на предполагаемый диагноз?
5. Каковы принципы медикаментозной терапии данного заболевания?
305
Ситуационная задача 253 [K002962]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Мужчина 55 лет обратился по поводу хронического кашля. Также он отмечает
появление одышки при физической активности. Со слов пациента, в последнее время
отмечается усиление кашля. (Во время беседы Вы отмечаете запах табачного дыма от
пациента). При опросе он признает, что курит ежедневно 1 пачку сигарет в течение 35 лет
и пробовал самостоятельно отказаться от курения, однако безуспешно. При обследовании
ЧСС - 80 ударов в минуту, АД - 125/82 мм рт. ст., частота дыхания - 16 в минуту. Кожные
покровы обычной окраски, пульсоксиметрия демонстрирует сатурацию
98%.
Перкуторный звук над легочными полями ясный, дыхание с жѐстким оттенком, по всем
лѐгочным полям отмечаются единичные сухие свистящие хрипы. По остальным органам и
системам без отклонений. По результатам спирометрии ФЖЕЛ в пределах возрастной
нормы, отношение ОФВ1/ФЖЕЛ - 0,89, ОФВ1 - 81% от нормы.
Вопросы:
1. Какие основные рекомендации следует дать пациенту?
2. Опишите роль медицинских работников в стимулировании отказа от курения.
3. Какие препараты фармакологической поддержки отказа от курения возможно
использовать?
4. Какие дополнительные методы исследования следует назначить данному
пациенту?
5. Возможно ли диагностировать хроническую обструктивную болезнь лѐгких
(ХОБЛ) у данного пациента?
306
Ситуационная задача 254 [K002963]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Женщина в возрасте 51 года проходит диспансеризацию. Со слов женщины, она
совершенно здорова, обычно хорошо себя чувствует и не имеет никаких жалоб. В
анамнезе в возрасте 38 лет выполнено удаление матки по поводу фибромиомы, придатки
не удалялись.
После 40 лет она проходила маммографию с интервалом 2 года, все результаты без
отклонений от нормы. Наличие хронических заболеваний отрицает, гемотрансфузий не
выполнялось. Она ежедневно самостоятельно принимает поливитамины, постоянный
приѐм других препаратов отрицает. Семейный анамнез отягощѐн по раку молочной
железы, который был диагностирован у бабушки по материнской линии в возрасте 72 лет.
Пациентка замужем, работает учителем средней школы, курение и употребление алкоголя
отрицает. В диете избегает молочных продуктов, так как считает, что имеет
«непереносимость лактозыª. Физическими упражнениями специально не занимается,
нерегулярно осуществляет прогулки
«для поддержания здоровьяª. При физикальном
обследовании ЧСС - 72 удара в минуту, АД - 118/78 мм рт. ст., частота дыхания - 16 в
минуту, отклонений от нормы по органам и системам не выявляется.
Вопросы:
1. Какой скрининг злокачественных новообразований шейки матки показан данной
пациентке?
2. Какие дополнительные (к выполненному ранее опросу на выявление хронических
неинфекционных заболеваний и факторов риска их развития и измерению АД)
исследования показаны на первом этапе диспансеризации?
3. С каким интервалом рекомендуется проводить маммографию для скрининга рака
молочной железы у данной пациентки?
4. Что следует порекомендовать пациентке для снижения риска развития
остеопороза?
5. Каким образом результаты диспансеризации отражаются в медицинской
документации?
307
Ситуационная задача 255 [K002964]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
На приѐме женщина
27 лет, которая предъявляет жалобы на постоянную
нервозность, слабость, сердцебиение, которые усилились, в последние несколько дней
появился тремор рук. Также она отмечает трудности с концентрацией внимания, в том
числе на работе
(работает экономистом предприятия) и раздражительность, на что
обращают внимание еѐ коллеги. Симптомы нарастали в течение последних 3 месяцев,
отмечает снижение массы тела примерно на 4 кг за это время, в течение последнего
месяца присоединилась бессонница, в связи с чем она решила обратиться к врачу-
терапевту участковому. Менструации отсутствуют в течение 2 месяцев, до этого были
регулярными. Наличие хронических заболеваний отрицает, лекарственные препараты не
принимает. Пациентка не замужем, регулярную половую жизнь отрицает,
контрацептивами не пользуется. Пациентка не курит, не употребляет наркотики и редко
употребляет алкогольные напитки в небольших количествах. Во время опроса пациентка
возбуждена и подвижна. При физикальном обследовании рост - 172 см, масса тела - 52 кг,
кожа горячая и влажная, температура тела 36,9 °С.
Имеет место двухсторонний экзофтальм и отставание верхнего века при взгляде
вниз. При пальпации шеи определяется симметрично увеличенная щитовидная железа без
отчетливо пальпируемых узлов, эластичной консистенции, смещаемая, безболезненная.
Перкуторные размеры сердца не изменены, тоны ясные, ритмичные, ЧСС - 112 в минуту,
АД - 138/84 мм рт. ст. Дыхание везикулярное, хрипов нет. Живот безболезненный, печень,
селезѐнка не увеличены. Кожа голеней уплотнена, гиперемирована с обеих сторон. В позе
Ромберга устойчива, однако отмечается тремор кистей.
Вопросы:
1. Предположите наиболее вероятный диагноз.
2. Обоснуйте предполагаемый диагноз.
3. Какие дополнительные лабораторные исследования следует выполнить для
подтверждения диагноза?
4. Какие методы визуализации следует использовать для подтверждения диагноза?
5. Каковы принципы лечения данной пациентки?
308
Ситуационная задача 256 [K002966]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
На повторном приѐме мужчина 47 лет. Две недели назад он перенѐс респираторную
вирусную инфекцию, по поводу которой обращался к врачу-терапевту участковому и во
время осмотра у него было обнаружено повышенное АД до 164/98 мм рт. ст. Пациент
вспоминает, что ранее ему говорили о «повышенном давленииª, но значений АД он не
помнит, со слов, лечения рекомендовано не было. В настоящее время пациент чувствует
себя хорошо, жалоб не предъявляет. Пациент не курит, алкогольные напитки употребляет
«как всеª, то есть
«по праздникам, и, может, пару бутылок пива по выходнымª.
Регулярными физическими упражнениями не занимается, работа малоподвижная. Отец
умер от инсульта в возрасте 69 лет, мать жива и, со слов пациента, здорова, в возрасте 72
лет. У него два старших брата, и он не осведомлен о наличии у них каких-либо
хронических заболеваний.
При осмотре: рост - 177 см, масса тела - 84 кг, окружность талии - 103 см,
температура тела 36,7 °С. Кожные покровы обычной окраски, дыхание везикулярное,
хрипов нет, частота дыхания - 14 в минуту. Границы относительной сердечной тупости
слева - на 1 см влево от левой срединно-ключичной линии, справа - по правому краю
грудины, тоны сердца ритмичные, ясные, ЧСС - 78 в минуту. АД - на левой руке 156/96
мм рт. ст., на правой руке - 152/98 мм рт. ст. По остальным органам и системам без
отклонений от нормы.
Вопросы:
1. Предположите наиболее вероятный диагноз.
2. Обоснуйте поставленный Вами диагноз.
3. Составьте и обоснуйте план дополнительного обследования пациента.
4. Какие нефармакологические методы лечения следует рекомендовать пациенту?
5. Препараты каких групп антигипертензивных лекарственных средств возможно
рекомендовать пациенту? Обоснуйте свой выбор.
309
Ситуационная задача 257 [K002967]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Мужчина 56 лет пришел на осмотр, ранее наблюдался у другого врача. Страдает
артериальной гипертензией, по поводу которой получает Индапамид 2,5 мг ежедневно.
Также он время от времени принимает Аспирин в низкой дозе, так как видел рекламу и
решил, что ему он будет полезен.
Анамнез жизни без особенностей, наличие иных хронических заболеваний
отрицает. Пациент не курит, эпизодически употребляет алкогольные напитки и не
занимается физическими упражнениями. Отец умер в возрасте
60 лет от инфаркта
миокарда, мать умерла в возрасте 72 лет от злокачественного новообразования, есть две
младшие сестры, обе не страдают хроническими заболеваниями.
При физикальном исследовании рост - 173 см, масса тела - 92 кг, окружность талии
- 106 см. ЧСС - 75 ударов в минуту, АД - 130/80 мм рт. ст. По органам и системам без
отклонений от нормы.
В лабораторных анализах липидного спектра: общий холестерин - 6,23 ммоль/л,
холестерин липопротеидов высокой плотности
(ЛПВП)
-
1,2 ммоль/л, холестерин
липопротеидов низкой плотности - 4,03 ммоль/л, триглицериды - 1,56 ммоль/л.
Вопросы:
1. Сформулируйте и обоснуйте клинический диагноз.
2. Какие дополнительные лабораторные исследования необходимо выполнить этому
пациенту?
3. Какие нефармакологические методы лечения следует рекомендовать пациенту?
4. Показан ли прием аспирина в низких дозах данному пациенту? Обоснуйте ответ.
5. Какие уровни липидов крови следует рассматривать в качестве целевых для
данного пациента, и какие методы достижения этих целей следует рекомендовать?
310
Ситуационная задача 258 [K002968]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Женщина 36 лет, продавец, обратилась с жалобами на
«какую-то мочевую
инфекцию, от которой никак не может избавитьсяª. Пациентка считает, что страдает
дрожжевой инфекцией мочеполовой системы, так отмечает постоянные белѐсые
выделения из половых путей, зуд и жжение при мочеиспускании. Также она отмечает
увеличение частоты мочеиспусканий, связывает это с инфекцией. Моча светлая, обильная,
без патологических примесей. В течение последних лет отмечает постоянное увеличение
массы тела, за последний год прибавка массы тела составила не менее 6 кг. Пациентка
пробовала различные диеты для контроля массы тела, но безуспешно. В последние 3-4
месяца придерживается диеты с ограничением углеводов, но большим количеством белка
и жиров. Со слов, хроническими заболеваниями не страдала. Во время единственной
беременности в возрасте 30 лет отмечала избыточную прибавку массы тела и большую
массу тела плода - при рождении вес составлял 5100 г, роды путем кесарева сечения.
Семейный анамнез неизвестен.
При физикальном обследовании рост - 155 см, масса тела - 86 кг. Кожа влажная,
тургор несколько снижен, имеется гиперпигментация и утолщение кожи по задней
поверхности шеи и в подмышечных областях, под молочными железами отмечается яркая
гиперемия. Дыхание везикулярное, хрипов нет, частота дыхания - 16 в минуту. Границы
относительной сердечной тупости не изменены, при аускультации тоны сердца
ритмичные, акцент 2 тона на аорте, АД - 138/88 мм рт. ст., ЧСС - 72 удара в минуту.
Живот мягкий, безболезненный.
По результатам гинекологического обследования обнаружены обильные белые
вагинальные выделения, соответствующие картине кандидозного кольпита, что
подтверждено результатами микробиологического исследования.
Результат исследования мочи с использованием тест-полоски показал
отрицательные пробы на нитриты, лейкоцитарную эстеразу, белок и глюкозу. Глюкоза
периферической капиллярной крови при исследовании портативным глюкометром - 12,5
ммоль/л.
Вопросы:
1. Предположите наиболее вероятный диагноз.
2. Обоснуйте поставленный Вами диагноз.
3. Какие дополнительные лабораторные исследования необходимо выполнить этой
пациентке?
4. Какие индивидуальные цели лечения (показатели углеводного обмена и липидов
крови) следует установить данной пациентке?
5. Дайте диетические рекомендации пациентке.
311
Ситуационная задача 259 [K002969]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Молодой человек 18 лет предъявляет жалобы на боль в горле, затруднение
глотания и повышение температуры тела выше 38 °С в течение двух дней. Он отмечает,
что его младшая сестра на прошлой неделе «болела такой же инфекциейª. Осиплости
голоса, слюнотечения, скованности мышц шеи не отмечается. Пациент отрицает такие
клинические проявления как кашель, кожные высыпания, тошнота и рвота или диарея.
Пациент за пределы постоянного места жительства в последний год не выезжал,
иммунизация выполнена полностью в соответствии с национальным календарем.
Хроническими заболеваниями не страдает, лекарственные препараты не принимает,
аллергические реакции отрицает. Травмы, операции, курение, употребление алкоголя и
наркотиков также категорически отрицает. Объективно: температура тела 38,5 °С, ЧСС -
104 удара в минуту, АД - 118/64 мм рт. ст., частота дыхания - 18 в минуту, сатурация
кислородом - 99%. Задняя стенка глотки ярко гиперемирована, миндалины значительно
увеличены в размерах с обеих сторон, в лакунах определяется налѐт белого цвета, больше
слева, отклонения язычка нет. Имеет место увеличение передних шейных и подчелюстных
лимфатических узлов с обеих сторон, лимфатические узлы до
2,5 см, эластичные,
умеренно болезненные при пальпации. Кожные покровы чистые. Органы дыхания и
кровообращения без отклонений от нормы, живот мягкий, безболезненный, увеличения
печени и селезѐнки нет. Суставы без экссудативных проявлений, объѐм движений полный.
Вопросы:
1. Предположите наиболее вероятный диагноз.
2. Обоснуйте поставленный Вами диагноз.
3. Какие опасные и угрожающие жизни причины боли в горле следует рассматривать
в контексте дифференциального диагноза?
4. Какие лабораторные исследования можно использовать для подтверждения
диагноза?
5. Сформулируйте план лечения.
312
Ситуационная задача 260 [K002970]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Женщина
24 лет жалуется на боли в поясничной области и повышение
температуры тела в течение последних двух дней. В течение последней недели
отмечались боли при мочеиспускании, а выраженная боль и лихорадка появились вчера.
Сегодня присоединилась тошнота, но рвоты не было. Боль преимущественно
локализуется в правой части поясницы, она постоянная, тупая, без иррадиации. Вчера
вечером пациентка приняла 400 мг Ибупрофена, чтобы заснуть, но боль сохраняется, и
утром она решила обраться к врачу-терапевту участковому. Пациентка замужем,
менструации регулярные, последние
-
1 неделю назад. В качестве контрацепции
использует внутриматочную спираль. Выделения из половых путей отрицает.
Мочеиспускание 5-7 раз в сутки, моча выделяется в обычном количестве, в последние два
дня мутная, пенистая.
Объективно: температура тела 38,3 °С, ЧСС - 112 в минуту, АД - 120/70 мм рт. ст.,
частота дыхания - 15 в минуту. При пальпации правого рѐберно-позвоночного угла
имеется выраженная болезненность, поколачивание в области почек резко болезненно
справа. Отѐков нет. Физикальное обследование других отклонений от нормы не выявляет.
Вопросы:
1. Предположите наиболее вероятный диагноз.
2. Какие лабораторные исследования следует использовать для подтверждения
диагноза?
3. Какие заболевания следует рассматривать в рамках дифференциального диагноза
болей в поясничной области у молодой женщины?
4. Сформулируйте план лечения.
5. Сформулируйте прогноз.
313
Ситуационная задача 261 [K002974]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Мужчина 44 лет с жалобами на повышение температуры тела, ознобы, кашель с
небольшим количеством мокроты. Считал себя полностью здоровым до последней
недели, когда появилась заложенность носа, насморк и небольшая боль в горле. К врачу
не обращался, лечился самостоятельно противопростудными безрецептурными
препаратами (Фервекс). Прошлой ночью отметил внезапное повышение температуры тела
до 39 °С, озноб, выраженную общую слабость и появился кашель, вначале сухой, затем - с
небольшим количеством светлой мокроты, а также боли в правой половине грудной
клетки. Наличие хронических заболеваний отрицает. Курит по 1 пачке сигарет в течение
15 лет, аллергические реакции отрицает.
Объективно: температура тела 37,8 °С, кожные покровы чистые. Перкуторный звук
укорочен справа в нижних отделах, дыхание справа ниже угла лопатки бронхиальное,
мелкопузырчатые хрипы в конце вдоха в этой области, а также усиление голосового
дрожания и бронхофонии, частота дыхания - 22 в минуту, сатурация периферической
крови кислородом - 99%. Сердечно-сосудистая система без отклонений от нормы, ЧСС -
80 ударов в минуту, АД
-
120/72 мм рт. ст. Живот мягкий, безболезненный,
периферических отѐков нет.
Вопросы:
1. Предположите наиболее вероятный диагноз.
2. Какие исследования требуются для подтверждения диагноза?
3. Проведите оценку прогноза и осуществите выбор места лечения пациента.
4. Сформулируйте план лечения.
5. Опишите методы профилактики данного заболевания.
314
Ситуационная задача 262 [K002976]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Мужчина 45 лет проходит профилактический медицинский осмотр в рамках
диспансеризации. Жалоб не предъявляет, хронических заболеваний в анамнезе нет. При
анкетировании выявлено, что пациент имеет вредные привычки (курит), нерационально
питается и ведѐт малоподвижный образ жизни.
При осмотре: состояние удовлетворительное, повышенного питания. ИМТ - 32
кг/м2. Кожные покровы чистые, обычной окраски. В легких дыхание везикулярное,
хрипов нет. Тоны сердца ясные, ритмичные. ЧСС - 72 удара в минуту, АД - 150/90 мм рт.
ст.
(антигипертензивные препараты не принимает). Живот мягкий, при пальпации
безболезненный во всех отделах. Печень и селезѐнка не увеличены. Дизурии нет.
Симптом поколачивания по поясничной области отрицательный. Отѐков нет.
В анализах: общий холестерин - 5,6 ммоль/л, глюкоза крови - 4 ммоль/л. ЭКГ -
признаки гипертрофии левого желудочка.
Вопросы:
1. Предположите наиболее вероятный диагноз.
2. Обоснуйте поставленный Вами диагноз.
3. Определите группу здоровья пациента. Обоснуйте свой ответ.
4. Нуждается ли пациент в направлении на второй этап диспансеризации? Какое
обследование необходимо провести? Обоснуйте свой ответ.
5. Перечислите имеющиеся у пациента факторы риска развития хронических
неинфекционных заболеваний и составьте план индивидуального профилактического
консультирования.
315
Ситуационная задача 263 [K002977]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Мужчина 39 лет проходит профилактический медицинский осмотр в рамках
диспансеризации. Жалобы на периодический кашель по утрам с небольшим количеством
слизистой мокроты. В анамнезе - частые ОРВИ, бронхиты, хронические заболевания
отрицает. Имеется длительный стаж курения (индекс курильщика - 21 пачка/лет).
При осмотре: состояние удовлетворительное, нормостенического телосложения.
ИМТ - 24 кг/м2. Кожные покровы чистые, обычной окраски. В лѐгких дыхание
везикулярное, хрипов нет. Тоны сердца ясные, ритмичные. ЧСС - 70 ударов в мин., АД -
120/80 мм рт. ст. Живот мягкий, при пальпации безболезненный во всех отделах. Печень и
селезѐнка не увеличены. Дизурии нет. Симптом поколачивания по поясничной области
отрицательный. Отѐков нет.
В анализах: общий холестерин - 4,8 ммоль/л, глюкоза крови - 5,2 ммоль/л. ЭКГ -
норма.
Абсолютный сердечно-сосудистый риск (SCORE) = 1% (низкий).
Вопросы:
1. Определите группу здоровья пациента. Обоснуйте свой ответ.
2. Нуждается ли пациент в направлении на второй этап диспансеризации? Какое
обследование необходимо провести? Обоснуйте свой ответ.
3. Перечислите спирометрические признаки бронхиальной обструкции. Опишите
тактику врача при обнаружении нарушений функции лѐгких по обструктивному
типу.
4. Составьте план индивидуального профилактического консультирования.
5. Предложите пациенту способы отказа от курения.
316
Ситуационная задача 264 [K002978]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Женщина
34 лет страдающая бронхиальной астмой, пришла на очередной
диспансерный осмотр к врачу-терапевту участковому. В течение последних 4 месяцев
состояние больной стабильное, получает базисную терапию: низкие дозы ингаляционных
ГКС и длительно действующий β2-агонист
(Флутиказона пропионат
100 мкг
+
Сальметерол 50 мкг (в виде комбинированного ингалятора) 2 раза в день), по потребности
Сальбутамол 1 раз в 2-3 недели. Жалоб не предъявляет, приступы астмы редкие (1 раз в 2-
3 недели), ночных приступов нет, ограничения физической активности не отмечает.
При осмотре: состояние удовлетворительное, телосложение нормостеническое.
ИМТ - 22 кг/м2. Кожные покровы чистые, обычной окраски. В лѐгких - дыхание
везикулярное, хрипов нет. ЧДД - 16 в минуту. Тоны сердца ясные, ритмичные. ЧСС - 72 в
минуту, АД - 120/80 мм рт. ст. Живот мягкий, безболезненный. Печень и селезѐнка не
увеличены. Дизурии нет. Симптом поколачивания по поясничной области отрицательный.
Периферических отѐков нет.
Общий анализ крови - без патологии. При спирометрии - ОФВ1=85%.
Вопросы:
1. Сформулируйте диагноз.
2. Обоснуйте поставленный Вами диагноз.
3. Определите тактику ведения пациентки. Обоснуйте свой ответ.
4. Составьте план диспансерного наблюдения.
5. Показано ли пациентке направление в бюро медико-социальной экспертизы?
Обоснуйте свой ответ.
317
Ситуационная задача 265 [K002979]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Мужчина 51 года, инженер, обратился к врачу-терапевту участковому с жалобами
на слабость, кашель с выделением небольшого количества слизисто-гнойной мокроты,
повышение температуры до 38,5 °С. Заболел 2 дня назад, когда после переохлаждения
появилась слабость, сухой кашель, повысилась температура до 38 °С. В анамнезе с 48 лет
сахарный диабет 2 типа, контролируется только диетой. Другие хронические заболевания
отрицает. Контакта с больными туберкулѐзом не было. Курит до 1 пачки сигарет в день
около 30 лет.
При осмотре: состояние относительно удовлетворительное. ИМТ
-
28 кг/м2.
Кожные покровы обычной окраски, влажные. Температура 38,5 °С. Периферические
лимфоузлы не увеличены. ЧД - 18 в минуту. В лѐгких перкуторно справа ниже угла
лопатки незначительное укорочение звука. Аускультативно везикулярное дыхание, справа
ниже угла лопатки дыхание ослабленное, там же выслушивается звучная крепитация.
Пульс - 95 в минуту, ритмичный. АД - 120/80 мм рт. ст. Тоны сердца ритмичные,
приглушены. Живот мягкий, безболезненный. Печень и селезѐнка не увеличены. Дизурии
нет. Симптом поколачивания по поясничной области отрицательный Периферических
отѐков нет.
Общий анализ крови: эритроциты - 5,4×1012/л, лейкоциты - 10,2×109/л, эозинофилы
- 2%, палочкоядерные нейтрофилы - 2%, сегментоядерные нейтрофилы - 71%, лимфоциты
- 22%, моноциты - З%. СОЭ - 28 мм/час.
Общий анализ мочи: без патологии.
Анализ мокроты: слизисто-гнойная, без запаха, лейкоциты - 30-40 в поле зрения,
эритроциты - не обнаружены, эпителий плоский - 10-25 в поле зрения, эластических
волокон нет, ВК не обнаружено.
Рентгенография органов грудной клетки: справа в нижнем лѐгочном поле (S9)
участок инфильтрации лѐгочной ткани неоднородной структуры, с нечѐткими контурами.
Сердце без патологии.
Врач-терапевт участковый поставил диагноз «пневмонияª. Назначил лечение в
амбулаторных условиях: Азитромицин 500 мг 1 раз в день - 3 дня, Ацетилцистеин 600 мг
1 раз в день, Парацетамол 500 мг 3 раза в день.
Вопросы:
1. Правильно ли врач-терапевт участковый поставил и сформулировал диагноз?
Обоснуйте свой ответ.
2. Правильно ли врач-терапевт участковый выбрал место лечения пациента?
Обоснуйте свой ответ, используя шкалу CRB-65.
3. Правильно ли врач-терапевт участковый выбрал антибактериальный препарат для
лечения пневмонии? Обоснуйте свой ответ.
4. Проведите экспертизу временной нетрудоспособности.
5. Показано ли пациенту после выздоровления диспансерное наблюдение?
Обоснуйте свой ответ.
318
Ситуационная задача 266 [K002980]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Пациент
57 лет жалуется на кашель с выделением небольшого количества
слизистой мокроты, одышку при незначительной физической нагрузке (подъѐм на 1 этаж,
ходьба в умеренном темпе), сердцебиение, слабость, утомляемость. Выраженность
симптомов по «Оценочному тесту по ХОБЛª (САТ) 28 баллов. Курит по 1 пачке сигарет в
день в течение 37 лет, индекс курильщика=37. Кашель в течение многих лет с мокротой
по утрам. Часто отмечал субфебрильную температуру. 3 года назад появилась постепенно
усиливающая одышка, отеки на голенях. При усилении одышки применяет Беродуал. В
последние годы участились обострения в связи с простудой до 2-3 раз в год. В прошлом
году один раз был госпитализирован в стационар с обострением.
Объективно: гиперстенического телосложения, повышенного питания. ИМТ - 29
кг/м2. Выраженный диффузный цианоз. Грудная клетка обычной конфигурации. При
перкуссии лѐгочный звук, в нижних отделах с коробочным оттенком. Дыхание жѐсткое, с
удлиненным выдохом, рассеянные сухие свистящие хрипы. ЧД - 24 в минуту. Границы
сердца расширены вправо, акцент 2 тона над легочной артерией. ЧСС - 86 ударов в
минуту. АД 130/80 мм рт.ст. Шейные вены в положении лѐжа набухают. Печень на 2 см
ниже края реберной дуги. На ногах отеки.
Общий анализ крови: эритроциты - 4,8×1012/л, Hb - 168 г/л, лейкоциты - 6,1×109/л
(лейкоцитарная формула - без особенностей), СОЭ - 15 мм/ч. Спирометрия: ОФВ1=30,0%
от должного, ОФВ1/ФЖЕЛ=0,6. Пульсоксиметрия: SаО2=87%. ЭКГ
- признаки
гипертрофии правого желудочка и правого предсердия.
Рентгенография органов грудной клетки: лѐгочный рисунок усилен, деформирован.
Корни деформированы, уплотнены.
Вопросы:
1. Предположите наиболее вероятный диагноз.
2. Обоснуйте поставленный Вами диагноз.
3. Назначьте медикаментозную терапию. Обоснуйте свой ответ.
4. Составьте план диспансерного наблюдения.
5. Проведите экспертизу нетрудоспособности.
319
Ситуационная задача 267 [K002983]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
В поликлинику пришла больная 63 лет с жалобами на умеренные постоянные боли
в левой нижней конечности, еѐ отѐк, интенсивную головную боль, тошноту и
однократную рвоту, приносящую кратковременное облегчение.
Из анамнеза выяснено, что заболела больная остро двое суток назад, когда
почувствовала озноб
(температура тела повышалась до
39-40
°С), тошноту.
Самостоятельно не лечилась, расценив данное состояние как следствие переохлаждения и
простуды. Однако, через 12 часов на передненаружной поверхности левой голени выявила
у себя резко ограниченное болезненное покраснение и отѐк. Обратилась за медицинской
помощью.
Объективно: общее состояние средней степени тяжести. Пульс - 120 в минуту,
ритмичный. Аускультативно выслушивается систолический шум в проекции митрального
клапана. Артериальное давление - 140/95 мм рт. ст. Температура тела - 38,8 °С. В легких
прослушивается везикулярное дыхание, хрипов нет.
Живот не вздут, участвует в акте дыхания. При пальпации мягкий,
безболезненный. Мочеиспускание свободное, безболезненное.
Местный статус: левая нижняя конечность в области голени отечна, с резко
ограниченной зоной гиперемии. Покраснение распространяется дугообразно в разные
стороны. Пальпаторно данная область болезненная и горячая. Пульсация a. dorsalis pedis и
a. tibialis posterior ослаблены.
Вопросы:
1. Поставьте предварительный диагноз
2. С какими заболеваниями следует проводить дифференциальный диагноз?
3. Какие диагностические исследования необходимо назначить больной для
верификации диагноза?
4. Определите лечебную тактику.
5. Сформулируйте принципы профилактики
320
Ситуационная задача 268 [K003095]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
К врачу-терапевту участковому обратился больной
52 лет с жалобами на
систематический кашель с отделением скудного количества слизистой мокроты,
преимущественно в утренние часы, одышку с затруднением выдоха, возникающую при
обычной физической нагрузке, снижение массы тела.
Курит с 20 лет (30 сигарет в день), работает наборщиком в типографии. В течение
предшествующих
5 лет беспокоит хронический кашель, в последние
2 года
присоединились прогрессирующая одышка при ходьбе, которая значительно ограничивает
физическую работоспособность и снижение массы тела. Два месяца назад перенѐс
простудное заболевание, на фоне которого отметил значительное усиление кашля и
одышки, амбулаторно принимал Азитромицин. Самочувствие улучшилось, но
сохраняется выраженная одышка, в связи с чем обратился в поликлинику. В течение
последнего года подобных эпизодов простудных заболеваний с усилением кашля и
одышки, кроме указанного, не отмечалось.
Перенесѐнные заболевания: правосторонняя пневмония в
40-летнем возрасте,
аппендэктомия в детском возрасте. Аллергоанамнез не отягощѐн.
Общее состояние удовлетворительное. Пониженного питания, рост - 178 см, вес -
56 кг. Кожные покровы обычной окраски, отѐков нет. Грудная клетка бочкообразной
формы, при перкуссии лѐгких
- коробочный звук, при аускультации
- диффузно
ослабленное везикулярное дыхание, частота дыханий - 18 в минуту, SpO2
- 96%. Тоны
сердца ритмичные, пульс - 88 в минуту, акцент II тона над лѐгочной артерией. АД - 130/80
мм рт. ст. Живот мягкий, безболезненный. Печень выступает из-под края рѐберной дуги
на 4 см.
Вопросы:
1. Предположите наиболее вероятный диагноз.
2. Обоснуйте поставленный Вами диагноз.
3. Составьте и обоснуйте план дополнительного обследования.
4. Назначьте и обоснуйте лечение.
5. Составьте план диспансерного наблюдения.
321
Ситуационная задача 269 [K003179]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЁРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Больной Н.
49 лет поступил с приѐма врача-терапевта участкового в
терапевтическое отделение с жалобами на повышение температуры тела до 38,2 °С с
ознобом, одышку, кашель со скудной мокротой, боль в правом боку при глубоком
дыхании. Болен в течение 5 дней.
Объективно: состояние средней тяжести, цианоз губ, кожные покровы бледные.
Левая половина грудной клетки отстаѐт при дыхании, под лопаткой слева укорочение
перкуторного звука, там же выслушивается крепитация, частота дыхательных движений
(ЧДД) - 25 в минуту. Тоны сердца приглушены, ритмичны, пульс - 100 ударов в минуту,
артериальное давление (АД) - 100/70 мм рт. ст. Живот мягкий, безболезненный, печень и
селезѐнка не увеличены. Отѐков нет.
На рентгенограмме в области нижней доли левого лѐгкого выявлена инфильтрация.
В гемограмме: гемоглобин - 126 г/л; лейкоциты - 12 тысяч, палочкоядерные - 11%,
сегментоядерные - 46%, СОЭ - 38 мм/час.
Больному был назначен Ампициллин 1000000 ЕД в/м 6 раз в сутки.
На 5 день лечения состояние больного ухудшилось, температура тела повысилась
до 40,1 °С, появилась обильная гнойная мокрота, наросли признаки интоксикации. На
компьютерной томографии лѐгких в нижней доле слева выявлена полость до 1,2 см в
диаметре.
Вопросы:
1. Поставьте наиболее вероятный диагноз.
2. Какие методы исследования необходимы в данном случае?
3. Какое лечение следует назначить данному больному?
4. С какими заболеваниями следует провести дифференциальный диагноз?
5. Какие симптомы являются обязательными для данного заболевания?
322
Ситуационная задача 270 [K003180]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЁРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Больной 44 лет жалуется на боль в левом подреберье с иррадиацией в левую
надключичную область, усиливающуюся при глубоком дыхании, тошноту, рвоту с
примесью желчи, кашель с мокротой. Около 6 часов назад появился озноб. Затем боль в
левом подреберье, рвота съеденной пищей. Вызванной бригадой скорой медицинской
помощи диагностирован острый гастрит, введены анальгетики и спазмолитики. После
некоторого облегчения боли возобновились (2 часа назад), была повторная рвота. При
осмотре врачом вновь вызванной скорой медицинской помощи больной лежит на левом
боку. Состояние средней тяжести, слева над проекцией нижней доли определяется
крепитация, частота дыхательных движений (ЧДД) - 26 в минуту, АД - 110/70 мм рт. ст.
Тоны сердца приглушены. Ритм правильный, 96 в минуту. Живот мягкий, при
пальпации болезненный в эпигастрии. Температура тела
39,4
°С. На ЭКГ: ритм
синусовый, нормальное положение электрической оси сердца. При рентгенографии -
затемнение над диафрагмой и в нижней доле слева.
Вопросы:
1. Поставьте наиболее вероятный диагноз.
2. Какие методы исследования необходимы в данном случае?
3. Какое лечение следует назначить данному больному?
4. С какими заболеваниями следует провести дифференциальный диагноз?
5. Какие симптомы являются обязательными для данного заболевания?
323
Ситуационная задача 271 [K003181]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЁРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Больной 35 лет госпитализирован в стационар после осмотра на дому врачом-
терапевтом участковым. Жалобы на мучительный сухой кашель с отделением небольшого
количества вязкой слизистой мокроты, одышку, боль в левом боку при глубоком дыхании
и кашле, резкую общую слабость.
Заболел 3 дня назад. Днѐм переохладился, вечером внезапно почувствовал озноб,
общую слабость. Температура тела повысилась до 39,6 °С, ознобы не повторялись,
температура оставалась на высоких цифрах, присоединился кашель, одышка и затем боль
в боку при дыхании.
Объективно: состояние тяжѐлое. Акроцианоз. Крылья носа раздуваются при
дыхании. Гиперемия щѐк, больше слева, небольшой цианоз слизистых, на губах герпес.
Левая половина грудной клетки отстаѐт при дыхании, в верхних отделах еѐ усиление
голосового дрожания. При перкуссии притупление слева в верхних отделах, здесь же
определяется бронхиальное дыхание высокого тембра, шум трения плевры спереди,
хрипов не слышно. Частота дыхательных движений (ЧДД) - 32 в минуту. Над остальной
поверхностью лѐгких дыхание везикулярное, хрипов нет. Пульс
-
112 в минуту,
ритмичный. Артериальное давление - 100/60 мм рт. ст.
Вопросы:
1. Поставьте наиболее вероятный диагноз.
2. Какие методы исследования необходимы в данном случае?
3. Какое лечение следует назначить данному больному?
4. С какими заболеваниями следует провести дифференциальный диагноз?
5. Какие симптомы являются обязательными для данного заболевания?
324
Ситуационная задача 272 [K003182]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЁРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Вызов на дом врача-терапевта участкового к больной 33 лет. Предъявляет жалобы
на резкую одышку смешанного типа, кашель с отделением незначительного количества
слизистой вязкой мокроты, резкую общую слабость. Страдает приступами удушья 4 года.
Многократно лечилась в стационаре. В процессе лечения неоднократно применялись
короткие курсы кортикостероидной терапии. Приступы обычно купировались
ингаляциями Беротека, таблетками Теофиллина. Неделю назад переболела острой
респираторной вирусной инфекцией. Лечилась домашними средствами. На этом фоне
приступы стали повторяться по 5-6 раз в день. В течение последних суток одышка не
исчезает. Ингаляции Беротека уменьшали одышку на короткое время, в связи с чем
больная пользовалась препаратом 6-8 раз в день.
Объективно: состояние тяжѐлое. Больная не может лежать из-за одышки. Кожа
бледная, небольшой цианоз. Грудная клетка эмфизематозна, перкуторный звук
коробочный. Дыхание резко ослаблено, местами определяется с трудом. Выход удлинѐн,
на выходе высокотональные свистящие хрипы. ЧДД
-
26 в минуту. Тоны сердца
приглушены. Пульс - 120 ударов в минуту, ритмичный. Артериальное давление (АД) -
150/95 мм рт. ст. Живот мягкий, безболезненный. Госпитализирована в стационар.
Вопросы:
1. Поставьте наиболее вероятный предварительный диагноз.
2. Какие методы исследования необходимы для уточнения диагноза?
3. Какое лечение следует назначить данному больному?
4. С какими заболеваниями следует провести дифференциальный диагноз?
5. Какие симптомы являются обязательными для данного заболевания?
325
Ситуационная задача 273 [K003183]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЁРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Больной 52 лет 3 день после операции аппендэктомии. При попытке подняться с
постели внезапно появилась одышка, сухой кашель, давящая боль по всей передней
поверхности грудной клетки, резкая общая слабость, через сутки присоединилось
кровохаркание.
Объективно: состояние средней тяжести, цианоз, набухание шейных вен. В лѐгких
дыхание везикулярное, хрипов нет. Частота дыхательных движений (ЧДД) - 36 в минуту.
Тоны сердца приглушены, ритм правильный, акцент 2 тона на лѐгочной артерии.
ЭКГ: правограмма, глубокий зубец S в I отведении, зубец Q в III отведении,
глубиной ⅓ зубца R и продолжительностью 0,02 секунды. Депрессия сегмента SТ и
отрицательный зубец Т в V1-V3 отведениях, высокие зубцы Р в стандартных отведениях.
Вопросы:
1. Поставьте наиболее вероятный диагноз.
2. Какие методы исследования необходимы в данном случае?
3. Какое лечение следует назначить данному больному?
4. С какими заболеваниями следует провести дифференциальный диагноз?
5. Какие симптомы являются обязательными для данного заболевания?
326
Ситуационная задача 274 [K003184]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЁРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Больной
53 лет самостоятельно обратился в поликлинику к врачу-терапевту
участковому с жалобами на интенсивную давящую боль за грудиной с иррадиацией в
шею, левую руку. Из анамнеза: около 6 месяцев отмечает приступы давящих болей за
грудиной, возникающих во время физической нагрузки, исчезающих в покое.
Объективно: состояние средней тяжести, бледность кожи, акроцианоз. Пальпация
грудной клетки болезненности не вызывает. В лѐгких дыхание везикулярное, хрипов нет.
Границы сердца расширены влево до средино-ключичной линии. Тоны сердца глухие,
ритм правильный. Пульс - 96 ударов в минуту, ритмичный. АД - 150/90 мм рт. ст.
ЭКГ: ритм синусовый, смещение сегмента SТ в I и II отведениях ниже изолинии,
сливается с зубцом Т, в III отведении сегмент SТ ниже изолинии, патологический зубец Q
не выявляется.
Пациент срочно госпитализирован.
Вопросы:
1. Поставьте наиболее вероятный диагноз.
2. Какие лечебные мероприятия необходимо провести такому больному на
амбулаторном этапе?
3. Какие диагностические мероприятия необходимо провести такому больному на
стационарном этапе?
4. С какими заболеваниями следует провести дифференциальный диагноз?
5. Какие симптомы являются обязательными для данного заболевания?
327
Ситуационная задача 275 [K003185]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЁРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Больная
29 лет жалуется на резкую одышку, заставляющую еѐ принимать
вынужденное положение сидя, кашель с отделением мокроты, диффузно окрашенной
свежей кровью. Наблюдается у врача-терапевта участкового по поводу заболевания
сердца. Около 5 лет отмечает одышку при физической нагрузке, периодический кашель,
сухой или со скудным количеством светлой мокроты. Иногда замечала в мокроте
прожилки крови. Накануне поступления в больницу работала физически. Ночью
проснулась из-за приступа удушья и бригадой скорой помощи доставлена в стационар.
Объективно: состояние тяжѐлое. Румянец на щеках. Выраженный цианоз губ и
языка. Отѐков нет.
В лѐгких дыхание везикулярное, мелкопузырчатые влажные хрипы с обеих сторон
в нижних отделах. Частота дыхательных движений
(ЧДД)
-
26 в минуту. При
аускультации сердца ритм правильный, 88 в минуту, хлопающий 1 тон и щелчок открытия
митрального клапана на верхушке, акцент 2 тона на лѐгочной артерии, диастолический
шум с пресистолическим усилением на верхушке и в 5 точке. Печень не увеличена. Живот
мягкий, безболезненный при пальпации.
Вопросы:
1. Поставьте наиболее вероятный диагноз.
2. Какие методы исследования необходимы в данном случае?
3. Какое лечение следует назначить данному больному?
4. С какими заболеваниями следует провести дифференциальный диагноз?
5. Какие симптомы являются обязательными для данного заболевания?
328
содержание .. 1 2 3 4 ..