содержание .. 1 2 ..
ГОСУДАРСТВЕННЫЙ ДОКЛАД О РЕАЛИЗАЦИИ ГОСУДАРСТВЕННОЙ ПОЛИТИКИ В СФЕРЕ ОХРАНЫ ЗДОРОВЬЯ ЗА 2016 ГОД - часть 1
ГОСУДАРСТВЕННЫЙ ДОКЛАД
О РЕАЛИЗАЦИИ ГОСУДАРСТВЕННОЙ ПОЛИТИКИ
В СФЕРЕ ОХРАНЫ ЗДОРОВЬЯ ЗА 2016 ГОД
2017 год
2
СОДЕРЖАНИЕ
Введение
4
Раздел 1. Основные направления реализации государственной политики в
сфере охраны здоровья
5
Раздел 2. Основные принятые (разработанные) нормативные правовые акты
в сфере охраны здоровья граждан
7
Раздел 3. Медико-демографические показатели здоровья населения
12
Раздел 4. Ресурсы здравоохранения
45
Раздел 5. Реализация программы государственных гарантий бесплатного
49
оказания гражданам медицинской помощи
Раздел
6. Модернизация систем здравоохранения и обязательного
61
медицинского страхования
Раздел 7. Реализация государственной программы Российской Федерации
74
«Развитие здравоохранения», в том числе по видам медицинской помощи»
подраздел
7.1 Первичная медико-санитарная помощь. Профилактика
75
заболеваний и формирование здорового образа жизни
подраздел
7.2 Специализированная, в том числе высокотехнологичная,
96
медицинская помощь
подраздел 7.3 Скорая, в том числе скорая специализированная, медицинская
106
помощь
подраздел 7.4 Паллиативная медицинская помощь
115
подраздел 7.5 Медицинская реабилитация и санаторно-курортное лечение
120
подраздел
7.6 Инновационные методы диагностики, профилактики и
124
лечения
подраздел 7.7 Охрана здоровья матери и ребенка
130
подраздел 7.8 Кадровое обеспечение системы здравоохранения
137
подраздел
7.9 Развитие международных отношений в сфере охраны
151
здоровья
подраздел
7.10 Экспертиза и контрольно-надзорные функции в сфере
158
охраны здоровья
подраздел
7.11 Медико-санитарное обеспечение отдельных категорий
163
граждан
Раздел 8. Санитарно-эпидемиологическое благополучие населения
172
Раздел 9. Обеспечение населения лекарственными препаратами и
179
3
медицинскими изделиями
Раздел 10. Информатизация здравоохранения
191
195
Раздел 11. Реализация государственной политики в сфере охраны здоровья,
предусмотренной иными поручениями Президента Российской Федерации
и Правительства Российской Федерации, а также реализация мероприятий
иных федеральных целевых программ и государственных программ
Российской Федерации, оказывающих влияние на достижение целей и задач
государственной политики в сфере охраны здоровья
Заключение
200
4
Введение
Основная цель развития отрасли здравоохранения - повышение качества и
доступности оказания медицинской помощи населению.
Главным результатом усилий и действий государственных органов
исполнительной власти на всех уровнях является реальное влияние на состояние
здоровья россиян и исполнение целевых показателей в сфере охраны здоровья
граждан.
Государственный доклад о реализации политики в сфере охраны здоровья
(далее - доклад) подготовлен в соответствии с постановлением Правительства
Российской Федерации от 2 августа 2014 г. № 766, в целях проведения анализа
обеспечения реализации прав граждан на охрану здоровья и получения в полном
объеме своевременной медицинской помощи.
Доклад представляет собой систематизированный свод аналитической
информации о состоянии здоровья населения Российской Федерации и системы
здравоохранения, результатах оценки и прогноза изменений в сфере охраны
здоровья, качестве и доступности медицинской помощи населению и об
организационных и финансово-экономических мерах по охране и укреплению
здоровья населения Российской Федерации.
Структура доклада включает следующую информацию:
о количественных и качественных показателях
(индикаторах) в
абсолютном или относительном выражении, характеризующих реализацию мер
государственной политики в сфере охраны здоровья, представленных в формах
федерального и отраслевого статистического наблюдения, за отчетный год;
об основных проблемах в сфере охраны здоровья граждан и системы
здравоохранения и о тенденциях их изменения за отчетный год;
о принятых в отчетном году федеральных законах, нормативных правовых
актах Президента Российской Федерации, Правительства Российской Федерации
и федеральных органов исполнительной власти, а также о мерах по обеспечению
прав граждан на охрану здоровья, принятых в отчетном году органами
государственной власти Российской Федерации.
Доклад подготовлен Минздравом России с участием Федеральной службы
по надзору в сфере здравоохранения, Федерального медико-биологического
агентства, Федеральной службы по надзору в сфере защиты прав потребителей
и благополучия человека, Федерального фонда обязательного медицинского
страхования.
5
Раздел
1.
Основные направления реализации государственной
политики в сфере охраны здоровья
Цели и задачи деятельности Министерства на 2016 год определены:
основными положениями Послания Президента Российской Федерации
Федеральному Собранию Российской Федерации 2016 года;
концепцией демографической политики Российской Федерации на период
до 2025 года, утвержденной Указом Президента Российской Федерации от
9 октября 2007 г. № 1351;
указами Президента Российской Федерации от
7 мая
2012 г.
№ 596
«О долгосрочной государственной экономической политике»,
№ 597 «О мероприятиях по реализации государственной социальной политики»,
№ 598
«О совершенствовании государственной политики в сфере
здравоохранения», № 606 «О мерах по реализации демографической политики
Российской Федерации»;
концепцией
долгосрочного
социально-экономического
развития
Российской Федерации на период до 2020 года, утвержденной распоряжением
Правительства Российской Федерации от 17 ноября 2008 г. № 1662-р;
стратегией инновационного развития Российской Федерации на период до
2020 года, утвержденной распоряжением Правительства Российской Федерации
от 8 декабря 2011 г. № 2227-р;
государственной программой Российской Федерации
«Развитие
здравоохранения»,
утвержденной
постановлением
Правительства
Российской Федерации от 15 апреля 2014 г. № 294;
стратегией развития медицинской науки в Российской Федерации на
период до
2025 года, утвержденной распоряжением Правительства
Российской Федерации от 28 декабря 2012 года № 2580-р;
стратегией лекарственного обеспечения населения Российской Федерации
до
2025 года, утвержденной приказом Министерства здравоохранения
Российской Федерации от13 февраля 2013 г. № 66;
основными
направлениями
деятельности
Правительства
Российской Федерации на период до 2018 года (новая редакция), утвержденными
Правительством Российской Федерации 14 мая 2015 г.;
прогнозом долгосрочного социально-экономического развития
Российской Федерации на период до 2030 года, утвержденным Правительством
Российской Федерации 23 марта 2013 г.
6
Основные приоритетные направления деятельности Министерства
здравоохранения Российской Федерации на 2016 год - совершенствование
первичной медико-санитарной помощи, обеспечение населения лекарственными
препаратами и медицинскими изделиями и аккредитация специалистов
(совершенствование системы допуска к профессиональной деятельности).
По итогам заседания президиума Совета 25 октября 2016 год (протокол
заседания президиума Совета при Президенте Российской Федерации по
стратегическому развитию и приоритетным проектам от 25 октября 2016 года
№ 9) утверждены паспорта приоритетных проектов по основному направлению
стратегического развития Российской Федерации «Здравоохранение»:
«Совершенствование организации медицинской помощи новорожденным и
женщинам в период беременности и после родов, предусматривающее в том
числе развитие сети перинатальных центров в Российской Федерации»
(«Технологии и комфорт - матерям и детям»);
«Совершенствование процессов организации медицинской помощи на
основе
внедрения
информационных
технологий»
(«Электронное
здравоохранение»);
«Обеспечение своевременности оказания экстренной медицинской помощи
гражданам,
проживающим
в
труднодоступных
районах
Российской Федерации» («Развитие санитарной авиации»);
«Внедрение автоматизированной системы мониторинга движения
лекарственных препаратов от производителя до конечного потребителя для
защиты населения от фальсифицированных лекарственных препаратов и
оперативного выведения из оборота контрафактных и недоброкачественных
препаратов» («Лекарства. Качество и безопасность»).
7
Раздел 2. Основные принятые (разработанные) нормативные
правовые акты в сфере охраны здоровья граждан
В 2016 году Министерством здравоохранения Российской Федерации в
рамках исполнения функций по выработке государственной политики и
нормативно-правовому регулированию в установленной сфере деятельности,
а также в целях реализации федеральных законов, актов Президента
Российской Федерации и Правительства Российской Федерации, включая
государственную
программу
Российской
Федерации
«Развитие
здравоохранения», иных документов в сфере охраны здоровья разработано и
обеспечено 12 Федеральных законов, в том числе:
Федеральный закон от
31 января
2016 г.
№ 4-ФЗ «О ратификации
Соглашения о единых принципах и правилах обращения медицинских изделий
(изделий медицинского назначения и медицинской техники) в рамках
Евразийского экономического союза»;
Федеральный закон от
31 января
2016 г.
№ 5-ФЗ «О ратификации
Соглашения о единых принципах и правилах обращения лекарственных средств
в рамках Евразийского экономического союза»;
Федеральный закон от 5 апреля 2016 г. № 93-ФЗ «О внесении изменений в
статьи 14 и 15 Федерального закона «Об основах охраны здоровья граждан в
Российской Федерации»
(в части создания централизованной системы
государственного контроля за качеством работы медицинских и
фармацевтических организаций, основанной на принципе разграничения
разрешительных и контрольных функций);
Федеральный закон от 26 апреля 2016 г. № 112-ФЗ «О внесении изменений
в Федеральный закон
«Об основах охраны здоровья граждан в
Российской Федерации»
(в
части закрепления за Министерством
здравоохранения Российской Федерации полномочий по организации
обеспечения лекарственными препаратами лиц, больных гемофилией,
муковисцидозом, гипофизарным нанизмом, болезнью Гоше, злокачественными
новообразованиями лимфоидной, кроветворной и родственных им тканей,
рассеянным склерозом, лиц после трансплантации органов и (или) тканей);
Федеральный закон от 2 июня 2016 г. № 163-ФЗ «О внесении изменения в
статью 50 Федерального закона «Об обращении лекарственных средств» (в части
установления требований к ввозу в Российскую Федерацию физическими
8
лицами в целях личного использования лекарственных препаратов, содержащих
сильнодействующие вещества);
Федеральный закон от 23 июня 2016 г. № 180-ФЗ «О биомедицинских
клеточных продуктах»;
Федеральный закон от 3 июля 2016 г. № 286-ФЗ «О внесении изменений в
Федеральный закон
«Об обязательном медицинском страховании в
Российской
Федерации» и отдельные законодательные акты
Российской Федерации»
(в части исключения требования о прохождении
обучающимися предварительных и периодических медицинских осмотров,
финансового обеспечения высокотехнологичной медицинской помощи, не
включенной в базовую программу обязательного медицинского страхования,
оказываемой
гражданам
Российской
Федерации
федеральными
государственными учреждениями, функции и полномочия учредителя которых
осуществляют федеральные органы исполнительной власти, за счет бюджетных
ассигнований бюджета Федерального фонда обязательного медицинского
страхования, а также передачи федеральным органам исполнительной власти
полномочий по организации обеспечения лиц, инфицированных вирусом
иммунодефицита человека, в том числе в сочетании с вирусами гепатитов B и C,
и лиц, больных туберкулезом с множественной лекарственной устойчивостью
возбудителя, лекарственными препаратами для медицинского применения,
включенными в перечень жизненно необходимых и важнейших лекарственных
препаратов в соответствии с Федеральным законом от 12 апреля 2010 г. № 61-ФЗ
«Об обращении лекарственных средств»);
Федеральный закон от
19 декабря
2016 г.
№ 418-ФЗ «О бюджете
Федерального фонда обязательного медицинского страхования на 2017 год и на
плановый период 2018 и 2019 годов»;
Федеральный закон от
19 декабря
2016 г.
№ 422-ФЗ «О нормативе
финансовых затрат в месяц на одного гражданина, получающего
государственную социальную помощь в виде социальной услуги по обеспечению
лекарственными препаратами, медицинскими изделиями, а также
специализированными продуктами лечебного питания для детей-инвалидов, на
2017 год»;
Федеральный закон от
28 декабря
2016 г.
№ 472-ФЗ «О внесении
изменений в Федеральный закон «Об обязательном медицинском страховании в
9
Российской Федерации» (в части продления до
31 декабря
2017 г. сроков
реализации программ модернизации здравоохранения субъектов
Российской Федерации в целях обеспечения завершения мероприятий по
проектированию, строительству и вводу в эксплуатацию перинатальных центров
и осуществления в
2017 году единовременных компенсационных выплат
медицинским работникам, прибывшим или переехавшим на работу в сельский
населенный пункт, рабочий поселок или поселок городского типа).
Общее количество подготовленных Минздравом России и принятых
постановлений Правительства Российской Федерации составляет 28, в числе
которых:
от
23 января
2016 г.
№ 33 «О порядке финансового обеспечения
медицинской деятельности, связанной с донорством органов человека в целях
трансплантации (пересадки), за счет бюджетных ассигнований федерального
бюджета»;
от 21 апреля 2016 г. № 332 «Об утверждении Правил использования
медицинскими организациями средств нормированного страхового запаса
территориального фонда обязательного медицинского страхования для
финансового обеспечения мероприятий по организации дополнительного
профессионального образования медицинских работников по программам
повышения квалификации, а также по приобретению и проведению ремонта
медицинского оборудования»;
от
12 ноября
2016 г.
№ 1160 «О порядке формирования перечня
федеральных государственных учреждений, оказывающих высокотехнологичную
медицинскую помощь, не включенную в базовую программу обязательного
медицинского
страхования,
гражданам
Российской Федерации»;
от
5 декабря
2016 г.
№ 1302 «Об утверждении Правил финансового
обеспечения высокотехнологичной медицинской помощи, не включенной в
базовую программу обязательного медицинского страхования, оказываемой
гражданам Российской Федерации федеральными государственными
учреждениями»;
от 19 декабря
2016 г. № 1403 «О Программе государственных гарантий
бесплатного оказания гражданам медицинской помощи на
2017 год и на
плановый период 2018 и 2019 годов»;
10
от 28 декабря 2016 г. № 1512 «Об утверждении Положения об организации
обеспечения лиц, инфицированных вирусом иммунодефицита человека, в том
числе в сочетании с вирусами гепатитов B и C, антивирусными лекарственными
препаратами для медицинского применения и Положения об организации
обеспечения лиц, больных туберкулезом с множественной лекарственной
устойчивостью возбудителя, антибактериальными и противотуберкулезными
лекарственными препаратами для медицинского применения».
В 2016 году Минздравом России было разработано и утверждено более
160 ведомственных нормативных правовых актов, более
150 прошло
государственную регистрацию в Министерстве юстиции Российской Федерации,
в том числе:
от 27 февраля 2016 г. № 132н «О требованиях к размещению медицинских
организаций государственной системы здравоохранения и муниципальной
системы здравоохранения исходя из потребностей населения»;
от 30 декабря 2016 г. 1031н «Об утверждении Порядка формирования и
деятельности квалификационных комиссий Министерства здравоохранения
Российской Федерации в целях аттестации экспертов на право проведения
биомедицинской экспертизы биомедицинских клеточных продуктов»;
от 30 декабря 2016 г. № 1028н «Об утверждении Порядка медицинского
освидетельствования лиц, подвергнутых административному аресту»;
от 13 декабря 2016 г. N 959н «Об утверждении классификации изменений,
вносимых в документы, содержащиеся в регистрационном досье на
зарегистрированный лекарственный препарат для медицинского применения»;
от 27 декабря 2016 г. № 1007н «О мерах по реализации постановления
Правительства Российской Федерации от
5 декабря
2016 г.
№ 1302 «Об
утверждении Правил финансового обеспечения высокотехнологичной
медицинской помощи, не включенной в базовую программу обязательного
медицинского страхования, оказываемой гражданам Российской Федерации
федеральными государственными учреждениями»;
от 22 декабря 2016 г. № 988н «О Порядке выдачи справки об отсутствии у
работников, которые в соответствии со своими трудовыми обязанностями
должны иметь доступ к наркотическим средствам, психотропным веществам,
внесенным в список I и таблицу I списка IV перечня наркотических средств,
психотропных веществ и их прекурсоров, подлежащих контролю в
11
Российской Федерации, прекурсорам или культивируемым наркосодержащим
растениям,
заболеваний
наркоманией,
токсикоманией,
хроническим
алкоголизмом»;
от 19 декабря 2016 г. № 973н «Об утверждении типовых отраслевых норм
времени на выполнение работ, связанных с посещением одним пациентом врача-
кардиолога, врача-эндокринолога, врача-стоматолога-терапевта»;
от 1 декабря 2016 г. № 917н «Об утверждении нормативов для расчета
потребности в наркотических и психотропных лекарственных средствах,
предназначенных для медицинского применения»;
от 15 ноября 2016 г. № 859н «Об утверждении Методики проведения
мониторинга и оценки эффективности реализации мероприятий, направленных
на предотвращение воздействия окружающего табачного дыма и сокращение
потребления табака»;
12 октября 2016 г. № 773н «О внесении изменений в Порядок оказания
медицинской помощи по профилю
«детская кардиология», утвержденный
приказом Министерства здравоохранения Российской Федерации от 25 октября
2012 г. № 440н»;
от 22 сентября 2016 г. № 728 «Об утверждении плана информатизации
Министерства здравоохранения Российской Федерации на 2016 год и плановый
период 2017 и 2018 годов»;
от
29 сентября
2016 г.
№ 747н
«Об утверждении стандарта
специализированной медицинской помощи при пневмокониозе, вызванном
асбестом и другими минеральными веществами»;
от
23 августа
2016 г.
№ 625н «Об утверждении Порядка проведения
экспертизы временной нетрудоспособности»;
от
19 августа
2016 г.
№ 614 «Об утверждении рекомендаций по
рациональным нормам потребления пищевых продуктов, отвечающих
современным требованиям здорового питания»;
5 мая 2016 г. № 281н «Об утверждении перечней медицинских показаний и
противопоказаний для санаторно-курортного лечения»;
от
9 февраля
2016 г.
№ 80н «Об утверждении порядка ведения
государственного реестра лекарственных средств для медицинского
применения».
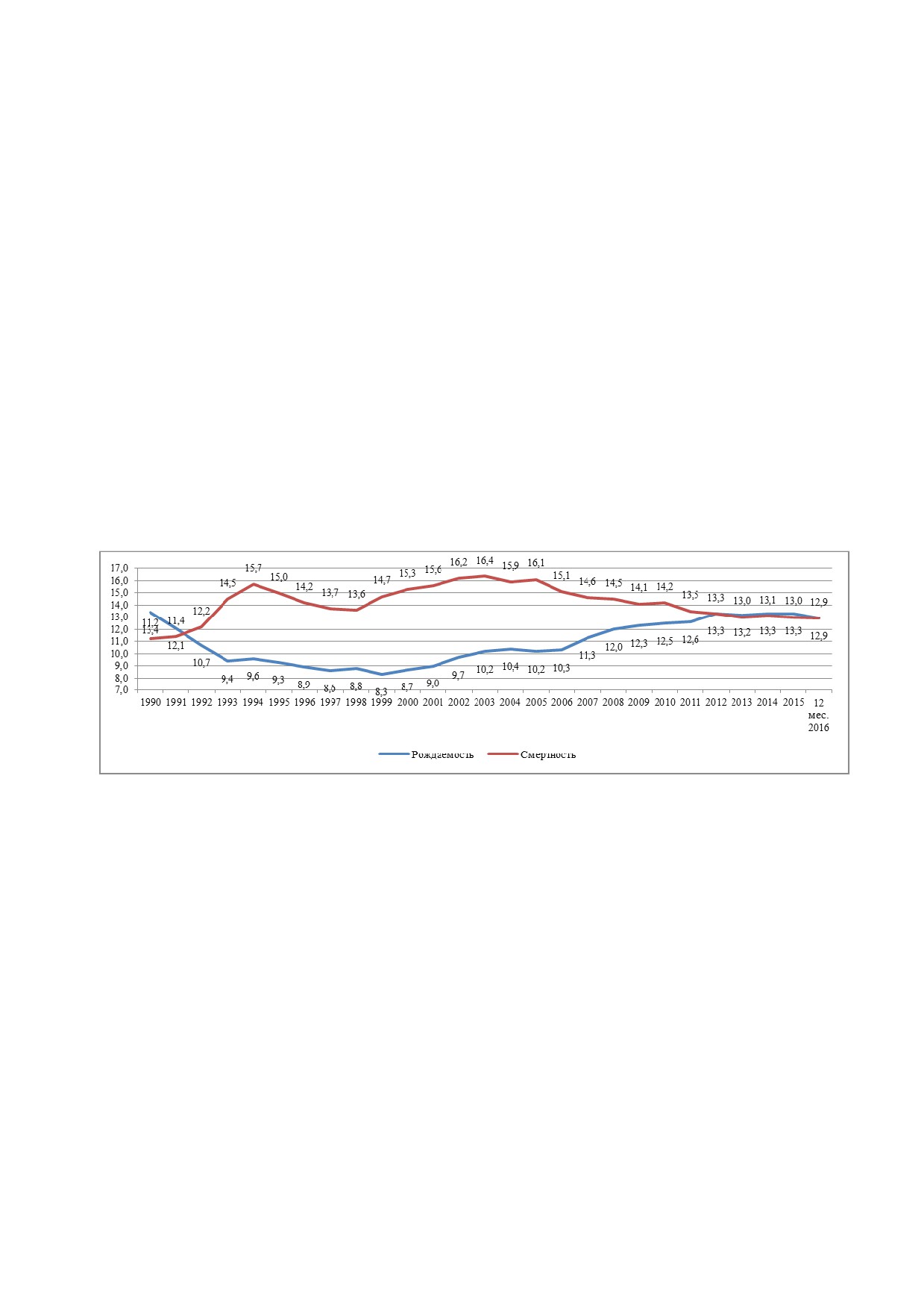
Раздел 3. Медико-демографические показатели здоровья населения
По оценке Росстата, численность постоянного населения
Российской Федерации на 1 января 2017 года - 146,8 млн человек, за год
увеличилась на 259,7 тыс. человек или на 0,2 %.
В 2016 году рост численности населения обусловлен миграционным
приростом, тенденция роста численности населения сохраняется с 2012 года.
За
2016 год зафиксирована естественная убыль населения
-
2,3 тыс.
человек (за 2015 год естественный прирост - 32,0 тыс. человек).
Естественный прирост населения за 12 месяцев 2016 года зафиксирован
в
38 субъектах Российской Федерации
(за
12 месяцев
2015 года
- в
42 субъектах Российской Федерации).
В 2016 году в связи с сокращением численности женщин репродуктивного
возраста, показатель рождаемости снизился на
3,0 % и составил
12,9 на
1 000 населения (рис. 3.1.).
Рис. 3.1. Динамика рождаемости и смертности (на 1 000 населения)
Число родившихся за 2016 год снизилось по сравнению с 2015 годом на
51,9 тыс. (1 940,6 тыс. детей родилось в 2015 году и 1 888,7 тыс. детей - в
2016 году).
В январе - декабре
2016 года минимальный уровень рождаемости
зарегистрирован в Ленинградской области 9,2 на 1 000 населения (2015 г. - 9,1),
максимальный - 23,4 в Республике Тыва (2015 г. - 23,7). Лидерство сохраняют
преимущественно национальные республики. Субъекты Российской Федерации с
наиболее низкими показателями рождаемости сосредоточены в центральной и
северо-западной части Российской Федерации.
Рост рождаемости отмечен в
8 субъектах Российской Федерации:
Сахалинской области - на 5,1 %, Ненецком автономном округе - на 4,6 %,
г. Санкт-Петербурге - на 2,2 %, Республике Мордовия - на 2,1 %, Рязанской
13
области - на 1,8 %, Ленинградской области - на 1,1 %, г. Москве - на 0,9 %,
Московской области - на 0,8 %.
Снижение рождаемости отмечено в 75 субъектах Российской Федерации.
Наибольшее снижение рождаемости зарегистрировано в Чеченской Республике -
на 8,2 %, республиках Ингушетия и Калмыкия - на 8,1 %, Омской области - на
7,6 %, Курганской области - на 6,8 %, Ямало-Ненецком автономном округе - на
6,7 %. В
2 субъектах Российской Федерации показатель рождаемости не
изменился (Псковская область и Ставропольский край).
Показатель младенческой смертности снизился на 7,7 %, с
6,5 на
1 000 родившихся живыми в 2015 году до 6,0 - в 2016 году.
В 2016 году по сравнению с 2015 годом число детей, умерших в возрасте
до 1 года, снизилось на 9,8 % (или на 1 237 детей) и составило 11 427 детей (в
2015 году - 12 664).
В 2016 году в Российской Федерации умерло 1 891 015 человек, что на
17 526 человек или на 0,9 % меньше, чем в 2015 году (1 908 541 человек),
показатель смертности снизился на 0,8 % и составил 12,9 на 1 000 населения.
Снижение смертности отмечается в 67 субъектах Российской Федерации,
наиболее существенное - в Республике Алтай - на 8,3 %, г. Севастополе - на
7,2 %, Ненецком автономном округе - на 5,4 %, Калининградской области - на
5,3 %, Республике Хакасия
- на
5,2 %, Республике Тыва
- на
4,9 %,
Забайкальском крае - на 4,7 %. В 11 субъектах Российской Федерации показатель
смертности не изменился.
Рост показателя смертности отмечен в 7 субъектах Российской Федерации:
Чукотском автономном округе
- на
4,2 %, Камчатском крае
- на
1,8 %,
Вологодской области - на 1,4 %, Ставропольском крае - на 0,9 %, Московской
области - на 0,8 %, Приморском крае - на 0,7 %, Ярославской области - на 0,6 %.
Самые низкие показатели смертности наблюдались: в Республике
Ингушетия - 3,3, Чеченской Республике - 4,7, Республике Дагестан и Ямало-
Ненецком автономном округе - 5,2, Ханты-Мансийском автономном округе -
Югре - 6,2 на 1 000 населения.
Наиболее высокие показатели смертности отмечались: в Псковской
области - 17,9, Тверской области - 17,6, Новгородской области - 17,4, Тульской
области
-
17,0, Владимирской области
-
16,4, Орловской области
-
16,3,
Смоленской и Курской областях - 16,1 на 1 000 населения.
14
В структуре причин смерти первое место занимают болезни системы
кровообращения - 47,8 % или 616,4 на 100 тыс. населения (снижение на 3,0 %),
на втором месте - новообразования - 15,8 % или 204,3 на 100 тыс. населения
(снижение на 0,4 %), на третьем месте - внешние причины - 8,9 % или 114,2 на
100 тыс. населения
(снижение на
5,9 %), далее следуют болезни органов
пищеварения - 5,2 % или 67,0 на 100 тыс. населения (снижение на 3,7 %),
болезни органов дыхания - 3,7 % или 48,0 на 100 тыс. населения (снижение на
7,3 %).
Смертность от туберкулеза за
2016 год составила
7,8 на
100 тыс.
населения (снижение на 15,2 % по сравнению с 2015 годом).
Снижение смертности от туберкулеза отмечается в
74 субъектах
Российской Федерации, рост
- в
8 субъектах Российской Федерации.
Наибольшее снижение показателя смертности от туберкулеза отмечается: в
Ямало-Ненецком автономном округе - в 2,1 раза, в Белгородской области - в
2,0 раза, в Костромской области - на 43,7 %, в Нижегородской области - на
43,5 %, в Магаданской области - на 37,0 %.
В
3 субъектах Российской Федерации показатель смертности от
туберкулеза не изменился
- это Архангельская область
(без автономии),
Сахалинская область и Республика Башкортостан.
Значительный рост показателя отмечен: в Чукотском автономном округе -
в 1,5 раза, г. Севастополе
- на 11,9 %, Республике Калмыкия - на 10,9 %,
Красноярском крае - на 8,0 %, Псковской области - на 3,4 %, Калужской области
- на 2,1 %, Республике Тыва - на 1,5 %.
Смертность от болезней системы кровообращения в 2016 году составила
616,4 на 100 тыс. населения (снижение на 3,0 %).
Снижение смертности от болезней системы кровообращения
за январь-декабрь 2016 года по сравнению с аналогичным периодом 2015 года
отмечается в 73 субъектах Российской Федерации, рост показателя зафиксирован
в
12 регионах. Наибольшее снижение показателя отмечается: в Рязанской
области - на 18,9 %, Забайкальском крае - на 18,7 %, Нижегородской области -
на 17,6 %, Чукотском автономном округе - на 15,1 %, Кировской области - на
11,0 %.
Значительный рост показателя смертности от болезней системы
кровообращения отмечен: в Красноярском крае - на 19,9 %, Краснодарском крае
15
- на 8,9 %, Липецкой области - на 7,5 %, Владимирской области - на 4,6 %,
Ленинградской области - на 2,6 %.
Смертность от новообразований в 2016 году составила 204,3 на 100 тыс.
населения (снижение на 0,4 %).
Снижение смертности от новообразований за январь-декабрь 2016 года
зарегистрировано в 49 субъектах Российской Федерации, рост - в 36 субъектах
Российской Федерации.
Наибольшее снижение показателя смертности зарегистрировано:
г. Севастополе - на 13,8 %, Нижегородской области - на 13,6 %, Ненецком
автономном округе - на 9,7 %, Рязанской области - на 8,9 %, Новгородской
области - на 8,6 %, Магаданской области - на 8,0 %.
Наибольший рост показателей смертности населения от новообразований
наблюдается: в Чукотском автономном округе - на 39,6 %, Еврейской автономной
области - на 12,8 %, Красноярском крае - на 10,8 %, Республике Калмыкия и
Мурманской области - на 8,2 %, Республике Крым - на 7,6 %.
Смертность от внешних причин в 2016 году составила 114,2 на 100 тыс.
населения (снижение на 5,9 %).
Снижение смертности от внешних причин за январь-декабрь 2016 года
наблюдается в 72 субъектах Российской Федерации, рост - в 13 субъектах
Российской Федерации.
Наибольшее снижение показателя смертности от внешних причин
отмечается в Республике Алтай - на 31,8 %, Карачаево-Черкесской Республике -
на 20,0 %, Калужской области - на 18,8 %, Тульской и Самарской областях - на
16,8 %, Ненецком автономном округе - на 16,5 %, Калининградской области - на
14,2 %.
Наибольший рост показателя смертности от внешних причин отмечается в
Чукотском автономном округе
- на
26,3 %, Омской области
- на
21,5 %,
Мурманской области - на 8,9 %, Нижегородской области - на 6,9 %, Республике
Северная Осетия-Алания - на 5,3 %.
Смертность от дорожно-транспортных происшествий в
2016 году
составила 10,8 на 100 тыс. населения (снижение на 11,5 %).
Снижение смертности от дорожно-транспортных происшествий за январь-
декабрь 2016 года отмечается в 62 субъектах Российской Федерации, рост - в
23 субъектах Российской Федерации.

16
Наибольшее снижение показателя смертности от дорожно-транспортных
происшествий наблюдается в Ульяновской области - на 45,2 %, Республике
Алтай - на 44,1 %, Костромской области - на 41,1 %, Челябинской области - на
36,4 %, Ивановской области - на 28,9 %.
В Чукотском автономном округе за текущий период случаев смерти от
дорожно-транспортных происшествий не зарегистрировано
(за аналогичный
период 2015 года - 5,9 на 100 тыс. населения).
Значительный рост показателя смертности от ДТП отмечен в Чеченской
Республике - в 2,2 раза, Магаданской области - в 1,8 раза, Омской области - на
41,7 %, г. Севастополе - на 31,3 %, Тюменской области - на 22,2 %.
Самые высокие показатели смертности от дорожно-транспортных
происшествий в январе - декабре 2016 года отмечаются в Республике Тыва - 24,5
на 100 тыс. населения (за аналогичный период 2015 года - 33,2), Республике
Адыгея - 21,3 (за аналогичный период 2015 года - 24,7), Карачаево-Черкесской
Республике
-
21,1
(за аналогичный период
2015 года
-
23,8), Республике
Калмыкия - 20,1 (за аналогичный период 2015 года - 19,2), Новгородской
области - 19,7 (за аналогичный период 2015 года - 20,7), Ленинградской области
- 19,3 (за аналогичный период 2015 года - 25,4).
По предварительным данным Росстата, в 2016 году показатель ожидаемой
продолжительности жизни при рождении достиг
71,9 года. У женщин
продолжительность жизни составила 77,1 года, у мужчин - 66,5 года.
Общая заболеваемость населения
Тенденции в заболеваемости населения
Рост общей заболеваемости с
2015
по
2016
годы в
Российской Федерации составил 1,1 %.
В 2016 году общая заболеваемость по Российской Федерации в целом
составила 161 771,6 на 100 тыс. населения (рис. 3.2.).
17
Рис. 3.2. Динамика заболеваемости населения Российской Федерации
(на 1 000 человек населения) за период 1992-2016 гг.
В 2016 году по сравнению с 2015 годом выросла заболеваемость (табл. 3.1)
по следующим классам: болезни крови, кроветворных органов и отдельные
нарушения, вовлекающие иммунный механизм, болезни эндокринной системы,
расстройства питания, нарушения обмена веществ, врожденные аномалии
(пороки развития), деформации и хромосомные нарушения, новообразования,
болезни органов дыхания, болезни системы кровообращения, некоторые
инфекционные и паразитарные болезни.
Таблица 3.1
Общая заболеваемость населения по классам болезней в Российской Федерации
в 2015 и 2016 годах (на 100 тыс. населения)
Темп
прироста/
Наименование классов болезней МКБ-10
2015 г.
2016 г.
убыли, %
2016 г. к 2015
г.
2
3
4
1
160 056,1
161 771,6
1,1
Всего
Некоторые инфекционные и
4 426,1
4 462,9
0,8
паразитарные болезни
4 519,2
4 727,3
4,6
Новообразования
Болезни крови, кроветворных органов и
1 246,8
1 348,1
8,1
отдельные нарушения, вовлекающие
иммунный механизм
Болезни эндокринной системы,
7 426,0
7 818,6
5,3
расстройства питания и нарушения
обмена веществ
Психические расстройства и
4 498,4
4 339,1
-3,5
расстройства поведения
Темп
прироста/
убыли, %
Наименование классов болезней МКБ-10
2015 г.
2016 г.
2016 г. к 2015
г.
2
3
4
1

18
3 949,3
3 908,5
-1,0
Болезни уха и сосцевидного отростка
23 232,3
23 638,4
1,8
Болезни системы кровообращения
38 612,1
40 090,7
3,8
Болезни органов дыхания
11 702,3
11 741,5
0,3
Болезни органов пищеварения
5 976,0
5 871,4
-1,8
Болезни кожи и подкожной клетчатки
Болезни костно-мышечной системы и
13 270,7
13 119,6
-1,1
соединительной ткани
11 645,8
11 614,2
-0,3
Болезни мочеполовой системы
Врожденные аномалии (пороки
749,1
785,6
4,9
развития), деформации и хромосомные
нарушения
Симптомы, признаки и отклонения,
209,2
119,6
-42,8
выявленные при клинических и
лабораторных исследованиях
Травмы, отравления и некоторые другие
9 084,1
8 930,4
-1,7
последствия воздействия внешних
причин
Снижение заболеваемости наблюдается по следующим классам болезней:
симптомы, признаки и отклонения от нормы, выявленные при клинических и
лабораторных исследованиях, психические расстройства и расстройства
поведения, болезни глаза и его придаточного аппарата, болезни кожи и
подкожной клетчатки, травмы, отравления и некоторые другие последствия
воздействия внешних причин, болезни уха и сосцевидного отростка, болезни
костно-мышечной системы и соединительной ткани.
Практически не изменилась заболеваемость населения болезнями нервной
системы
(+0,1 %), мочеполовой системы
(-0,3 %) и болезнями органов
пищеварения (+0,3 %).
Рост общей заболеваемости в 2016 году по сравнению с 2015 годом в
Российской Федерации составил
1,1 % с варьированием по федеральным
округам от
+4,2 % в Северо-Западном федеральном округе до
-0,3
в Дальневосточном федеральном округе (табл. 3.2).
Таблица 3.2
Общая заболеваемость населения Российской Федерации

19
по федеральным округам
Общее число зарегистрированных
случаев заболевания на 100 тыс.
населения
Федеральные округа
темп
2016 г.
2015 г.
прироста/
убыли (%)
160 056,1
161 771,6
1,1
Российская Федерация
144 389,7
144 996,2
0,4
Центральный
190 047,1
198 076,0
4,2
Северо-Западный
138 788,4
142 687,8
2,8
Южный
124 314,3
127 778,3
2,8
Северо-Кавказский
181 384,8
180 132,3
-0,7
Приволжский
153 217,1
157 478,5
2,8
Уральский
174 535,0
175 205,3
0,4
Сибирский
153 644,0
153 115,2
-0,3
Дальневосточный
Среди классов болезней, занимающих лидирующее место в качестве
причин смерти, отмечен рост заболеваемости новообразованиями (табл. 3.3) во
всех федеральных округах, в большей степени: в Северо-Кавказском
федеральном округе - на 14,9 %, Южном - на 10,8 %, Дальневосточном - на
8,0 %, Центральном
- на
6,2 % и Северо-Западном
- на
5,7 %, при
общероссийском значении +4,6 %.
Заболеваемость населения болезнями системы кровообращения по
Российской Федерации в целом выросла на
1,7 %. Рост заболеваемости
наблюдается во всех федеральных округах, за исключением Центрального, где
отмечено снижение на
0,1
%. Максимальный рост отмечен в Южном
федеральном округе - на 25,6 %, Уральском - на 6,4 % и Северо-Кавказском - на
4,8 %. Незначительный рост отмечен в Сибирском федеральном округе - на
1,3 %, Северо-Западном
- на
1,2 %, Дальневосточном и Приволжском
федеральных округах - на 0,3 %.
Число травм, отравлений и некоторых других последствий воздействия
внешних причин снизилось в целом по Российской Федерации на 1,7 %, в том
числе в большинстве федеральных округов: Северо-Кавказском - на 9,1 %,

20
Южном - на 7,3 %, Сибирском на 7,1 %, Приволжском федеральном округе - на
2,2 %, Дальневосточном - на 0,5 %. В трех федеральных округах наблюдается
рост: Северо-Западном (3,3 %), Уральском (2,4 %) и Центральном (0,5 %).
Наиболее низкий уровень заболеваемости населения болезнями системы
кровообращения отмечается в Республике Тыва -10 010,9 (в 2,4 раза ниже, чем в
целом по Российской Федерации), Кабардино-Балкарской Республике
-
10 338,8 (в 2,3 раза ниже), Республике Дагестан - 11 333,6 (в 2,1 раз ниже) на
100 тыс. населения (табл. 3.4).
Таблица 3.4
Уровни общей заболеваемости болезнями системы кровообращения
всего населения в отдельных субъектах Российской Федерации
(на 100 тыс. населения), 2016 год
Общее число зарегистрированных случаев
Субъекты Российской Федерации
заболевания болезнями системы
кровообращения
Российская Федерация
23 638,4
Регионы с низким уровнем заболеваемости
Республика Тыва
10 010,9
Кабардино-Балкарская Республика
10 338,8
Республика Дагестан
11 333,6
Магаданская область
13 081,4
Чеченская Республика
13 227,6
Регионы с высоким уровнем заболеваемости
Алтайский край
40 414,0
Республика Крым
39 807,4
город Севастополь
36 515,1
Чувашская Республика
35 580,5
Новгородская область
34 412,8
Заболеваемость болезнями системы кровообращения самая высокая в
Алтайском крае (40 414,0 на 100 тыс. населения), что в 1,7 раза выше показателя
по Российской Федерации.
21
Заболеваемость злокачественными новообразованиями
В 2016 году в Российской Федерации впервые в жизни выявлено
599 348 случаев злокачественных новообразований (в том числе 273 585 и
325 763 у мужчин и женщин соответственно).
Показатель
первичной
заболеваемости
злокачественными
новообразованиями в Российской Федерации в 2016 году составил 409,0 на
100 тыс. населения, что на 1,6 % выше уровня 2015 года (402,6).
Наиболее часто встречающимися злокачественными новообразованиями в
России в 2016 году, как и в предшествующие годы, были опухоли кожи (14,2 %
от числа новых случаев рака), молочной железы (11,6 %), трахеи, бронхов,
легкого (10,1 %), ободочной кишки (6,7 %) и желудка (6,2 %).
В структуре заболеваемости мужчин большой удельный вес имеют
опухоли трахеи, бронхов, легкого (17,6 %), предстательной железы (14,0 %),
кожи (11,6 %), желудка (7,8 %), ободочной кишки (6,3 %), прямой кишки (5,3 %),
кроветворной и лимфатической ткани (5,0 %).
Первое место по распространенности в женской популяции принадлежит
злокачественным новообразованиям молочной железы (21,0 %), далее следуют
опухоли кожи (16,4 %), тела матки (7,7 %), ободочной кишки (7,1 %), шейки
матки (5,3 %), желудка (4,8 %), прямой кишки (4,5 %), яичника (4,3 %).
22
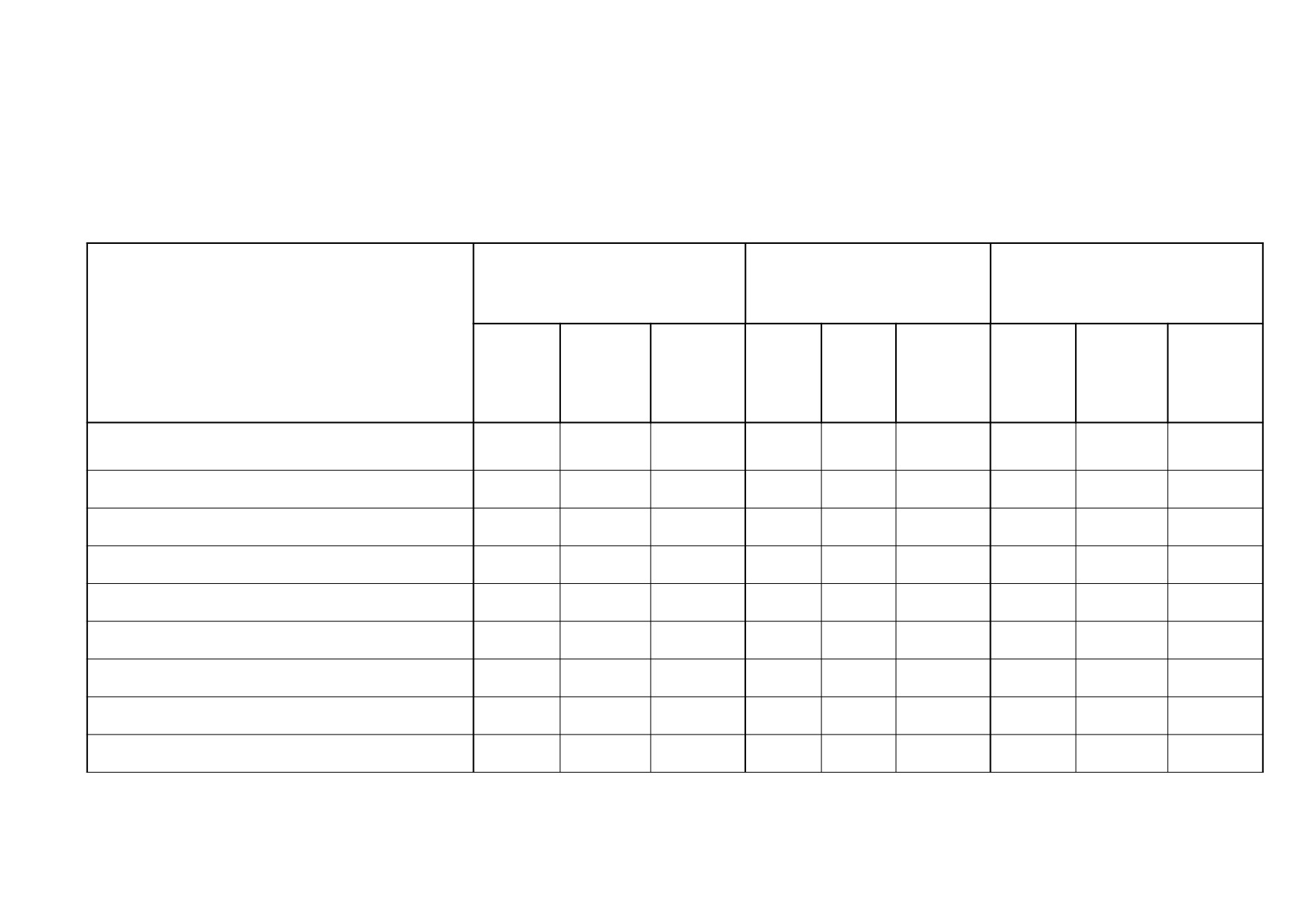
Таблица
3.3
Заболеваемость населения болезнями системы кровообращения, новообразованиями, травмами, отравлениями
и некоторыми другими последствиями воздействия внешних причин по федеральным округам
Травмы, отравления и
Болезни системы
Новообразования
некоторые другие последствия
кровообращения
воздействия внешних причин
Федеральные округа
темп
темп
темп
прироста
прироста
прироста
2015
2016
2015
2016
2015
2016
/ убыли
/ убыли
/ убыли
(%)
(%)
(%)
23 232,3
23 638,4
1,8
4 519,2
4 727,3
4,6
9 084,1
8 930,4
-1,7
Российская Федерация
23 303,3
23 271,0
-0,1
4 334,2
4 603,0
6,2
8 585,5
8 631,6
0,5
Центральный
26 569,0
26 876,0
1,2
5 139,9
5 431,9
5,7
9 812,0
10 134,1
3,9
Северо-Западный
19 623,5
24 647,5
25,6
4 282,6
4 744,3
10,8
7 952,7
7 369,0
-7,3
Южный
13 747,5
14 407,6
4,8
2 504,3
2 877,0
14,9
6 777,8
6 160,1
-9,1
Северо-Кавказский
26 870,8
26 948,0
0,3
5 054,7
5 097,8
0,9
9 850,2
9 631,1
-2,2
Приволжский
17 094,9
18 183,0
6,4
4 405,4
4 478,6
1,7
9 579,6
9 810,8
2,4
Уральский
24 762,3
25 078,2
1,3
4 800,7
4 883,4
1,7
10 026,6
9 318,9
-7,1
Сибирский
18 679,0
18 741,5
0,3
3 805,5
4 111,4
8,0
10 200,0
10 148,1
-0,5
Дальневосточный
Максимальные уровни показателя первичной заболеваемости отмечены
в Орловской (536,6), Сахалинской (516,3), Пензенской (515,2), Псковской
(502,7) областях, г. Санкт-Петербурге
(496,3), Ивановской
(498,7),
Ярославской
(497,8) областях; минимальные
- в республиках Дагестан
(150,9), Ингушетия (179,2), Чеченской Республике (162,9), Ямало-Ненецком
автономном округе (211,6), Республике Тыва (228,4).
Самый высокий уровень заболеваемости злокачественными
новообразованиями среди федеральных округов в
2016 году отмечен в
Северо-Западном (451,9), самый низкий уровень - в Северо-Кавказском -
257,7 на 100 тыс. населения.
Показатель распространенности злокачественных новообразований в
2016 году составил 2 401,2 на 100 тыс. населения, что выше уровня 2006 года
(1 734,1) на 38,5 %.
Увеличение данного показателя обусловлено как ростом
заболеваемости и выявляемости, так и увеличением выживаемости
онкологических больных.
Максимальные значения данного показателя отмечены в Курской
(3 225,5), Калужской
(3 011,5) областях, Республике Мордовия
(3 002,2),
Краснодарском крае
(2 956,6); минимальные
- в республиках Дагестан
(789,3), Тыва (835,5), Ингушетия (991,4), Чеченской Республике (1 073,5),
Чукотском автономном округе (1 198,2).
Доля больных, состоящих на учете в онкологических учреждениях
Российской Федерации 5 лет и более с момента установления диагноза
злокачественного новообразования, составила в 2016 году 53,3 % (2015 год -
52,9 %). Максимальные показатели наблюдаются в Забайкальском крае
(58,9 %), Тверской (58,5 %), Калининградской (58,1 %) областях, республиках
Карелия
(57,6 %) и Кабардино-Балкария
(57,0 %); минимальные
- в г.
Севастополе (27,3 %), Чеченской Республике (30,6 %), Чукотском автономном
округе (43,6 %), Республике Алтай (44,3 %), Магаданской области (45,5 %).
Показатель активного выявления злокачественных новообразований
составил 22,4 % (2015 год - 21,0 %).
Из числа больных, выявленных активно, 77,5 % имели I-II стадию
заболевания (2015 год - 74,0 %). Опухоли визуальных локализаций I-II стадии
заболевания составили 49,8 % (2015 год - 47,7 %) от всех новообразований,
выявленных при профилактических осмотрах. Доля больных с опухолевым
2
процессом I-II стадии, выявленных при профилактических осмотрах, среди
всех больных с указанной стадией составила в 2016 год 29,5 % (в 2015 год -
27,0 %).
Самый низкий удельный вес злокачественных новообразований,
выявленных активно, зафиксирован в Чеченской Республике
(4,9 %),
республиках Адыгея (7,6 %), г. Севастополе (8,2 %:), Еврейской автономной
области
(8,5 %), республиках Северная Осетия
- Алания и Кабардино-
Балкария (8,9 %).
Максимальные показатели активного выявления отмечены в
Тамбовской области
(49,2 %), Чукотском автономном округе
(40,3 %),
Пермском крае (36,1 %), Ханты-Мансийском автономном округе (33,3 %),
Курской
(32,3 %), Московской
(31,4 %), Магаданской
(30,0 %) областях,
Камчатском крае (28,9 %).
В 2016 году доля больных с морфологически подтвержденным
диагнозом злокачественного новообразования составил 91,3 %, в 2015 году -
90,4%.
Высокая доля морфологической верификации диагноза отмечена в
Астраханской (99,9 %), Тамбовской (98,9 %) областях, Республике Мордовия
(98,3 %), Ярославской
(98,2 %), Самарской
(97,3 %), Томской
(97,3 %)
областях; минимальный уровень показателя морфологической верификации
диагноза отмечен в Приморском крае (78,8 %), республиках Бурятия (81,1 %)
и Крым (82,2 %), Ростовской области (84,2 %).
Одним из основных показателей, определяющих прогноз
онкологического заболевания, является степень распространенности
опухолевого процесса на момент диагностики. В
2016 году
28,6 %
злокачественных новообразований были диагностированы в I стадии
заболевания (2015 год - 27,5 %), 26,1 % - во II стадии (2015 год - 26,2 %),
19,1 % - в III стадии (2015 год - 20,1 %). Было выявлено 7 187 случаев рака в
стадии in situ, что соответствует 1,2 (2015 год - 1,4) случаев на 100 впервые
выявленных злокачественных новообразований. Рак шейки матки в стадии in
situ диагностирован в
4 318 случаях
(25,1 случаев на
100 впервые
выявленных злокачественных новообразований шейки матки; 2015 год
-
27,7); молочной железы - 900 и 1,3 соответственно.
3
При среднероссийском показателе 5,7 % высок удельный вес опухолей
не установленной стадии (вместе с нестадируемыми) в Калужской области
(11,8 %), г. Севастополе (11,2 %), республиках Марий Эл (11,1 %), Карачаево-
Черкесии
(10,7 %), Коми
(9,8 %), Ямало-Ненецком автономном округе
(9,6 %), Пермском крае (9,6 %).
В
2016 году в Российской Федерации
20,5 % злокачественных
новообразований диагностированы при наличии отдаленных метастазов
(2015 год - 20,4 %).
Наиболее высокий удельный вес опухолей IV стадии зафиксирован в
Чукотском автономном округе (38,7 %), республиках Саха - Якутия (31,4 %),
Калмыкия (30,1 %), Тульской
(29,3 %), Орловской
(28,4 %) и Кировской
(28,3 %) областях.
Достаточно высокие показатели запущенности отмечены при
диагностике новообразований визуальных локализаций. В поздних стадиях
(III-IV) выявлены 61,3 % опухолей полости рта (2015 год - 60,7 %); 46,9 % -
прямой кишки (2015 год - 46,8 %); 32,9 % - шейки матки (2015 год - 34,6 %);
29,6 % - молочной железы (2015 год - 30,0 %); 23,2 % - щитовидной железы
(2015 год - 23,8 %), показатель запущенности при меланоме кожи составил
18,9 % (2015 год - 21,3 %).
Доля больных, умерших в течение первого года после установления
диагноза из взятых на учет в предыдущем году, составила 23,2 % (2015 год -
23,6 %, в 2006 году - 30,0 %). В течение последних 10 лет наблюдается
снижение данного показателя.
Доля больных, умерших в течение первого года после установления
диагноза, варьировала в регионах от 11,8 % в г. Севастополе, 14,7 % - в
Ростовской области, 15,0 % - в Ямало-Ненецком автономном округе, 15,9 % -
в Московской области до 31,9 % в Республике Саха (Якутия), 31,1 % - в
Республике Тыва, 31,0 % - в Республике Хакасия, 30,7 % - в Республике
Калмыкия, 30,3 % - в Кировской области, 30,0 % - в Орловской области.
В 2016 году впервые взяты под диспансерное наблюдение 3 220 детей в
возрасте 0-14 лет, впервые выявленные опухоли составили 3 235 (в возрасте
0-17 лет взяты под диспансерное наблюдение
3 787 детей, впервые
выявленные опухоли составили 3 803). Доля детей со злокачественными
новообразованиями, выявленными активно, для возрастной группы 0-14 лет
4
составила 5,0 %, для возрастной группы 0-17 лет - 5,2 %.
Доля злокачественных новообразований с морфологически
подтвержденным диагнозом в
2016 году составила
93,4 %
(0-14 лет)
(2015 год - 92,6 %) и 94,0 % (0-17 лет) (2015 год - 93,0 %).
Показатели распределения больных в возрасте 0-14 лет по стадиям
опухолевого процесса составили: I стадия
-
8,6 % (2015 год
-
7,1 %),
II стадия − 14,1 % (2015 год - 14,0 %), III стадия - 9,7 % (2015 год - 9,0 %), IV
стадия
-
9,7 % (2015 год
-
8,6 %)
(для возрастной группы 0-17 лет
-
10,3 (8,0), 15,7 (15,4), 9,7 (9,2), 9,8 (9,1) % соответственно).
Высокий удельный вес больных с не установленной стадией
заболевания, составивший в 2016 году для детей 0-14 лет 58,0 %, обусловлен
тем, что около половины злокачественных новообразований у детей
составляют гемобластозы (0-17 лет - 54,4 %).
Под наблюдением в онкологических учреждениях в
2016 году
находились
19 136 пациентов в возрасте
0-14 лет
(0-17 лет
-
24 207).
Показатель распространенности злокачественных новообразований в детской
популяции до 15 лет в 2016 году составил
76,6 на
100 тыс. детского
населения (0-17 лет - 83,4). Показатель одногодичной летальности - 8,8 % и
8,8 % для детей в возрасте 0-14 и 0-17 лет соответственно (2015 год - 9,3% и
9,4 %).
Заболеваемость наркологическими расстройствами
В 2016 году специализированными учреждениями Минздрава России
зарегистрировано
2 406 702 пациента с психическими и поведенческими
расстройствами, связанными с употреблением психоактивных веществ или
1 642,3 больных на 100 тыс. населения (1,6 % общей численности населения
Российской Федерации). По сравнению с 2015 годом в 2016 году показатель
общей заболеваемости наркологическими расстройствами снизился на 9,3 %.
По сравнению с 2005 годом, когда наркологическими учреждениями
страны было зарегистрировано максимальное число пациентов с
наркологическими расстройствами (2 426,8 на 100 тыс. населения), данный
показатель снизился на 32 %.
Максимальная заболеваемость
(3 936,4 на
100 тыс. населения)
зарегистрирована в Сахалинской области, минимальная (310,1 на 100 тыс.
населения) - в Республике Ингушетия (табл. 3.5). Следует отметить, что

5
последний регион характеризуется крайне низким уровнем развития
наркологической службы.
Таблица 3.5
Субъекты Российской Федерации с максимальными и минимальными
показателями числа пациентов с наркологическими расстройствами,
зарегистрированных наркологическими учреждениями в 2016 году
(на 100 тыс. населения)
Максимальные показатели
Минимальные показатели
Чувашская Республика
2 573,4
Чеченская Республика
704,4
Республика Адыгея
2 678,1
Республика Карелия
1 141,3
Чукотский автономный округ
3 828,0
Республика Дагестан
898,7
Сахалинская область
3 936,4
Томская область
1 122,5
Новгородская область
2 913,5
Свердловская область
1 133,3
Магаданская область
3 248,5
г. Москва
1 002,7
Курганская область
2 795,9
г. Санкт-Петербург
756,2
Камчатский край
3 196,9
Ингушская Республика
310,1
Нижегородская область
2 611,1
Волгоградская область
1 063,3
Брянская область
3 100,3
Краснодарский край
1 015,4
Число лиц с впервые в жизни установленным диагнозом
наркологического расстройства составило 229 611 человек или 156,7 на
100 тыс. населения, что на 17 % меньше аналогичного показателя 2015 года
(276 817 человек или 189,1 на 100 тыс. населения). По отдельным субъектам
Российской Федерации максимальный показатель
(527,2 на
100 тыс.
населения) зарегистрирован в Курганской области, минимальный (32,6 на 100
тыс. населения) - в Республике Ингушетия (табл. 3.6).

6
Таблица 3.6
Субъекты Российской Федерации с максимальными и минимальными
показателями числа лиц с впервые в жизни установленным диагнозом
наркологического расстройства в 2016 году (на 100 тыс. населения)
Максимальные показатели
Минимальные показатели
Курганская область
527,2
Краснодарский край
82,5
Чукотский автономный округ
464,5
Ставропольский край
70,8
Астраханская область
377,7
Республика Ингушетия
32,6
Пензенская область
360,6
г. Санкт-Петербург
51,5
Республика Саха (Якутия)
342,5
г. Москва
83,2
Еврейская автономная область
331,1
Омская область
90,1
Сахалинская область
314,2
Адыгейская Республика
85,3
Республика Северная Осетия
Брянская область
306,4
88,8
(Алания)
Карачаево-Черкесская
Приморский край
291,5
86,1
Республика
Оренбургская область
279,8
Чеченская Республика
64,6
Как и в предыдущие годы, большинство зарегистрированных - это лица
больные алкоголизмом, алкогольными психозами, и лица, употребляющие
алкоголь с вредными последствиями
(78,5 % от общего числа
зарегистрированных пациентов). На пациентов с наркоманией и лиц,
злоупотребляющих наркотиками, приходится 20,6 %, токсикоманией и лиц,
злоупотребляющих ненаркотическими психоактивными веществами, - 0,9 %.
Число больных алкоголизмом и алкогольными психозами,
зарегистрированных наркологической службой в
2016 году, составило
1 589 525 человек или 1 084,7 на 100 тыс. населения, что составляет около
1,1 % общей численности населения. Кроме того, наркологической службой
страны зарегистрировано
298 833 пациента, употребляющих алкоголь с
вредными последствиями (пагубное употребление), или 203,9 на 100 тыс.
населения. Всего в 2016 году за наркологической помощью обратились
1 888 358 пациентов с алкогольными расстройствами или 1 288,6 на 100 тыс.
населения (1,3 % от численности населения страны).
7
По сравнению с 2015 годом в 2016 году все показатели обращаемости
по поводу алкогольных расстройств снизились: общая заболеваемость
алкогольными психозами - на 10,8 %, алкоголизмом (включая алкогольные
психозы)
- на
7,6 %, показатель обращаемости по поводу пагубного
употребления алкоголя - на 17,3 %.
В 2016 году впервые в жизни обратились за наркологической помощью
95 149 больных алкоголизмом, включая алкогольные психозы (в 2015 году -
103 638 человек). Еще
70 442
(в
2015 году
-
88 407) пациентов
зарегистрированы наркологическими учреждениями с диагнозом «пагубное
(с вредными последствиями) употребление алкоголя». Всего впервые в жизни
обратились за наркологической помощью по поводу алкогольных расстройств
165 591 пациент или 188,0 на 100 тыс. населения (в 2015 году - 192 045 или
222,7 соответственно).
Показатель первичной заболеваемости алкоголизмом в
2016 году
составил 64,9 на 100 тыс. населения. По сравнению с уровнем 2015 года
снижение на 8 % (в 2015 год - 70,8).
Число больных алкогольными психозами с впервые в жизни
установленным диагнозом уменьшилось с
29 998 до
25 498 человек.
Первичная
заболеваемость
алкогольными
психозами
в
Российской Федерации снизилась с 20,5 больных в 2015 году до 17,4 на
100 тыс. населения в 2016 году, или на 15 %. В последние 10 лет наметилась
выраженная тенденция к снижению этого показателя: по сравнению с
уровнем 2004 года (53,9) он снизился в 3 раза.
Снижение обращаемости по поводу алкогольных расстройств (включая
алкогольные психозы) в последние годы может быть связано, как с
проводимой активной политикой государства в сфере потребления алкоголя,
так и с изменением порядка диспансерного наблюдения пациентов
наркологического профиля1
(далее
- порядок). Новый порядок
предусматривает необходимость наличия согласия со стороны пациента на
оказание наркологической помощи и диспансерного наблюдения.
В
2016 году амбулаторными наркологическими учреждениями
(подразделениями) страны зарегистрировано 292 407 больных наркоманией
1 Приказ Минздрава России от 30.12.2015 г. № 1034н «Об утверждении порядка оказания медицинской
помощи по профилю «психиатрия-наркология» и порядка диспансерного наблюдения за лицами с
психическими расстройствами и (или) расстройствами поведения, связанными с употреблением
психоактивных веществ», зарегистрирован Минюстом России 22.03.2016 № 41495
8
(в 2015 году - 311 785), или 199,5 на 100 тыс. населения (в 2015 году - 213,0).
По сравнению с 2015 годом этот показатель снизился на 6 %. Кроме того,
203 575 человек в 2016 году были зарегистрированы с диагнозом «пагубное
(с вредными последствиями) употребление наркотиков». В расчете на
100 тыс. населения этот показатель составил 138,9 (в 2015 году - 159,0), по
сравнению с уровнем 2015 года этот показатель уменьшился на 12,6 %.
Общее число зарегистрированных потребителей наркотиков (включая
больных наркоманией и лиц с пагубным употреблением наркотиков) в
2016 году составило 495 982 человека, или 338,5 на 100 тыс. населения, что
на 9 % ниже уровня 2015 года (371,9).
Среди зарегистрированных больных наркоманией в 2016 году, как и в
предыдущие годы, большинство составили больные с опийной зависимостью
(69,6 %), второе ранговое место заняла группа пациентов, включающая
больных полинаркоманией и зависимых от других наркотиков, - 15,8 %,
больные с зависимостью от каннабиса заняли третье ранговое место - 9,6 %.
На четвертом месте
- группа пациентов с зависимостью от
психостимуляторов (амфетамины, кокаин и т.п.) - 4,9 %.
В
2016 году динамика показателей общей заболеваемости
наркоманиями имела различные тенденции: заболеваемость опийной
наркоманией уменьшилась на 12 %; каннабиноидной наркоманией осталась
на уровне
2015 года; наблюдался значительный рост показателя общей
заболеваемости зависимостью от других наркотиков и полинаркоманией - на
14,5 % и зависимостью от психостимуляторов - на 13,7 % (табл. 3.7).
Таблица 3.7
Показатели общей заболеваемости наркологическими расстройствами
в Российской Федерации (на 100 тыс. населения), 2013-2016 годы
Категория
2013 г.
2014 г.
2015 г.
2016 г.

9
Психические и поведенческие расстройства,
вызванные употреблением психоактивных
1 966,6
1 891,1
1 811,1
1 642,3
веществ - всего
Синдром зависимости от алкоголя, включая
1 290,95
1 237,4
1 174,2
1 084,7
алкогольные психозы
Алкогольные психозы
52,8
49,4
45,5
40,6
Пагубное употребление алкоголя
284,8
260,1
246,7
203,9
Алкогольные расстройства - всего
1 575,8
1 497,6
1 420,9
1 288,6
Синдром зависимости от наркотиков
226,9
220,0
212,96
199,5
(наркомания), в том числе от:
опиоидов
186,97
172,4
157,5
138,95
каннабиноидов
16,6
17,7
19,3
19,2
кокаина
0,06
0,04
0,04
0,05
психостимуляторов
4,5
6,6
8,7
9,8
других наркотиков и их сочетаний
18,8
23,2
27,5
31,5
Пагубное употребление наркотиков
144,4
154,1
158,99
138,9
Психические и поведенческие расстройства,
371,3
374,1
371,95
338, 5
вызванные употреблением наркотиков - всего
Синдром зависимости от ненаркотических
7,67
7,23
6,69
5,9
психоактивных веществ (токсикомания)
Пагубное употребление ненаркотических
11,8
12,2
11,5
9,4
психоактивных веществ
Психические и поведенческие расстройства,
вызванные употреблением ненаркотических
19,5
19,4
18,2
15,3
психоактивных веществ - всего
Из числа потребителей наркотиков -
употребляют наркотики инъекционным
240,4
214,5
203,6
179,4
способом
Из общего числа потребителей наркотиков в 2016 году - 262 924 (в
2015 году
-
298 155) человека употребляли наркотики инъекционным
способом (потребители инъекционных наркотиков - ПИН), или 179,4 на
100 тыс. населения (в 2015 году - 203,6). При этом показатель учтенной
распространенности (обращаемости) этого контингента снизился на 12 %.
10
Категория пациентов, употребляющих наркотики инъекционным
способом, является группой риска распространения ВИЧ-инфекции и других
парентеральных инфекций. Несмотря на неуклонное снижение обращаемости
потребителей инъекционных наркотиков в наркологические учреждения,
уровень ВИЧ-инфекции среди зарегистрированных потребителей
инъекционных наркотиков растет: если в 2009 году этот показатель составлял
13,2 %, то в 2014 году - 19,9 %, в 2015 году - 21,2 %, в 2016 году - 24,3 %.
Это связано как с постарением контингента потребителей инъекционных
наркотиков, в течение ряда лет находящихся под наблюдением
наркологических учреждений, так и с их поздним обращением за
наркологической помощью.
Из общего числа зарегистрированных лиц, употребляющих наркотики
инъекционным способом, в 2016 году инфицированы ВИЧ 63 900 человек (в
2015 году - 63 121 человек).
В 2016 году впервые в жизни обратились за медицинской помощью по
поводу наркомании 16 333 человека (в 2015 году - 20 641). При этом в
структуре первичных больных наркоманией в последние годы произошли
значительные изменения: с
2012 по
2016 гг. доля больных опийной
наркоманией снизилась с
76 до
38 %, с зависимостью от каннабиса
-
возросла с 9,7 до 17,7 %, от психостимуляторов - возросла с 2,8 до 15,8 %,
других наркотиков и полинаркомании - с 11,6 до 28,7 %.
Показатель первичной заболеваемости наркоманией в 2016 году по
сравнению в 2015 годом снизился на 21 % и составил 11,1 на 100 тыс.
населения
(в
2015 году
-
14,1). Снижение первичной заболеваемости
наркоманией в
2016 году было обусловлено в основном снижением
показателей первичной обращаемости по поводу опийной наркомании (на
30,8 %). Наряду с этим в 2016 году по сравнению с 2015 годом уменьшились
показатели первичной заболеваемости каннабиноидной наркоманией
(соответственно 2,4 до 2,0), зависимостью от других наркотиков и сочетаний
наркотиков различных химических групп (полинаркоманией) - с 3,6 до 3,2, а
также психостимуляторов - с 2,0 до 1,8.
Следует отметить, что показатель первичной обращаемости
потребителей инъекционных наркотиков в
2016 году также уменьшился
(поскольку большая часть пациентов этой группы относятся к потребителям
11
опиоидов) - на 27 %. Динамика этого показателя в Российской Федерации
свидетельствует о его неуклонном снижении на протяжении последних пяти
лет: с 21,6 в 2012 году до 11,6 на 100 тыс. населения в 2016 году или в
1,8 раза.
Наряду со снижением первичной заболеваемости наркоманией
наблюдается и снижение обращаемости по поводу пагубного употребления
наркотиков: показатель за 2016 год уменьшился на 26 % . В целом показатель
первичной обращаемости за наркологической помощью пациентов с
психическими и поведенческими расстройствами, связанными с
употребление наркотиков (включая пациентов с синдромом зависимости и
пагубным употреблением наркотиков) за 2016 год сократился на
25 %
(табл. 3.8).
Таким образом, несмотря на снижение показателей первичной
заболеваемости в 2016 году, как и в предыдущие годы, наиболее часто за
наркологической помощью обращались пациенты с опийной зависимостью.
Число больных токсикоманией, зарегистрированных наркологической
службой в
2016 году, составило
8 615 человек
(в
2015 году
-
9 796).
Показатель общей заболеваемости токсикоманией в Российской Федерации в
2016 году по сравнению с уровнем 2015 года снизился на 12 % и составил
5,9 на 100 тыс. населения (в 2015 году - 6,7).
Кроме того, по поводу пагубного употребления ненаркотических
психоактивных веществ в амбулаторную наркологическую службу
обратились 13 747 (в 2015 году - 16 880) человек или 9,4 на 100 тыс.
населения. Уровень обращаемости по поводу пагубного употребления по
сравнению с 2015 годом (11,5) снизился на 19 %. Суммарный показатель
обращаемости лиц, употребляющих ненаркотические психоактивные
вещества, в 2016 году составил 15,3 на 100 тыс. населения.
Таблица 3.8
Показатели первичной заболеваемости наркологическими расстройствами
в Российской Федерации (на 100 тыс. населения) 2013-2016 годы
Категория
2013 г.
2014 г.
2015 г.
2016 г.
Психические и поведенческие расстройства,
204,48
196,73
189,07
156,68

12
вызванные употреблением психоактивных веществ -
всего
Синдром зависимости от алкоголя, включая
78,28
74,62
70,79
64,93
алкогольные психозы
Алкогольные психозы
23,36
21,92
20,49
17,40
Пагубное употребление алкоголя
73,67
64,40
60,38
48,07
Алкогольные расстройства - всего
151,95
139,02
131,17
113,00
Синдром зависимости от наркотиков (наркомания),
12,63
14,48
14,10
11,15
в том числе от:
опиоидов
7,75
7,21
6,07
4,20
каннабиноидов
1,58
2,27
2,44
1,98
кокаина
0,01
0,01
0,00*
0,01
психостимуляторов
1,09
1,72
1,97
1,76
других наркотиков и их сочетаний
2,21
3,27
3,62
3,20
Пагубное употребление наркотиков
35,94
39,26
40,61
30,10
Психические и поведенческие расстройства,
48,58
53,74
54,71
41,24
вызванные употреблением наркотиков - всего
Синдром зависимости от ненаркотических
0,54
0,51
0,42
0,34
психоактивных веществ (токсикомания)
Пагубное употребление ненаркотических
3,42
3,45
2,78
2,11
психоактивных веществ
Психические и поведенческие расстройства,
вызванные употреблением ненаркотических
3,96
3,97
3,19
2,44
психоактивных веществ - всего
Из числа потребителей наркотиков - употребляют
18,75
17,24
15,82
11,55
наркотики инъекционным способом
*Показатель в расчете на 100 тыс. населения составил менее 0,01
Впервые в жизни обратились за наркологической помощью в 2016 году
497
(в
2015 году
-
608) больных токсикоманией. Уровень первичной
заболеваемости токсикоманией в
2016 году составил
0,3 на
100 тыс.
населения (в 2015 году - 0,4).
В 2016 году в стране функционировало 3 реабилитационных центра -
самостоятельных учреждения, в которых, по состоянию на
1 января
13
2016 года, было развернуто
195 коек круглосуточного пребывания для
медицинской реабилитации пациентов наркологического профиля.
Наряду с этим в 2016 году в регионах страны на базе наркологических
и психиатрических учреждений функционировало
17 реабилитационных
отделений, имеющих статус реабилитационных центров (в 2015 году - 15),
118 стационарных отделений медицинской реабилитации, не имеющих
статуса реабилитационного центра (в 2015 году - 109). Суммарный коечный
фонд реабилитационных учреждений (подразделений) в 2016 году составил
3 168 коек, или на 5,9 % больше, чем в 2015 году (2 992 койки).
Кроме того, в реабилитационных, наркологических и психиатрических
учреждениях, оказывающих медицинскую помощь по профилю «психиатрия-
наркология», развернуто
70 амбулаторных отделений медицинской
реабилитации (в 2015 году - 71).
Дополнительным ресурсом для оказания реабилитационной помощи
наркологическим больным является использование для проведения
реабилитационных мероприятий коечного фонда дневных стационаров (в
2015 году - 518, в 2016 году - 578 коек дневного пребывания).
Таким образом, структурные изменения в наркологической службе в
2016 году свидетельствуют о развитии реабилитационного направления в
деятельности наркологических учреждений. Следует отметить, что модель
реабилитации, сложившаяся в специализированных наркологических
организациях и включающая набор реабилитационных услуг пациентам
наркологического профиля в рамках стационарного, амбулаторного и
полустационарного режима, в большей степени соответствует потребностям
пациентов, в отличие от самостоятельных реабилитационных центров, в
которых преобладает стационарная модель реабилитации без амбулаторного
компонента.
Число пациентов, включенных в стационарные реабилитационные
программы, в 2016 году составило 29 381 человек, что составляет 5,2 % от
числа проходивших стационарное лечение. Успешно закончили
стационарный этап реабилитации 81,5 % больных. Средняя длительность
стационарной реабилитации для пациентов, успешно ее закончивших,
составила 42 койко-дня. После прохождения стационарной реабилитации
было направлено для прохождения амбулаторного этапа 14 949 человек, или
14
62,5 % от числа успешно завершивших стационарный этап реабилитации.
Однако следует отметить, что 37,5 % пациентов по окончании стационарных
реабилитационных программ остаются вне амбулаторных реабилитационных
программ.
В амбулаторные реабилитационные программы в 2016 году включено
89 297 пациентов наркологического профиля, что составляет 3,7 % от числа
обратившихся за амбулаторной наркологической помощью. После окончания
стационарного этапа реабилитации обратилось за амбулаторной
реабилитационной помощью 9 603 пациента (40 % от числа направленных из
стационара пациентов).
Из числа пациентов с зависимостью от психоактивных веществ,
включенных в амбулаторные реабилитационные программы, успешно
завершили амбулаторную реабилитацию 48 898 больных, или 55 % от числа
проходивших амбулаторную реабилитацию.
Основные показатели, характеризующие качество оказания
наркологической помощи - это ремиссии и прекращение диспансерного
наблюдения в связи с выздоровлением (стойким улучшением), повторность
госпитализаций.
Показатели ремиссии во всех группах в 2016 году свидетельствуют об
увеличении числа больных, находящихся в ремиссии. Это относится почти ко
всем выделяемым группам заболеваний: число больных алкоголизмом,
находящихся в ремиссии от 1 года до 2 лет на 100 больных среднегодового
контингента, в 2015 году составило 12,8, в 2016 году - 12,9; наркоманией -
соответственно 10,6 и 10,8, токсикоманией - соответственно 12,0 и 12,4.
Показатели, характеризующие долгосрочную ремиссию (продолжительность
ремиссии
2 года и более), возросли у больных алкоголизмом
-
соответственно с 10,1 до 10,4, при этом несколько уменьшились у больных
наркоманией (с 11,2 до 11,1) и токсикоманией (с 13,4 до 12,1).
Таким образом, в 2016 году в ремиссии 1 год и более находился каждый
четвертый больной алкоголизмом и токсикоманией и каждый пятый больной
наркоманией.
Показатели прекращения диспансерного наблюдения в связи с
выздоровлением (длительным воздержанием) в 2016 году возросли во всех
группах больных: у больных алкоголизмом
- с
3,6 на
100 больных
15
среднегодового контингента в 2015 году до 3,8 в 2016 году; у больных
наркоманией
- с
3,0 до
5,4; у больных токсикоманией
- с
4,5 до
5,0 соответственно.
Показатели повторности госпитализации пациентов наркологического
профиля различаются в зависимости от диагноза: наиболее высокий уровень
повторности отмечается у больных алкоголизмом, наркоманией,
токсикоманией. Значительно ниже этот показатель у пациентов с психозами и
пагубным употреблением психоактивных веществ.
В 2016 году отмечался рост повторности госпитализации больных
алкогольными психозами
(с
16,6 в
2015 году до
17,2 % в
2016 году),
психозами, вызванными употреблением наркотиков
(соответственно с
15,9 до 17,0 %), психозами, вызванными употреблением иных психоактивных
веществ (с 12,1 до 13,1 %), наркоманией (с 28,5 до 30,2 %), токсикоманией (с
21,9 до 24,1 %).
Увеличение повторности госпитализации пациентов наркологического
профиля в профильные стационары в 2016 году связано с преимущественным
оказанием наркологической помощи социально-адаптированными пациентам
в коммерческих клиниках и у частных врачей-наркологов, что ведет к
сокращению обращаемости за наркологической помощью в государственные
учреждения данной категории пациентов. Следствием этого является
накопление под диспансерным наблюдением пациентов с тяжелыми,
малокурабельными формами течения алкоголизма и наркомании, что влечет
за собой повышенную потребность в госпитализациях в наркологический
стационар и увеличению частоты повторных поступлений данной категории
пациентов.
В 2016 году в наркологической службе продолжилось уменьшение
числа наркологических диспансеров, наркологических коек, снижение
обеспеченности населения врачами психиатрами-наркологами.
При высоком уровне коэффициента совместительства (1,6) у врачей -
психиатров-наркологов наблюдается дальнейшее уменьшение числа этих
специалистов.
Число специалистов реабилитационного звена
(психологов,
специалистов по социальной работе, социальных работников)
-
стабилизировалось на низком уровне. Отмечается крайне низкая
16
обеспеченность врачами-психотерапевтами, медицинскими психологами,
специалистами по социальной работе, социальными работниками. Наряду с
этим в последние годы наблюдается развитие реабилитационного потенциала
наркологической службы, выражающееся в увеличении реабилитационных
структурных подразделений и числа пациентов, включенных в
реабилитационные программы.
В последние годы наметилась тенденция изменения структуры
пациентов, обращающихся за наркологической помощью: снижение числа
зарегистрированных и впервые обратившихся больных алкогольными
психозами, алкоголизмом, опийной наркоманией и рост показателей
обращаемости
каннабиноидной
наркоманией,
зависимостью
от
психостимуляторов и иных наркотиков.
Показатели ремиссии и выздоровления (стойкого улучшения), в целом,
имели в 2016 году позитивные тенденции.
Выявленные изменения структуры общей и первичной заболеваемости
психическими и поведенческими расстройствами, вызванные употреблением
наркотиков, могут свидетельствовать об изменениях в структуре
потребляемых наркотиков и иных психоактивных веществ.
Заболеваемость туберкулезом
В 2016 году по сравнению с 2015 годом показатель заболеваемости
туберкулезом составил 53,3 на 100 тыс. населения и снизился на 7,6 %
(2015 год - 57,7 на 100 тыс. населения), а с 2008 года, когда отмечался
максимальный показатель заболеваемости
(85,1 на
100 тыс. населения),
снижение составило 37,4 %.
Показатели заболеваемости туберкулезом в 2016 году колеблются по
федеральным округам Российской Федерации от 33,8 (Северо-Кавказский
федеральный округ) и
34,2
(Центральный федеральный округ) до
91,4 (Сибирский федеральный округ) и 94,6 (Дальневосточный федеральный
округ); от 21,5 (Белгородская область) и 20,5 (Ненецкий автономный округ)
до 171,5 (Чукотский автономный округ) и 177,7 (Республика Тыва).
Болеют туберкулезом преимущественно лица в возрасте 18-44 года
(61,9 %). Максимальные показатели заболеваемости туберкулезом приходятся
на возраст 25-34 года среди женщин и 35-44 года среди мужчин. Мужчины
17
составили
67,8 % впервые заболевших туберкулезом
(2014 - 2015 гг.
-
68,2 %).
Доля лиц, находящихся в учреждениях ФСИН России, в структуре
впервые заболевших туберкулезом сократилась с 8,6 % в 2015 году до 8,5 % в
2016 году. Среди мужчин доля ФСИН составила в 2016 году 11,7 %; среди
женщин - 1,7 %. Доля иностранных граждан сократилась с 3,8 до 3,6 %.
Доля лиц без определенного места жительства в 2015-2016 гг. составили
2,3 %. Доля постоянного населения выросла с 85,4 до 85,6 %. Доля сельских
жителей выросла с 28,5 до 28,8 %.
Среди впервые зарегистрированных пациентов с туберкулезом
(2016 год) высокая доля иностранных граждан в городах Москва (29,5 %) и
Санкт-Петербург (13,0 %), Калужской (16,2 %), Липецкой (17,2 %), Рязанской
(14,4 %), Тульской (12,2 %) областях, Камчатском крае (10,6 %), Ненецком
автономном округе (22,2 %). Доля лиц без определенного места жительства
наиболее высокая в Волгоградской
(5,9 %), Воронежской
(5,7 %),
Новгородской
(8,5 %), Омской
(5,2 %), Ростовской
(8,3 %) областях,
Республике Карелия (5,8 %), Хабаровском крае (5,0 %). Доля заключенных и
подследственных высокая в Архангельской (12,8 %), Владимирской (13,3 %),
Кировской
(18,2 %), Магаданской
(13,4 %), Нижегородской
(12,5 %),
Псковской
(12, %), Рязанской
(14,7 %), Самарской
(13,3 %) областях;
Республике Мордовия (19,1 %); Хабаровском крае (12,2 %).
Показатель заболеваемости туберкулезом постоянного населения
снизился на 7,5 % (с 49,3 до 45,6 на 100 тыс. населения), находящихся под
диспансерным наблюдением - на 7,2 % (с 47,0 до 43,6 на 100 тыс. населения).
Среди постоянных жителей, находящихся под диспансерным
наблюдением, 19,3 % пациентов имели ВИЧ-инфекцию (2015 год - 17,3 %).
Ежегодно растет показатель заболеваемости туберкулезом при сочетании с
ВИЧ-инфекцией среди постоянного населения Российской Федерации:
2009 год - 4,4; 2015 год - 8,2; 2016 год - 8,5 на 100 тыс. населения.
Практически все впервые выявленные пациенты с туберкулезом
(2015 год - 95,4 %; 2016 год - 96,0 %) и большая часть пациентов (2015 год -
84,3 %; 2016 год - 85,3 %), которые наблюдались в противотуберкулезной
службе с активным туберкулезом на окончание года, были обследованы на
антитела к ВИЧ.
18
Показатель рецидивов туберкулеза
(повторная заболеваемость)
снизился в 2016 году по сравнению с 2015 годом на 3,1 % (с 9,8 до 9,5 на
100 тыс. населения). Среди вставших на учет пациентов преобладают
поздние рецидивы
(2016 год
-
66,7 %;
2015 год
-
65,6 %), которые в
большинстве случаев являются новым заболеванием, не связанным с
первичным туберкулезным процессом.
В
2016 году по сравнению с
2015 годом показатель общей
распространенности туберкулеза (на окончание года) снизился на 6,0 % (с
129,1 до 121,5 на 100 тыс. населения).
Показатели распространенности туберкулезом в 2016 году колеблются
по федеральным округам Российской Федерации от
60,4
(Центральный
федеральный округ) до 250,6 (Дальневосточный федеральный округ); от
27,0
(Архангельская область) и
13,7
(Ненецкий автономный округ) до
547,5 (Республика Тыва).
Среди больных туберкулезом, находящихся под диспансерным
наблюдением на конец 2016 года, 17,2 % больных имели ВИЧ-инфекцию
(2015 год
- 15,2 %). Распространенность сочетания туберкулеза и ВИЧ-
инфекции ежегодно растет: 2009 г. - 10,2; 2015 г. - 19,7; 2016 г. - 20,9 на
100 тыс. населения.
Среди находящихся под диспансерным наблюдением больных с
сочетанием туберкулеза и ВИЧ-инфекции больше всего больных
зарегистрировано в следующих субъектах Российской Федерации:
Волгоградская (984), Иркутская (2 215), Кемеровская (1 909), Ленинградская
(523), Московская
(1 032), Новосибирская
(1 403), Омская
(513),
Оренбургская
(968), Ростовская
(499), Самарская
(1 625), Свердловская
(3 117), Тюменская
(740) и Челябинская
(1 042) области; республики
Башкортостан (631) и Крым (546); Ханты-Мансийский автономный округ
(709); Алтайский
(1 332), Красноярский
(1 118), Пермский
(1 067) и
Приморский (519) края; города Москва (635) и Санкт-Петербург (917). В
указанных субъектах Российской Федерации находится под наблюдением
24 044 пациента с сочетанной патологией
-
78,4 % от всех пациентов,
зарегистрированных в Российской Федерации (30 662).
Распространенность наиболее тяжелой и эпидемиологически опасной
формы - фиброзно-кавернозного туберкулеза легких - снизилась в 2016 году
19
по сравнению с 2015 годом на 8,7 % с 12,6 до 11,5 на 100 тыс. населения, а с
2005 года (24,8 на 100 тыс. населения) - в 2,2 раза.
Показатель заболеваемости туберкулезом детей в возрасте 0-14 лет
уменьшился на 7,3 % (2016 год - 11,5; 2015 год - 12,4 на 100 тыс. детей
соответствующего возраста), а с 2012 года, когда отмечался максимальный
показатель (16,4 на 100 тыс. детей соответствующего возраста) - на 29,9 %.
Среди детей 0-14 лет преобладают лица в возрасте 7-14 лет (45,0 %) и
3-6 лет (40,3 %). Дети раннего возраста (0-2 года) составили 14,7 %.
Показатель заболеваемости туберкулезом детей в возрасте 15-17 лет
также уменьшился в 2016 году по сравнению с 2015 годом на 10,8 %
(с 26,8 до 23,9 на 100 тыс. детей).
Снижение показателя общей заболеваемости туберкулезом происходит
на фоне улучшения организации профилактических осмотров на туберкулез и
снижения доли запущенных форм туберкулеза среди впервые выявленных
пациентов:
охват профилактическими осмотрами на туберкулез в
2016 году
составляет: всего населения всеми методами - 69,3 % (2015 год - 68,1 %);
детей в возрасте 0-14 лет иммунодиагностикой - 85,0 % (2015 год - 82,8 %);
подростков и взрослых флюорографией органов грудной клетки - 63,1 %
(2015 год - 62,5 %). Не учтены лица, осмотренные с профилактической
целью в медицинских организациях, не относящихся к системе Минздрава
России (ведомства, частная медицина);
в 2016 году доля посмертной диагностики туберкулеза составляет с
1,7 %
(2015 год
-
1,7 %), одногодичная летальность вставших на учет
больных
-
2,4 %
(2015 год
-
2,7 %). Уменьшилась доля пациентов,
выявленных с распадом легочной ткани при туберкулезе легких, - до 42,8 %
(2005 год - 51,6 %; 2015 год - 43,4 %);
доля фиброзно-кавернозного туберкулеза составила
0,9 % по
отношению ко всем впервые выявленным пациентам с туберкулезом
(2015 год - 1,0 %) и 1,0 % среди пациентов с туберкулезом легких из числа
постоянного населения Российской Федерации (2015 год - 1,1 %).
За последние годы существенно обновился парк флюорографических
установок.
Профилактические
флюорографические
исследования
выполняются преимущественно на цифровых установках (2005 год - 17,4 %;
20
2015 год
-
87,2 %;
2016 год
-
89,0 %). Нагрузка на
1 действующий
флюорограф растет:
2005 год
-
9 985 исследований,
2015 год
-
13 144 исследования, 2016 год - 13 246 исследований. Качество медицинских
осмотров улучшилось.
Показатель
бациллярности
пациентов
с
туберкулезом
(распространенность туберкулеза с бактериовыделением на окончание года)
снизился в 2016 году по сравнению с 2015 годом на 6,1 % (с 54,0 до 50,7 на
100 тыс. населения), а с 2005 года (86,4 на 100 тыс. населения) - на 41,3 %.
Существенно уменьшилось число бациллярных очагов: 2005 год - 123 319;
2015 год - 79 192; 2016 год - 74 498.
Показатели бациллярности пациентов с туберкулезом в
2016 году
колеблются от
25,0
(Центральный федеральный округ) до
251,1
(Дальневосточный федеральный округ); от
10,2
(г. Москва) до
295,4 (Республика Тыва).
В 2016 году продолжался рост распространенности множественной
лекарственной
устойчивостью
микобактерий
туберкулеза
к
противотуберкулезным препаратам среди контингентов, состоящих на учете
на окончание года: 25,8 на 100 тыс. населения (в 2015 год - 25,5 на 100 тыс.
населения). Продолжается рост доли пациентов с множественной
лекарственной
устойчивостью
микобактерий
туберкулеза
к
противотуберкулезным препаратам среди больных туберкулезом органов
дыхания, выделяющих микобактерии туберкулеза, с 47,5 % до 51,2 %.
В 2016 году продолжается рост заболеваемости туберкулезом с
множественной лекарственной устойчивостью микобактерий туберкулеза к
противотуберкулезным препаратам среди вставших на диспансерный учет
пациентов: 4,0 на 100 тыс. населения в 2009 году; 5,2 на 100 тыс. населения в
2015 году и 5,6 на 100 тыс. населения в 2016 году. Продолжается рост доли
пациентов с множественной лекарственной устойчивостью микобактерий
туберкулеза к противотуберкулезным препаратам среди пациентов с
туберкулезом органов дыхания, выделяющих микобактерии туберкулеза:
соответственно 13,0 %; 23,0 % и 25,7 %.
Показатель инвалидности по причине туберкулеза на окончание
2016 года по сравнению с 2015 годом снизился на 5,8% (с 32,8 до 30,9 на
100 тыс. населения); а с 2006 года, когда отмечался максимальный показатель
21
(68,2 на
100 тыс. населения),
- снижение инвалидности по туберкулезу
составило 54,7% или в 2,2 раза.
Показатели инвалидности по причине туберкулеза в
2016 году
колеблются от
15,9
(Центральный федеральный округ) до
51,5 (Дальневосточный федеральный округ); от 1,9 (Белгородская область) до
155,7 на 100 тыс. населения (Республика Тыва).
В 2016 году к 12 месяцам лечения впервые выявленных пациентов с
туберкулезом органов дыхания полости распада закрылись в 62,8 % случаев
(2009 год - 56,0 %; 2015 год - 61,8 %), абациллировано к 12 месяцам лечения
70,2 % пациентов (2009 год - 65,4 %; 2015 год - 69,7 %). Результаты лечения
больных с рецидивами улучшаются, но меньшими темпами, чем при
первичном туберкулезном процессе: к 12 месяцам лечения полости распада
закрылись в 2016 году в 42,5 % случаев (2009 год - 35,7 %; 2015 год -
41,0 %), абациллировано 49,5 % пациентов (2009 год - 43,5 %; 2015 год -
47,4 %).
Недостаточно быстро растут показатели клинического излечения
туберкулеза (2005 год - 28,5 %; 2015 год - 35,7 %; 2016 год - 35,6 %).
Существенно выросли показатели абациллирования среди контингентов
пациентов, выделявших микобактерии туберкулеза:
2005 год
-
30,8 %;
2015 год - 46,6 %; 2016 год - 48,4 %.
Число детей в возрасте 0-17 лет, взятых на учет с поствакцинальными
осложнениями по всем группам, существенно сократилось: 2005 год -
983 ребенка, 2015 год - 158, 2016 год - 155. За 2005-2016 годы число
поствакцинальных осложнений сократилось в 6 раз.
Таким образом, в России наступила стабилизация эпидемической
ситуации по туберкулезу с наклонностью к ее улучшению. В перспективе на
эпидемиологический процесс будет отрицательно влиять развивающаяся
эпидемия ВИЧ-инфекции с ростом числа и доли пациентов с поздними
стадиями ВИЧ-инфекции, а также рост доли пациентов с множественной
лекарственной
устойчивостью
микобактерий
туберкулеза
к
противотуберкулезным препаратам.
Наихудшая эпидемическая ситуация по туберкулезу сохраняется в
Дальневосточном, Сибирском и Уральском федеральных округах.
22
Среди постоянного населения наиболее тяжелая эпидемическая
ситуация по туберкулезу сложилась в:
Центральном федеральном округе - Брянская область (33 ранговое
место), Курская область
(41 ранговое место), Смоленская область
(51 ранговое место), Тверская область (55 ранговое место), Тульская область
(39 ранговое место);
Северо-Западном федеральном округе
- Ленинградская область
(48 ранговое место), Псковская область (48 ранговое место), Республика
Коми (40 ранговое место);
Южном федеральном округе - Республика Калмыкия (71 ранговое
место), Астраханская область (74 ранговое место), Волгоградская область
(66 ранговое место);
Северо-Кавказском федеральном округе
- Республика Ингушетия
(46 ранговое место), Кабардино-Балкарская Республика (55 ранговое место),
Республика Северная Осетия-Алания (44 ранговое место);
Приволжском федеральном округе
- Оренбургская область
(70 ранговое место), Самарская область (60 ранговое место), Ульяновская
область (66 ранговое место), Удмуртская Республика (50 ранговое место),
Пермский край (72 ранговое место);
Уральском федеральном округе - Курганская область (81 ранговое
место), Свердловская область (76 ранговое место);
Сибирском федеральном округе - Иркутская область (84 ранговое
место), Кемеровская область (73 ранговое место), Новосибирская область
(79 ранговое место), Алтайский край (78 ранговое место), Красноярский край
(75 ранговое место), Республика Тыва (85 ранговое место);
Дальневосточном федеральном округе
- Амурская область
(77 ранговое место), Приморский край
(79 ранговое место), Еврейская
автономная область
(83 ранговое место), Чукотский автономный округ
(81 ранговое место).
Инфекционная заболеваемость
За
12 месяцев
2016 года в сравнении с аналогичным периодом
2015 года в Российской Федерации зарегистрировано снижение
заболеваемости брюшным тифом в 2,2 раза, бактериальной дизентерией
23
(шигеллезом)
- на
3,6 %, острыми вялыми параличами
- на
4 случая,
острыми вирусными гепатитами - на 6,0 %, из них - острым гепатитом А на
9 случаев, острым гепатитом В - на 16,2 %, острым гепатитом С - на 13,9 %,
хроническими вирусными гепатитами (впервые выявленными) - на 5,4 %,
геморрагической лихорадкой с почечным синдромом - на 34,7 %, клещевым
вирусным энцефалитом
- на
12,0 %, клещевым боррелиозом
(болезнью
Лайма) - на 17,2 %, бешенством -- на 1 случай (5 случаев - в 2016 году, 6 - в
2015 году), сифилисом - на 10,7 %, гонореей - на 22,1 %.
Отмечено снижение заболеваемости инфекциями, управляемыми
средствами специфической иммунопрофилактики: корью - в 5,2 раза (0,11 на
100 тыс. населения). Не зарегистрировано ни одного случая дифтерии.
Зарегистрировано одно заболевание острым паралитическим
полиомиелитом.
Отмечался рост заболеваемости коклюшем на 27,4 %, краснухой - в
2,2 раза (до 0,03 на 100 тыс. населения), эпидемическим паротитом - в
5,7 раза (0,76 на 100 тыс. населения).
В
2016 году отмечался рост заболеваемости сальмонеллезными
инфекциями на 2,7 %, энтеровирусными инфекциями - в 1,8 раза, острым
гепатитом Е - на 17,5 %, туляремией - в 1,8 раза, сибирской язвой - в 12 раз,
природно-очаговыми инфекциями (лихорадкой Западного Нила - в 3,3 раза,
Крымской геморрагической лихорадкой - на 16,4 %,), лептоспирозом - на
29,5 %, лихорадкой Ку - в 2 раза, трихинеллезом - в 2,7 раза.
Раздел 4. Ресурсы здравоохранения
В
2016 году в государственной и муниципальной системе
здравоохранения функционировало 6 559 медицинских организаций, в том
числе:
4 047 (61,7 %) больничных организаций, 682 (10,3 %) диспансера,
1 172 (17,9 %) самостоятельные амбулаторно-поликлинические организации
и 658 (10,0 %) стоматологических поликлиник.
В ходе проводимой органами исполнительной власти субъектов
Российской Федерации в сфере здравоохранения реорганизации сети в
24
2016 году общее число медицинских организаций сократилось на 217 (3,2 %),
в том числе: больничных - на 100 (на 2,4 %), диспансеров - на 20 (на 2,8 %),
самостоятельных амбулаторно-поликлинических организаций - на 79 (на
6,35 %) и стоматологических поликлиник - на 18 (на 2,7 %).
В число больничных организаций входят: 1 338 центральных районных
больниц (33,1 %), 795 городских больниц (19,6 %), 383 специализированные
больницы (9,5 %), 425 районных больниц (10,5 %), 171 детская городская
больница
(4,2 %),
189
(4,7 %)
- областных, краевых, республиканских
больниц (включая детские).
В число диспансеров входят: противотуберкулезные - 175 (25,7 %),
кожно-венерологические
-
134
(19,6 %), онкологические
-
98
(14,4 %),
психоневрологические
-
85
(12,4 %), наркологические
-
88
(12,9 %),
врачебно-физкультурные
-
69
(10,1 %), кардиологические
-
24
(3,5 %),
эндокринологические - 8 (1,1 %) и 1 офтальмологический диспансер (0,1 %).
Медицинские организации, находящиеся в ведении субъектов
Российской Федерации, составляют 5 959 (90,8 %), число муниципальных
медицинских организаций
-
445
(6,8 %), федеральных медицинских
организаций - 155 (2,4 %).
Число посещений на 1 жителя в год в амбулаторно-поликлинических
организациях снизилось и составило в 2016 году 8,4 (2015 год - 8,8).
В
2016 году при больничных организациях было развернуто
4 676 дневных стационаров на 95 620 мест, на которых было пролечено
2 965 358 пациентов, средняя длительность лечения составила 9,8 дня.
При амбулаторно-поликлинических организациях было развернуто
7 213 дневных стационаров на 156 187 мест, на которых было пролечено
5 016 417 пациентов со средней длительностью лечения 10,6 дня.
По сравнению с 2015 годом в 2016 году число мест, развернутых в
дневных стационарах при больничных и амбулаторно-поликлинических
организациях, сократилось на
4,0 %, в тоже время, число пролеченных
больных увеличилось на 0,9 %, а среднее число дней лечения сократилось на
1,9 %.
25
Кроме того, при медицинских организациях были организованы
стационары на дому, в которых было пролечено 366 066 больных со средней
продолжительностью лечения 11,6 дня.
По сравнению с 2015 годом в 2016 году число больных, пролеченных в
стационарах на дому, снизилось на 14,3 %, а среднее число дней лечения
возросло на 1,7 %.
В 2016 году внебольничная медицинская помощь населению также
оказывалась 2 458 станциями (отделениями) скорой медицинской помощи, в
том числе 184 самостоятельными (7,5 %). Число бригад скорой медицинской
помощи составило 53 686, в том числе 33 199 (65,6 %) - фельдшерских.
По сравнению с предыдущим годом число станций (отделений) скорой
медицинской помощи уменьшилось на 103 (на 4,0 %), а общее число бригад
возросло на 11 792 (на 28,1 %). Число врачебных бригад увеличилось на
4 017 (на 27,8 %), фельдшерских - на 7 775 (на 28,4 %). Обеспеченность
врачебными бригадами скорой медицинской помощи возросла с 0,09 до
0,12 на 1 000 населения, фельдшерскими - с 0,19 до 0,24 на 1 000 населения.
В 2016 году коечный фонд стационаров Российской Федерации
уменьшился на 2,1 % и составил 1 074 382 койки. Обеспеченность койками
снизилась с 75,0 до 73,3 на 10 тыс. населения.
Обеспеченность койками в
2015 году по федеральным округам
находится в диапазоне от 67,9 в Северо-Кавказском федеральном округе до
83,4 на 10 тыс. населения в Дальневосточном федеральном округе.
Наиболее высокий уровень обеспеченности койками отмечается в
Республике Коми
-
91,0, Республике Саха
(Якутия)
-
92,4, Еврейской
автономной области - 93,2, Камчатском крае и Ненецком автономном округе
- 95,6, Сахалинской области - 108,1, Республике Тыва - 108,3, Магаданской
области - 113,2, Чукотском автономном округе - 130,2 на 10 тыс. населения.
Различия между показателями обеспеченности населения субъектов
Российской Федерации койками составляют 2,6 раза.
В 2016 году среднее число дней занятости койки в году составило
318 дней.
26
По федеральным округам показатель составил от 313 дней в Южном и
Центральном федеральных округах до
325 дней в Дальневосточном
федеральном округе.
Наиболее интенсивно работали койки в Магаданской области
-
335 дней, Республике Бурятия и Тюменской области - 334 дня, Санкт-
Петербурге - 333 дня, Хабаровском крае, республиках Чувашия, Удмуртия и
Северная Осетия-Алания, Челябинской, Тамбовской, Калининградской,
Новгородской и Кировской областях, Ханты-Мансийском автономном округе
-
332 дня. Превышение среднероссийского показателя в этих регионах
составило 4,4 - 5,3 %.
Наименее интенсивная
(на
5,0
-
15,0 % ниже среднероссийского
значения показателя) работа койки отмечена в Карачаево-Черкесской
Республике - 299 дней, Воронежской области и Алтайском крае - 298 дней,
Республике Марий Эл - 296 дней, Ненецком автономном округе - 292 дня,
Тверской области - 288 дней, Еврейской автономной области - 270 дней.
Различия между значениями показателя интенсивности эксплуатации
коечного фонда составили почти 17 %.
В 2016 году средняя длительность пребывания пациента в стационаре
сократилась на 3,5 % и составила 11 дней. Наименьшая - в Центральном
федеральном округе
-
10,6 дня, наибольшая
- в Дальневосточном
федеральном округе - 12 дней.
В группу с наибольшей средней продолжительностью пребывания
пациентов в стационаре вошли следующие субъекты Российской Федерации:
Томская и Орловская области
- 12,8, Смоленская и Сахалинская области -
12,9, Курганская область - 13,1 дня; Костромская область - 13,2, Чукотский
автономный округ - 14,2 дня.
Наименьшая продолжительность пребывания пациента в стационаре
отмечалась: в Краснодарском крае, Калужской области, Республике Мордовия
- 10,3, Тюменской области - 10,1, Республике Татарстан - 10,2, Республике
Ингушетия - 9,5, Республике Алтай - 9,3, г. Москве - 8,8 дня.
Значения показателя в разных субъектах Российской Федерации
различаются в 1,6 раза.
27
В 2016 году показатель больничной летальности составил
1,77 %
(в 2015 году - 1,71 %).
Самая высокая (выше средней) больничная летальность регистрируется
в медицинских организациях Северо-Западного федерального округа
-
2,33 % и Центрального федерального округа - 2,04 %, самая низкая в Северо-
Кавказском федеральном округе - 0,83 %. В остальных федеральных округах
значения показателей составляют 1,57 - 1,75 %.
По субъектам Российской Федерации значение показателя больничной
летальности свыше 2,4 % отмечается в г. Севастополе - 2,80, Ленинградской
области - 2,66; Республике Карелия - 2,64; г. Санкт-Петербурге - 2,49;
Тверской областях-
2,48; Новгородской и Ярославской областях
- 2,47;
Тульской области - 2,42.
Больничная летальность на уровне до 1 % регистрируется в Ненецком
автономном округе - 0,98; Чукотском автономном округе - 0,92; Республике
Саха (Якутия) - 0,84, Кабардино-Балкарской Республике
- 0,79; Ямало-
Ненецком автономном округе
-
0,78; Республике Ингушетия
-
0,68;
Чеченской Республике - 0,56; в Республике Дагестан - 0,36.
Значение показателя в разных субъектах Российской Федерации
различается в 7 раз.
28
Раздел 5. Реализация программы государственных гарантий
бесплатного оказания гражданам медицинской помощи
Формирование и выполнение территориальных программ
государственных гарантий бесплатного оказания гражданам медицинской
помощи
(далее
- территориальные программы) во всех субъектах
Российской Федерации в
2016 году осуществлялось в соответствии с
Программой государственных гарантий бесплатного оказания гражданам
медицинской помощи на
2016 год, утвержденной постановлением
Правительства Российской Федерации от 19 декабря 2015 г. № 1382 (далее -
Программа).
Расходы на реализацию территориальных программ в 2016 году (без
учета средств федерального бюджета) составили 2 048,2 млрд рублей, что
выше соответствующих расходов 2015 года (1 950,9 млрд рублей) на 5 %.
Расходы консолидированных бюджетов субъектов
Российской
Федерации (без учета межбюджетных трансфертов, передаваемых в систему
обязательного медицинского страхования) в
2016 году составили 505,1
млрд рублей (в 2015 году - 475,7 млрд рублей), средства обязательного
медицинского страхования
-
1 543,1 млрд рублей
(в
2015 году
-
1 475,2 млрд рублей).
В 2016 году в 67 субъектах Российской Федерации сохранялся дефицит
финансового обеспечения территориальных программ за счет бюджетных
ассигнований консолидированных бюджетов субъектов
Российской
Федерации, который составил 164,4 млрд рублей (38,9 % потребности в
бюджетных ассигнованиях бюджетов субъектов
Российской Федерации,
рассчитанной в соответствии с установленными
на
2016 год
федеральными нормативами).
Территориальные программы в 2016 году являлись бездефицитными в
18 субъектах Российской Федерации: в республиках Коми, Саха (Якутия), в
Камчатском крае, в Ленинградской, Московской, Магаданской, Сахалинской,
Тюменской, Тверской, Тульской, Ярославской областях, в городах Москве,
Санкт-Петербурге и Севастополе, в Ненецком, Ханты-Мансийском, Ямало-
Ненецком и Чукотском автономных округах.
Максимальный размер дефицита финансового обеспечения
территориальной программы за счет бюджетных ассигнований бюджетов
29
субъектов Российской Федерации
(более
60,0 % потребности) имели
13 субъектов Российской Федерации: Республика Дагестан
(78,1 %),
Забайкальский край
(74,8 %), Республика Марий Эл
(70,8 %), Брянская
область
(69,2 %), Карачаево-Черкесская Республика
(68,0 %), Ивановская
область
(67,2 %), Алтайский край
(66,0 %), Республика Алтай
(65,3 %),
Республика Ингушетия (64,0 %), Чеченская Республика (61,7 %), Республика
Карелия
(61,5 %), Саратовская область
(60,7 %), Чувашская Республика
(60,6 %).
Утвержденная стоимость территориальных программ обязательного
медицинского страхования в целом по Российской Федерации в 2016 году
составила
1 549,5 млрд рублей, не включая затраты на обеспечение
выполнения территориальными фондами обязательного медицинского
страхования своих функций.
Фактические расходы на реализацию территориальных программ
обязательного медицинского страхования (включая затраты на обеспечение
выполнения территориальными фондами обязательного медицинского
страхования своих функций) составили 1 543,8 млрд рублей.
Уровень исполнения территориальных программ обязательного
медицинского страхования в части оплаты оказанной медицинской помощи
(не включены затраты на обеспечение выполнения территориальными
фондами обязательного медицинского страхования своих функций и
ведение дела страховыми медицинскими организациями) в целом по
Российской Федерации в 2016 году составил 99,8 % от их утвержденной
стоимости. В 4 субъектах Российской Федерации и г. Байконуре указанный
показатель составил менее 90 %, при этом наименьшее исполнение выявлено
в городе Байконуре (63,5 %) и Республике Калмыкия (83,1 %).
Финансовое обеспечение территориальных программ обязательного
медицинского страхования в отчетном году осуществлялось за счет
субвенций Федерального фонда обязательного медицинского страхования,
межбюджетных трансфертов бюджетов субъектов Российской Федерации и
прочих поступлений.
В 2016 году общий размер предоставленных из бюджета Федерального
фонда обязательного медицинского страхования средств на финансовое
обеспечение территориальных программ обязательного медицинского
30
страхования составил
1 473,6 млрд рублей
(95,1 % от утвержденной
стоимости территориальных программ обязательного медицинского
страхования - 1 549,5 млрд рублей), в том числе в виде субвенций -
1 458,6 млрд рублей, которые являлись основным источником финансового
обеспечения территориальных программ обязательного медицинского
страхования, а также иных межбюджетных трансфертов на дополнительное
финансовое обеспечение оказания специализированной, в том числе
высокотехнологичной, медицинской помощи, включенной в базовую
программу обязательного медицинского страхования, федеральными
государственными учреждениями, подведомственными Минздраву России,
ФАНО России, ФМБА России, Управлению делами Президента
Российской Федерации в сумме 15,0 млрд рублей.
Размер субвенций, предоставляемых из бюджета Федерального фонда
обязательного медицинского страхования бюджетам территориальных
фондов обязательного медицинского страхования, определялся исходя из
численности застрахованных лиц, норматива финансового обеспечения
базовой
программы
обязательного
медицинского
страхования,
установленного в Программе, и коэффициентов дифференциации,
рассчитываемых в целях учета специфики субъектов Российской Федерации.
За счет субвенции Федерального фонда обязательного медицинского
страхования оказывались первичная медико-санитарная помощь, включая
профилактическую помощь, скорая медицинская помощь (за исключением
санитарно-авиационной эвакуации), специализированная медицинская
помощь, в том числе высокотехнологичная медицинская помощь, включенная
в перечень видов высокотехнологичной медицинской помощи, финансовое
обеспечение которых осуществляется за счет средств обязательного
медицинского страхования, при заболеваниях и состояниях, включенных в
базовую программу обязательного медицинского страхования.
Фактические расходы средств обязательного медицинского страхования
на реализацию территориальных программ обязательного медицинского
страхования в части оплаты оказанной медицинской помощи (без учета
средств на обеспечение выполнения территориальными фондами
обязательного медицинского страхования своих функций и ведение дела
страховыми медицинскими организациями) в расчете на 1 застрахованное
31
лицо составили
10 449,3 рублей, без учета влияния коэффициентов
дифференциации
-
8 859,9 рублей, что на
5,0 % выше установленного
Программой подушевого норматива финансирования (8 438,9 рублей).
Фактические расходы средств обязательного медицинского страхования
на реализацию территориальных программ обязательного медицинского
страхования в части оплаты оказанной медицинской помощи в расчете на 1
застрахованное лицо в 53 субъектах Российской Федерации
и г.
Байконуре не достигли величины установленного Программой норматива.
Наименьший уровень указанных расходов отмечен: в республиках Калмыкии
(-19,9 %), Ингушетии (-14,2 %), Карачаево-Черкесской Республике (-10,9 %),
Еврейской автономной области
(-11,2 %), г. Байконуре
(-35,5 %);
наибольший: в Чукотском (+70,5 %), Ханты-Мансийском (+61,4 %), Ямало-
Ненецком (+36,4 %) автономном округах, Тюменской (+39,8 %), Сахалинской
(+45,6 %) областях.
Реализация территориальных программ обязательного медицинского
страхования по видам и условиям оказания медицинской помощи
Фактические объемы медицинской помощи, предоставленной
населению в 2016 году в рамках реализации территориальных программ
обязательного медицинского страхования, отражены в табл. 4.1.
В среднем по Российской Федерации в рамках реализации
территориальных программ обязательного медицинского страхования
фактические объемы медицинской помощи, оказанной в амбулаторных
условиях с профилактической целью и в стационарных условиях, превысили
установленные Программой нормативы. Объемы скорой медицинской
помощи, медицинской помощи в амбулаторных условиях в неотложной
форме и в связи с заболеванием, а также медицинской помощи, оказанной в
условиях дневных стационаров, сложились ниже установленных Программой
нормативов.
Утвержденный норматив объема скорой медицинской помощи по
территориальным программам обязательного медицинского страхования
составил в целом по Российской Федерации 0,295 вызова в расчете на
1
застрахованное лицо в год, или
98,4 % к установленному Программой
нормативу (0,300 вызова). Фактический показатель сложился на уровне 0,276
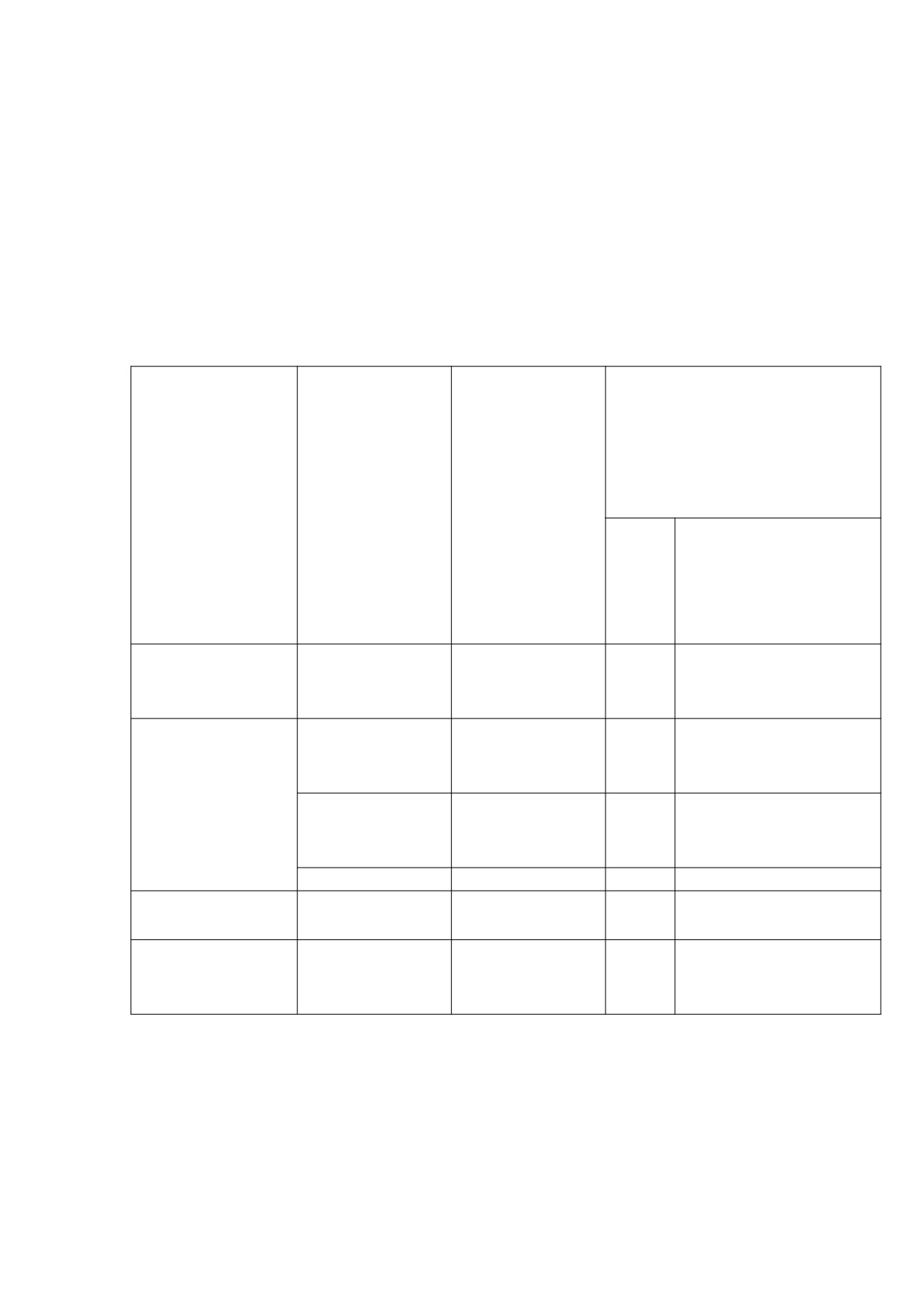
32
вызова (92,0 % к установленному Программой и 93,5 % к утвержденному
значению показателя).
Таблица 4.1.
Средние нормативы объема медицинской помощи по видам и
условиям ее оказания и их фактическая реализация в рамках
территориальных программ обязательного медицинского страхования в
2016 году
Фактический объем
Норматив
медицинской помощи,
базовой
оказанной за счет средств
Виды и условия
программы
обязательного медицинского
оказания
обязательного
страхования (на 1
Единица
медицинской
медицинского
застрахованное лицо)
измерения
помощи
страхования
в т.ч. в рамках базовой
(на 1
программы
застрахованное
всего
обязательного
лицо)
медицинского
страхования
Скорая
медицинская
вызов
0,300
0,276
0,273
помощь
посещение с
профилактическ
2,350
2,970
2,949
ой целью
В амбулаторных
посещение в
условиях
неотложной
0,560
0,334
0,334
форме
обращение
1,980
1,690
1,686
В стационарных
случай
0,183
0,17214
0,18241
условиях
госпитализации
23
В условиях
дневных
случай лечения
0,06
0,058
0,058
стационаров
В 58 субъектах Российской Федерации фактические показатели объема
скорой медицинской помощи сложились ниже установленного Программой
норматива. Наименьшие объемы скорой медицинской помощи от
установленного Программой норматива оказаны: в Новгородской области
(49,4 %), Республике Крым (66,9 %), Чукотском автономном округе (62,2 %);
33
наибольшие: в Калининградской
(117,5 %) и Новосибирской
(121,9 %)
областях, Хабаровском крае
(115,0 %) и Еврейской автономной области
(120,8 %).
Утвержденный показатель объема медицинской помощи в
амбулаторных условиях, оказываемой с профилактической целью
(включая
разовые посещения по поводу заболевания), составил в целом по Российской
Федерации 2,392 посещения в расчете на 1 застрахованное лицо в год, или
101,8 % к нормативу, установленному Программой
(2,35
посещения). Фактический показатель сложился на уровне
2,970 посещения
(126,4 % к установленному Программой и
124,2 % к
утвержденному значению показателя).
В
61 субъекте Российской Федерации фактические объемы
медицинской помощи с профилактической целью выше или соответствуют
установленному Программой показателю. Наибольшее превышение (более
чем в 2 раза) фактических объемов медицинской помощи над установленным
Программой нормативом отмечено в: Калининградской, Свердловской,
Амурской, Магаданской областях, Чукотском автономном округе.
Наименьшие фактические показатели объемов медицинской помощи с
профилактической целью от установленного Программой норматива
сложились в: республиках Крым (75,4 %), Ингушетии (77,6 %) и Еврейской
автономной области (78,3 %).
Утвержденный показатель объема медицинской помощи в
амбулаторных условиях в неотложной форме составил в целом по Российской
Федерации 0,508 посещения в расчете на 1 застрахованное лицо в год, или
90,7 % к среднему нормативу, установленному Программой
(0,56
посещения). Фактический показатель сложился на уровне
0,334 посещения
(59,6 % к установленному Программой и
65,7 % к
утвержденному территориальному нормативу).
Лишь в двух субъектах Российской Федерации (республиках Бурятии и
Саха (Якутия) фактические объемы медицинской помощи в неотложной
форме сложились на уровне, превышающем установленный Программой
норматив. Наименьшие фактические объемы медицинской помощи в
неотложной форме отмечены в: Республике Алтай (25,0 % от установленного
Программой норматива), Алтайском
(14,5 %), Краснодарском
(13,2 %),
34
Пермском
(16,4 %), Камчатском
(11,1 %) краях, Орловской
(32,6 %),
Псковской (31,3 %), Ростовской (22,8 %) областях, городах Москве (25,3 %),
Севастополе (14,2 %), Байконуре (16,3 %).
Утвержденный показатель объема медицинской помощи в
амбулаторных условиях в связи с заболеванием составил в целом по
Российской Федерации 2,06 обращения в расчете на 1 застрахованное лицо в
год или 103,9 % к среднему нормативу, установленному Программой
(1,98
обращения). Фактический показатель сложился на уровне
1,69 обращения
(85,4 % к установленному Программой и
82,2 % к
утвержденному значению показателя).
В 12 субъектах Российской Федерации фактические показатели объема
медицинской помощи в связи с заболеванием выше или соответствуют
установленному Программой показателю. Наименьшие объемы медицинской
помощи в связи с заболеваниями оказаны в Республике Крым (42,7 % от
установленного Программой норматива), Красноярском крае
(48,0 %),
Калининградской области (24,3 %), Свердловской области (55,1 %),
г.
Севастополе (25,5 %).
Утвержденный показатель объема медицинской помощи в
стационарных условиях составил в целом по Российской Федерации
0,17424 случая госпитализации на 1 застрахованное лицо в год, или 101,2 % к
показателю, установленному Программой (0,17214 случая госпитализации).
Фактический показатель сложился на уровне 0,18323 случая госпитализации
(106,4 % к установленному Программой и
105,2 % к утвержденному
территориальному нормативу).
В
69 субъектах Российской Федерации фактические показатели
стационарной медицинской помощи превысили установленный Программой
норматив. Наиболее высокие показатели отмечены в: республиках Саха
(Якутия) (126,6 % к уставленному Программой нормативу), Тыва (143,2 %),
Астраханской
(126,1 %), Магаданской
(133,1 %), Иркутской
(126,5 %)
областях, Чукотском автономном округе
(134,7 %). Наименьшие объемы
стационарной медицинской помощи оказаны в: республиках Ингушетии
(93,9 %), Калмыкии (94,5 %), Чеченской Республике (94,5 %) и г. Байконуре
(85,5 %).
35
Утвержденный показатель объема медицинской помощи, оказываемой
в
условиях дневных стационаров, составил в целом по
Российской Федерации 0,059 случая лечения в расчете на 1 застрахованное
лицо в год, что ниже показателя, установленного Программой (0,06 случая
лечения), на 2,3 %. Фактический показатель сложился на уровне 0,058 случая
лечения (99,0 % к установленному Программой и 96,7 % к утвержденному
значению показателя).
В
38 субъектах Российской Федерации фактический показатель
сложился ниже установленного Программой норматива. Наименьшие объемы
медицинской помощи в условиях дневных стационаров оказаны в: Чеченской
Республике (44,5 % от установленного Программой норматива), Ненецком
(59,8 %), Чукотском (22,4 %) автономных округах, городах Москве (41,7 %) и
Байконуре (59,5 %).
Показатели финансовых затрат на единицу объема медицинской
помощи в 2016 году представлены в табл. 4.2.
В 2016 году расходы на скорую медицинскую помощь составили
99 603,9 млн рублей, что выше показателя 2015 года (93 325,6 млн рублей) на
6,7 %, Уровень исполнения утвержденных объемов финансирования скорой
медицинской помощи в целом по Российской Федерации составил 98,4 %.
Средняя стоимость
1 вызова
(без учета влияния коэффициентов
дифференциации) составила
2 088,2 рублей
(119,5 % от установленного
Программой норматива - 1 747,7 рублей). Финансовое обеспечение 1 вызова
скорой медицинской помощи сложилось выше установленного Программой
норматива в 61 субъекте Российской Федерации, в том числе в Республике
Крым
(149,8 %), Новгородской
(219,0 %), Магаданской
(155,6 %),
Московской (145,1 %) областях, Ненецком
(147,6 %), Ханты-Мансийском
(156,1%), Ямало-Ненецком (172,5 %) автономных округах, городах Санкт-
Петербурге (208,6 %), Севастополе (149,0 %), Москве (184,3 %).
Наименьший процент исполнения объемов финансирования скорой
медицинской помощи отмечается в: республиках Карелия (84,1 %), Калмыкия
(80,8 %), Карачаево-Черкесская
(84,7 %), Тыва
(84,3 %), Саха
(Якутия)
(72,7 %), Забайкальском крае (88,2 %), Новосибирской (82,5 %) и Ростовской
(84,6 %) областях.

36
Таблица 4.2.
Финансовое обеспечение территориальных программ обязательного
медицинского страхования в разрезе условий оказания медицинской
помощи в 2016 году
Фактическое финансовое обеспечение
медицинской помощи
с учетом
без учета
Норматив
коэффициентов
коэффициентов
базовой
дифференциации
дифференциации
программ
Виды и
в рамках
ы
условия
в рамках
базовой
Единица
обязательн
оказания
базовой
программ
измерения
ого
медицинской
программы
ы
медицинск
помощи
обязательно
обязатель
ого
всего
всего
го
ного
страховани
медицинско
медицинс
я
го
кого
страхования
страхован
ия
Скорая
руб. на 1
медицинская
1 747,7
2 462,8
2 463,7
2 088,2
2 088,9
вызов
помощь
руб. на 1
посещение с
358,7
495,6
493,5
420,2
418,5
профилактич
еской целью
В
руб. на 1
амбулаторных
посещение в
условиях
459,2
548,3
547,4
464,9
464,1
неотложной
форме
руб. на 1
1 005,0
1 265,9
1 263,4
1 073,4
1 071,2
обращение
руб. на 1
В
случай
стационарных
22 815,3
28 660,9
28 382,3
24 301,3
24 065,1
госпитализац
условиях
ии
В условиях
руб. на 1
дневных
случай
11 430,0
11 883,5
11 855,3
10 075,9
10 052,0
стационаров
лечения
37
В целом расходы на амбулаторную медицинскую помощь в рамках
территориальных программ обязательного медицинского страхования
составили
556 121,9 млн рублей, что выше показателя
2015 года
(530 610,8 млн рублей) на 4,8 %, в том числе: расходы на медицинскую
помощь с профилактической целью - 215 711,8 млн рублей (38,8 % расходов
на амбулаторную медицинскую помощь), в неотложной форме - 26 834,1 млн
рублей (4,8 %), в связи с заболеваниями - 313 576,0 млн рублей (56,4 %).
Уровень исполнения утвержденных объемов финансирования медицинской
помощи в амбулаторных условиях составил 97,1 %.
Средняя стоимость 1 посещения с профилактической целью (без учета
влияния коэффициентов дифференциации) составила 420,2 рублей (117,2 %
от установленного Программой норматива - 358,7 рублей).
В 66 субъектах Российской Федерации стоимость посещения с
профилактической целью соответствовала установленному Программой
нормативу или превышала его. В
18 регионах указанное превышение
составило более 30 %.
Наибольшая фактическая стоимость 1 посещения с профилактической
целью (без учета коэффициентов дифференциации) отмечена в Республике
Крым (177,8 %), Хабаровском крае
(142,8 %), Волгоградской
(143,1 %),
Костромской
(141,1 %), Новгородской
(180,8 %), Тюменской
(155,5 %),
Сахалинской
(194,7 %) областях, Ханты-Мансийском
(173,2 %), Ямало-
Ненецком
(155,1 %), Чукотском
(148,0 %) автономных округах, городах
Санкт-Петербурге (164,3 %), Севастополе (143,1 %).
Наименьший показатель исполнения объемов финансирования
медицинской помощи с профилактическими целями сложился в: Омской
(86,0 %), Амурской
(85,2 %) областях, Еврейской автономной области
(71,6 %).
Средняя стоимость
1 посещения в неотложной форме
(без учета
влияния коэффициентов дифференциации) составила 464,9 рубля (101,2 % от
установленного Программой норматива - 459,2 рублей).
В 58 субъектах Российской Федерации и г. Байконуре фактическая
стоимость указанной единицы объема медицинской помощи сложилась ниже
установленного Программой норматива. Наименьшая стоимость 1 посещения
38
в неотложной форме отмечена в: республиках Калмыкия (64,7 %), Марий Эл
(75,8 %), Чувашской Республике
(61,7 %), Кемеровской
(73,0 %),
Челябинской (47,9 %) областях, г. Байконуре (69,3 %).
Наибольший показатель исполнения объемов финансирования
медицинской помощи в неотложной форме сложился в: Республике Крым
(188,8 %), Ленинградской области (170,3 %), Ханты-Мансийском (143,2 %),
Ямало-Ненецком (180,0 %), Чукотском (149,2 %) автономных округах,
г.
Санкт-Петербурге (143,5 %).
Средняя стоимость 1 обращения в связи с заболеванием (без учета
влияния коэффициентов дифференциации) составила 1 073,4 рубля (106,8 %
от установленного Программой норматива - 1 005,0 рублей).
В 44 субъектах Российской Федерации и г. Байконуре фактическая
стоимость указанной единицы объема медицинской помощи сложилась ниже
установленного Программой норматива. Наименьшая стоимость
1
обращения в связи с заболеванием отмечена: в Республике Северная Осетия-
Алания (78,8 %), Кабардино-Балкарской Республике (62,5 %), Ивановской
(83,7 %), Костромской
(83,6 %), Калининградской
(84,3 %), Свердловской
(84,2 %) областях.
Расходы на медицинскую помощь в стационарных условиях составили
769 602,7 млн рублей, что выше показателя 2015 года (734 112,7 млн рублей)
на
4,8 %. Уровень исполнения утвержденных объемов финансирования
медицинской помощи в стационарных условиях в целом по
Российской Федерации составил 104,5 %.
Средняя стоимость
1 случая лечения в стационаре
(без учета
коэффициентов дифференциации) составила
24 301,3 рубль
(106,5 % от
установленного Программой норматива - 22 815,3 рублей).
Фактическая стоимость
1 случая госпитализации сложилась
ниже установленного Программой норматива в
35
субъектах
Российской Федерации, в том числе в республиках Дагестан (83,7 %), Алтай
(81,8 %), Тыва (77,0 %), Астраханской области (81,5 %), г. Байконуре (78,6 %).
Расходы на медицинскую помощь, оказанную в условиях дневных
стационаров, составили 101 052,8 млн рублей. Уровень исполнения объемов
финансирования медицинской помощи в условиях дневных стационаров в
целом по Российской Федерации составил 84,8 %.
39
Средняя стоимость 1 случая лечения (без учета влияния коэффициентов
дифференциации) составила
10 075,9 рублей
(88,2 % от установленного
Программой норматива - 11 430,0 рублей.
Фактическая
стоимость
1
случая
лечения
сложилась
ниже установленного Программой норматива в
65
субъектах
Российской Федерации. Наименьшая стоимость случая лечения
зафиксирована в республиках Саха
(Якутия)
(53,1 %), Крым
(51,4 %),
Забайкальском крае
(44,2 %), Амурской
(52,5 %), Липецкой
(50,5 %),
Саратовской (54,2 %), Иркутской (53,0 %) областях.
В структуре расходов на медицинскую помощь за счет средств
обязательного медицинского страхования преобладали расходы, связанные с
оказанием стационарной медицинской помощи
(50,4 %) и амбулаторной
медицинской помощи (36,3 %). Расходы на медицинскую помощь, оказанную
в условиях дневных стационаров, составили 6,6 %, скорую медицинскую
помощь - 6,5 %, прочие виды медицинских услуг - 0,2 % .
В целом по Российской Федерации по видам затрат преобладали
расходы на оплату труда - 67,8 %; медикаменты, перевязочные средства,
медицинский инструментарий
-
11,9 %. Расходы на продукты питания
составили 1,6 %, мягкий инвентарь - 0,1 %, прочие статьи - 18,7 %.
Наибольшая доля расходов на оплату труда отмечалась в Магаданской
области
(76,8 %), Ненецком
(79,6 %), Чукотском
(77,3 %) автономных
округах, г. Санкт-Петербурге (76,8 %).
40
Раздел 6. Модернизация систем здравоохранения и обязательного
медицинского страхования
Модернизация системы здравоохранения
Во исполнение принятых решений о передаче в собственность
субъектов Российской Федерации федеральных государственных бюджетных
учреждений
(их филиалов), подведомственных Минздраву России, в
2016 году завершена реализация подготовленных Минздравом России
распоряжений Правительства Российской Федерации:
от 19 декабря 2014 г. № 2626-р о реорганизации ФГБУ «Национальный
медико-хирургический Центр имени Н.И. Пирогова» Минздрава России в
форме выделения из него ФГБУ «Туапсинский многопрофильный центр» и
ФГБУ
«Калининградский многопрофильный центр» с последующей
передачей указанных федеральных государственных учреждений в
собственность Краснодарского края и Калининградской области
соответственно;
от 28 января 2015 г. № 104-р о передаче ФГБУ детский санаторий
«Голубая волна» Минздрава России в собственность Краснодарского края;
от
21 мая
2015 г.
№ 913-р о передаче ФГБУ детский
психоневрологический санаторий
«Озеро Горькое» Минздрава России в
собственность Курганской области;
от 28 мая 2015 г. № 977-р о передаче ФГБУ детский санаторий «Отдых»
Минздрава России в собственность Московской области.
Продолжено осуществление мероприятий по реализации распоряжения
Правительства Российской Федерации от 10 февраля 2015 г. № 184-р о
реорганизации ФГБУ «Национальный медико-хирургический Центр имени
Н.И. Пирогова» Минздрава России в форме выделения из него ФГБУ «Санкт-
Петербургский многопрофильный центр» с последующим присоединением
указанного учреждения к ФГБОУ ВПО
«Санкт-Петербургский
государственный университет», находящегося в ведении Правительства
Российской Федерации.
Правительством Российской Федерации принято распоряжение от
17 декабря
2016 г.
№ 2720-р о передаче в федеральную собственность
государственного бюджетного учреждения здравоохранения города Москвы
«Научно-практический
центр
интервенционной
кардиоангиологии
41
Департамента здравоохранения города Москвы» с отнесением данного
учреждения к ведению Минздрава России и последующей его
реорганизацией в форме присоединения к ФГБОУ ВО «Первый Московский
государственный медицинский университет имени И.М. Сеченова»
Минздрава России (далее - распоряжение № 2720-р).
В целях обеспечения реализации распоряжения № 2720-р Минздравом
России издан приказ от 17 марта 2017 г. № 105 «Об утверждении устава
федерального государственного бюджетного учреждения
«Научно-
практический центр интервенционной кардиоангиологии» Министерства
здравоохранения Российской Федерации».
В 2016 году закончена реорганизация подведомственных Минздраву
России:
ФГБУ «Клиническая больница» Минздрава России присоединено к
ФГБОУ ВО
«Первый Московский государственный медицинский
университет имени И.М. Сеченова» Минздрава России (приказ Минздрава
России от 30 декабря 2015 г. № 1031);
ФГБУ санаторий «Звенигород» Минздрава России присоединено к
ФГБОУ ВО
«Первый Московский государственный медицинский
университет имени И.М. Сеченова» Минздрава России (приказ Минздрава
России от 1 февраля 2016 г. № 41);
ФГБУ
«Саратовский
научно-исследовательский
институт
травматологии и ортопедии» Минздрава России присоединено к ФГБОУ ВПО
«Саратовский государственный медицинский университет имени
В.И. Разумовского» Минздрава России
(приказ Минздрава России от
5 апреля 2016 г. № 206);
ФГБУ санаторий
«Русь» Минздрава России присоединено
к ФГБУ «Ростовский научно-исследовательский онкологический институт»
Минздрава России (приказ Минздрава России от 20 апреля 2016 г. № 246);
ГБОУ ДПО
«Иркутская государственная медицинская академия
последипломного образования» Минздрава России, ГБОУ ДПО «Казанская
государственная медицинская академия» Минздрава России, ГБОУ ДПО
«Новокузнецкий государственный институт усовершенствования врачей»
Минздрава России, ГБОУ ДПО «Пензенский институт усовершенствования
врачей» Минздрава России присоединены к ГБОУ ДПО
«Российская
42
медицинская академия последипломного образования» Минздрава России
(далее - академия) с последующим переименованием академии в ФГБОУ
ДПО «Российская медицинская академия непрерывного профессионального
образования» Министерства здравоохранения Российской Федерации (приказ
Минздрава России от 18 мая 2016 г. № 303);
ФГБУ «Ростовский научно-исследовательский институт акушерства и
педиатрии» Минздрава России присоединено к ФГБОУ ВО «Ростовский
государственный медицинский университет» Минздрава России
(приказ
Минздрава России от 19 сентября 2016 г. № 718).
В адрес Росимущества направлены на рассмотрение и согласование в
порядке, установленном Федеральным законом от 3 ноября 2006 г. № 174-ФЗ
«Об автономных учреждениях», предложения о создании федеральных
государственных автономных учреждений путем изменения типа
существующих в ведении Минздрава России следующих федеральных
государственных бюджетных учреждений:
ФГБОУ ВО «Первый Московский государственный медицинский
университет имени И.М. Сеченова» Минздрава России (письмо Минздрава
России от 21 октября 2016 г. № 23-1/10/2-6639);
ФГБОУ ВО «Сибирский государственный медицинский университет»
Минздрава России
(письмо Минздрава России от
27 октября
2016 г.
№ 23-1/10/2-6744);
ФГБУ
«Новосибирский
научно-исследовательский
институт
травматологии и ортопедии им. Я.Л. Цивьяна» Минздрава России (письмо
Минздрава России от 31 октября 2016 г. № 23-1/10/2-6870).
В соответствии со статьей 50 Федерального закона от 29 ноября 2010 г.
№ 326-ФЗ
«Об обязательном медицинском страховании в Российской
Федерации» в
2013-2017 годах осуществляется реализация программ
модернизации здравоохранения в части мероприятий по проектированию,
строительству и вводу в эксплуатацию
32 перинатальных центров в
30 субъектах Российской Федерации: в республиках Башкортостан, Бурятия,
Дагестан, Ингушетия, Кабардино-Балкария, Карелия, Саха
(Якутия),
Татарстан и Хакасия, в Алтайском, Краснодарском, Красноярском и
Ставропольском краях, в Архангельской, Белгородской, Брянской,
Калужской, Ленинградской, Липецкой, Московской, Нижегородской,
43
Оренбургской, Пензенской, Псковской, Самарской, Сахалинской,
Смоленской, Тамбовской, Ульяновской и Челябинской областях.
Указанные мероприятия реализуются в целях повышения качества и
доступности медицинской помощи, предоставляемой застрахованным лицам,
и направлены на создание условий для оказания доступной и качественной
медицинской помощи матерям и детям, снижение материнской, младенческой
и детской смертности, а также совершенствование территориальной модели
оказания акушерской и неонатологической помощи, повышение
эффективности перинатальной помощи.
В соответствии с распоряжением Президента Российской Федерации от
4 марта 2014 г. № 46-рп на Государственную корпорацию по содействию
разработке, производству и экспорту высокотехнологичной промышленной
продукции «Ростех» (далее - ГК «Ростех») возложены функции заказчика по
обеспечению выполнения инженерных изысканий, подготовке проектной
документации для строительства перинатальных центров, а также
строительству и вводу в эксплуатацию перинатальных центров в
15 субъектах Российской Федерации: в республиках Башкортостан, Бурятия,
Дагестан, Ингушетия, Карелия, Саха (Якутия), в Архангельской, Брянской,
Ленинградской, Оренбургской, Пензенской, Псковской, Смоленской,
Тамбовской, Ульяновской областях.
По состоянию на 1 января 2017 г., перинатальные центры введены в
эксплуатацию и получены лицензии на осуществление медицинской
деятельности в
11 субъектах Российской Федерации: республики
Башкортостан и Татарстан, Алтайский и Ставропольский края, Белгородская,
Калужская, Липецкая, Нижегородская, Оренбургская, Самарская и
Челябинская области.
В 2 регионах получены разрешения на ввод перинатальных центров
в эксплуатацию, лицензии на осуществление медицинской деятельности
находятся в стадии оформления: Республика Хакасия и Красноярский край
(г. Ачинск).
Здания 15 перинатальных центров возведены в 14 регионах:
самостоятельно осуществляющих строительство:Краснодарский
край, Московская (г. Наро-Фоминск и г. Коломна) и Сахалинская области -
44
проводятся внешние и внутренние отделочные работы, закупка
оборудования;
работающих с ГК
«Ростех»:республики Бурятия, Дагестан и
Ингушетия, Брянская, Пензенская, Псковская и Ульяновская области
-
проводятся внутренние и фасадные работы, закупка оборудования;
республики Карелия и Саха (Якутия), Архангельская, и Тамбовская области -
проводятся внутренние и фасадные работы.
По состоянию на 1 января 2017 г., возведение зданий перинатальных
центров осуществлялось в
2 регионах, работающих с ГК
«Ростех»:
Ленинградская (строительство 8-го этажа из 8) и Смоленская (строительство
7-го этажа из 7) области.
Проведение работ ниже нулевой отметки по каркасу здания
осуществлялось в Красноярском крае (г. Норильск).
В целях организации работы в перинатальных центрах, по состоянию
на 1 января 2017 г., подготовлено 3 500 медицинских работников (98,2 %
от планового показателя - 3 565 человек).
Финансовое обеспечение на 2013-2017 годы Программ предусмотрено
в размере 82 241 779,3 тыс. рублей, из них:
за счет субсидий из бюджета Федерального фонда обязательного
медицинского страхования
(далее
- ФОМС) - 52 655 701,6 тыс. рублей
(64,0 % от
уровня
расходных
обязательств
субъектов
Российской Федерации);
за счет средств бюджетов субъектов Российской Федерации
-
29 586 077,7 тыс. рублей (36,0 % от уровня расходных обязательств субъектов
Российской Федерации).
По состоянию на 1 января 2017 г., использование средств за счет всех
источников финансирования составило 57 244 461,9 тыс. рублей (69,6 %
от размера финансового обеспечения Программ), в том числе субсидий
из бюджета ФОМС
-
39 076 387,6 тыс. рублей
(74,2 % от размера
предоставленных
средств),
средств
бюджетов
субъектов
Российской Федерации
-
18 168 074,3 тыс. рублей
(61,4 % от размера
предусмотренных средств).
45
Модернизация системы обязательного медицинского страхования
В
2016 году продолжена работа по развитию обязательного
медицинского страхования в Российской Федерации, направленная на
усиление страховых принципов, в том числе роли и ответственности
страховых медицинских организаций в сфере обязательного медицинского
страхования, совершенствование способов оплаты медицинской помощи за
счет средств обязательного медицинского страхования, а также повышение
доступности и качества медицинских услуг.
В рамках реализации комплекса мер, направленных на дальнейшее
развитие системы обязательного медицинского страхования на основе
страховых
принципов,
предусмотрено
совершенствование
пациентоориентированной модели, задачами которой является обеспечение
прав граждан на получение медицинской помощи и защита их интересов в
сфере обязательного медицинского страхования, привлечение граждан к
прохождению профилактических медицинских осмотров и диспансеризации,
а также к контролю за своим здоровьем.
Страховые медицинские организации должны стать в этой системе
реальными защитниками прав пациента.
В этой связи предпринимаются меры по усилению роли страховых
медицинских компаний в мероприятиях, направленных на информирование и
сопровождение застрахованных лиц при организации оказания им
медицинской помощи. Это предполагает постоянное
«ведение»
застрахованных лиц, включая их консультирование по вопросам оказания
медицинской помощи, информирование о праве выбора медицинской
организации и врача, о необходимости прохождения диспансеризации, ее
целях и задачах, контроль ее прохождения, организацию госпитализации
застрахованного лица с учетом его выбора медицинской организации,
оказывающей специализированную медицинскую помощь.
Эти меры наряду с созданием нормативных и организационных
условий, стимулирующих ведение здорового образа жизни, существенно
повысят приоритет профилактики в российском здравоохранении.
Для обеспечения перечисленных функций страховых медицинских
организаций проводится работа по формированию института страховых
представителей.
46
Совместно со страховым сообществом Минздравом России и
Федеральным фондом обязательного медицинского страхования определён
функционал страховых представителей, проработаны технологические
процессы взаимодействия, разработана и внедрена специальная
образовательная программа для подготовки необходимых специалистов,
внесены необходимые изменения в нормативную базу, в том числе в Правила
обязательного медицинского страхования.
Институт страховых представителей создается поэтапно.
С начала
2016 года организована работа контакт-центров
территориальных фондов обязательного медицинского страхования,
включающая организацию и контроль рассмотрения обращений граждан.
С
1 июля
2016 года в страховых медицинских организациях
организована работа страховых представителей первого уровня, которые
ведут учет устных обращений в электронном журнале; самостоятельно
отвечают на типовые вопросы граждан, а также информируют о возможности
прохождения диспансеризации и профилактических медицинских осмотров.
В страховых медицинских организациях созданы круглосуточные «горячие
линии», по которым можно получить консультацию по вопросам организации
оказания медицинской помощи. Параллельно осуществляется подготовка
специалистов по программам, разработанным ГБОУ ВПО
«Первый
Московский государственный медицинский университет им. И.М. Сеченова»
Минздрава России, на базах государственных медицинских вузов, в том числе
по программам дистанционного обучения.
С 2017 года - начало работы страховых представителей второго уровня,
деятельность которых предусматривает администрирование и организацию
работы с застрахованными лицами по информированию и сопровождению
при организации оказания медицинской помощи, в том числе
профилактических мероприятий, а также защиты прав и законных интересов
в сфере обязательного медицинского страхования.
В полной мере институт страховых представителей должен заработать
с 2018 года, когда начнут функционировать страховые представители
третьего уровня, деятельность которых направлена на работу с письменными
обращениями застрахованных по вопросам качества оказанной медицинской
помощи, а также на обеспечение индивидуального информирования и
47
сопровождения застрахованных лиц при организации оказания им
медицинской помощи по результатам диспансеризации.
Таким образом, страховая медицинская организация превращается в
связующее звено между медицинскими организациями и застрахованными по
вопросам получения медицинской помощи и помощника в разрешении
возникающих при этом вопросов.
Организация службы страховых представителей не требует
дополнительных средств обязательного медицинского страхования и
трудовых ресурсов, так как может осуществляться за счёт финансовых и
кадровых ресурсов страховых медицинских организаций.
По состоянию на 31 декабря 2016 года, страховую деятельность в
системе обязательного медицинского страхования
(далее
- ОМС)
осуществляли 52 страховые медицинские организации. В настоящее время в
системе ОМС застраховано 146,5 млн человек, медицинская помощь в рамках
реализации территориальных программ ОМС оказывается в
8,5 тыс.
медицинских организаций, функционирует
86 территориальных фондов
ОМС.
Бюджет Федерального фонда обязательного медицинского страхования
на 2017 год и на плановый период 2018 и 2019 годов, включая распределение
субвенций из бюджета Федерального фонда обязательного медицинского
страхования
бюджетам территориальных фондов обязательного
медицинского страхования на финансовое обеспечение реализации
территориальных программ обязательного медицинского страхования,
утвержден Федеральным законом от 19 декабря
2016 г.
№ 418-ФЗ «О
бюджете Федерального фонда обязательного медицинского страхования на
2017 год и на плановый период 2018 и 2019 годов».
Совместно с вышеуказанным законом разработаны и приняты
Федеральные законы:
от 19 декабря 2016 г. № 432-ФЗ «О внесении изменений в Федеральный
закон
«О бюджете Федерального фонда обязательного медицинского
страхования на 2016 год»;
от 28 декабря 2016 г. № 473-ФЗ «О внесении изменений в статьи 24
и 27 Федерального закона «Об обязательном медицинском страховании в
Российской Федерации» и статью 2 Федерального закона «О размере и
48
порядке расчета тарифа страхового взноса на обязательное медицинское
страхование неработающего населения»;
от 28 декабря 2016 г. № 472-ФЗ «О внесении изменений в Федеральный
закон
«Об
обязательном
медицинском
страховании
в
Российской Федерации».
Указанные федеральные законы предусматривают перенос срока
уплаты страховых взносов на обязательное медицинское страхование
неработающего населения с 20-го на 28-ое число каждого месяца, продление
на
2017 год программы
«Земский доктор», предусматривающей
предоставление единовременных компенсационных выплат медицинским
работникам в возрасте до
50 лет, имеющим высшее профессиональное
образования, прибывшим (переехавшим) на работу в сельские населенные
пункты, рабочие поселки, поселки городского типа.
Министерством здравоохранения Российской Федерации совместно с
заинтересованными федеральными органами исполнительной власти и
организациями в целях совершенствования учета численности неработающих
граждан, застрахованных по обязательному медицинскому страхованию
разработан проект федерального закона «О внесении изменений в отдельные
законодательные
акты
Российской
Федерации
по
вопросам
персонифицированного учета в сфере обязательного медицинского
страхования».
Данный проект федерального закона предусматривает внесение
изменений в Федеральный закон от
29 ноября
2010 г.
№ 326-ФЗ «Об
обязательном медицинском страховании», Федеральный закон от 15 ноября
1997 г. № 143-ФЗ «Об актах гражданского состояния», Федеральный закон от
23 июня 2016 г. № 219-ФЗ «О внесении изменений в Федеральный закон «Об
актах гражданского состояния», Федеральный закон от 1 апреля 1996 г.
№ 27-ФЗ «Об индивидуальном (персонифицированном) учете в системе
обязательного пенсионного страхования», Кодекс Российской Федерации об
административных правонарушениях.
Вводятся нормы, прекращающие обязательное медицинское
страхование в отношении определенной категории застрахованных лиц и
обеспечивающие признание полиса обязательного медицинского страхования
недействительным.
49
Также предлагается усовершенствование механизма контроля за
наличием у гражданина права на обязательное медицинское страхование, в
том числе в отношении военнослужащих и приравненных к ним в
организации оказания медицинской помощи лиц. Законопроектом
предусматривается:
введение обязанности гражданина Российской Федерации, входящего в
категорию граждан не подлежащих обязательному медицинскому
страхованию, сдавать недействительный полис обязательного медицинского
страхования или сообщить о его утрате в любую страховую медицинскую
организацию или любой территориальный фонд обязательного медицинского
страхования;
введение обязанности военнослужащих, проходящих военную службу
по призыву, сообщать о его призыве на военную службу и
недействительности полиса путем подачи заявления в любую страховую
медицинскую организацию или любой территориальный фонд обязательного
медицинского страхования;
введение обязанности федеральных органов исполнительной власти по
перечню, установленному Правительством Российской Федерации,
сотрудники которых относятся к категории граждан, не подлежащих
обязательному медицинскому страхованию, обеспечивать постоянный
контроль за исполнением сотрудниками и военнослужащими, проходящими
военную службу по контракту, обязанности сдавать недействительный полис
обязательного медицинского страхования или сообщать о его утрате в любую
страховую медицинскую организацию или любой территориальный фонд
обязательного медицинского страхования;
установление информационного взаимодействия между федеральными
органами исполнительной власти, сотрудники которых относятся к категории
граждан, не подлежащих обязательному медицинскому страхованию, и
Федеральным фондом обязательного медицинского страхования в
соответствии
с
порядком,
утвержденным
Правительством
Российской Федерации, в котором будет отражен непосредственно механизм
информационного взаимодействия.
Кроме того, в подпункте «ж» пункта 5 статьи 10 Федерального закона
№ 326-ФЗ предлагается детализировать категории военнослужащих и
50
приравненных к ним в организации оказания медицинской помощи лиц, не
подлежащих обязательному медицинскому страхованию.
В целях совершенствования учета застрахованных лиц в сфере
обязательного медицинского страхования законопроектом предлагается
предусмотреть информационное взаимодействие:
на федеральном уровне между Министерством внутренних дел
Российской Федерации и Федеральным фондом обязательного медицинского
страхования, обеспечивающее выявление лиц, в отношении которых
прекращено гражданство Российской Федерации;
на уровне субъекта Российской Федерации между территориальным
фондом обязательного медицинского страхования и страхователем для
неработающих застрахованных лиц, в результате которого территориальный
фонд обязательного медицинского страхования после завершения
информационного взаимодействия с территориальными органами
Федерального органа исполнительной власти, уполномоченным по контролю
и надзору в области налогов и сборов, в части получения информации о
работающих застрахованных лицах, будет ежеквартально предоставлять
страхователю для неработающих граждан сведения о неработающих
застрахованных лицах.
Кроме того, в целях обеспечения достоверности и актуальности
сведений о застрахованных лицах в едином регистре застрахованных лиц
вносятся изменения в Федеральный закон от 15 ноября 1997 года № 143-ФЗ
«Об актах гражданского состояния» и Федеральный закон от 23 июня 2016 г.
№ 219-ФЗ «О внесении изменений в Федеральный закон
«Об актах
гражданского состояния», предусматривающих передачу сведений
содержащихся в Едином государственном реестре записей актов
гражданского состояния в территориальный фонд обязательного
медицинского страхования сведений о государственной регистрации
заключения и расторжения брака, установления отцовства и перемены имени
и исключение Федерального фонда обязательного медицинского страхования
из перечня органов, которым предусмотрена передача сведений
содержащихся в Едином государственном реестре записей актов
гражданского состояния.
51
В целях обеспечения достоверности сведений персонифицированного
учета вносится:
дополнение в часть 7 статьи 34 Федерального закона № 326-ФЗ в части
наделения территориального фонда обязательного медицинского страхования
полномочием страховщика по проведению проверки достоверности сведений
персонифицированного учета, предоставленных участниками обязательного
медицинского страхования;
дополнение в часть 3 статьи 17 Федерального закона № 326-ФЗ в части
наделения страхователя для неработающих застрахованных лиц полномочием
по контролю за полнотой и достоверностью сведений о застрахованных
лицах, отнесенных территориальным фондом к неработающим
застрахованным лицам с учетом информации, полученной от налоговых
органов;
статья 15.33.2 в Кодекс Российской Федерации об административных
правонарушениях в участи установления административной ответственности
за
предоставление страховыми медицинскими организациями и
территориальными фондами обязательного медицинского страхования не
достоверных сведений о застрахованных лицах, включаемых в региональный
сегмент единого регистра застрахованных лиц.
В целях совершенствования механизма определения численности
неработающих застрахованных лиц предусматривается установление
Правительством Российской Федерации соответствующей методики, в
соответствии с которой, численность неработающих застрахованных лиц
будет определяться на основе данных персонифицированного учета в сфере
обязательного медицинского страхования, исходя из среднегодовой
численности неработающих застрахованных лиц за год, предшествующий
году формирования бюджета Федерального фонда на очередной финансовый
год и плановый период, на основании отчетности, представляемой
территориальными фондами в Федеральный фонд не позднее 1 апреля года,
предшествующего очередному, по форме и в порядке, установленным
Федеральным фондом.
Предлагаемые законопроектом изменения позволят исключить
страхование граждан, не подлежащих обязательному медицинскому
страхованию,
усовершенствовать
персонифицированный
учет
52
застрахованных лиц в сфере обязательного медицинского страхования,
повысить качество планирования бюджета Федерального фонда
обязательного медицинского страхования и бюджетов субъектов
Российской Федерации.
Актуализация персонифицированного учета застрахованных лиц в
сфере обязательного медицинского страхования в результате реализации
норм законопроекта будет способствовать снижению нагрузки на бюджеты
субъектов Российской Федерации по уплате страховых взносов на
обязательное медицинское страхование неработающего населения.
53
Раздел
7. Реализация
государственной
программы
Российской Федерации «Развитие здравоохранения»
Государственная программа Российской Федерации
«Развитие
здравоохранения» (далее - государственная программа) является базовым
документом отрасли здравоохранения, в котором отражены приоритеты и
основные направления государственной политики в сфере охраны здоровья
(утверждена постановлением Правительства Российской Федерации
от 15 апреля 2014 г. № 294).
Целью государственной программы является обеспечение доступности
медицинской помощи и повышение эффективности медицинских услуг,
объемы, виды и качество которых должны соответствовать уровню
заболеваемости и потребностям населения, передовым достижениям
медицинской науки.
54
подраздел
7.1
Первичная медико-санитарная помощь.
Профилактика заболеваний и формирование здорового образа жизни
Приказом Министерства здравоохранения Российской Федерации
от 11 марта
2016 г.
№ 151 создана рабочая группа Министерства
здравоохранения Российской Федерации по подготовке предложений по
совершенствованию организации оказания первичной медико-санитарной
помощи (далее - рабочая группа), в состав которой вошли представители
Министерства здравоохранения Российской Федерации, Федеральной
службы по надзору в сфере здравоохранения, Федерального фонда
обязательного медицинского страхования, органов исполнительной власти
субъектов Российской Федерации в сфере охраны здоровья, Комитета
Государственной Думы по охране здоровья, Некоммерческого партнерства
«Национальная Медицинская Палата», образовательных учреждений
высшего профессионального образования, научного сообщества, главные
врачи медицинских организаций, оказывающих первичную медико-
санитарную помощь.
По итогам заседания рабочей группы утвержден комплекс
мероприятий, направленных на развитие первичной медико-санитарной
помощи
(далее
- Комплекс мероприятий). Комплексом мероприятий
предусмотрено
совершенствование
нормативно-правовой
базы,
регламентирующей организацию первичной медико-санитарной помощи,
развитие материально-технической базы и кадрового потенциала
медицинских организаций, оказывающих первичную медико-санитарную
помощь, подготовку и повышение квалификации медицинских кадров,
работающих в данных медицинских организациях, совершенствование
существующих и внедрение новых организационных технологий оказания
первичной медико-санитарной помощи, оптимизацию информационного
обмена и развитие электронного документооборота, оценку эффективности
деятельности медицинских организаций, оказывающих первичную медико-
санитарную помощь, а также мониторинг выполнения Комплекса
мероприятий.
Во всех субъектах Российской Федерации утверждены региональные
Комплексы мероприятий.
55
В целях совершенствования организации оказания первичной медико-
санитарной помощи приказом Минздрава России от 27 февраля 2016 года
№ 132н утверждены требования к размещению медицинских организаций
государственной системы здравоохранения и муниципальной системы
здравоохранения исходя из потребностей населения, направленные на
обеспечение доступности медицинской помощи населению, в том числе
сельскому, в медицинских организациях и их структурных подразделениях
государственной и муниципальной системы здравоохранения с учетом видов,
форм и условий оказания медицинской помощи.
Также приказом определены требования по транспортной доступности
медицинской помощи в экстренной и неотложной формах, а также по
обеспечению шаговой доступности до медицинских организаций,
оказывающих первичную медико-санитарную помощь. Определены
основные виды медицинских организаций и их структурных подразделений с
указанием рекомендуемой численности обслуживаемого ими населения.
В целях перспективного планирования развития сети медицинских
организаций и расчета нормативной потребности в объектах здравоохранения
на основе сложившейся региональной инфраструктуры здравоохранения,
учитывающей допустимый уровень обеспеченности
объектами
здравоохранения, разработаны и утверждены приказом Министерства
здравоохранения Российской Федерации от
8 июня
2016 г.
№ 358
методические рекомендации по развитию сети медицинских организаций
государственной системы здравоохранения и муниципальной системы
здравоохранения.
В методических рекомендациях даны разъяснения о распределении
медицинских организаций по трем уровням, необходимом для соблюдения
этапов оказания медицинской помощи, планирования рационального
размещения медицинских организаций в зависимости от административно-
территориальной принадлежности и вида медицинской помощи, а также
определения дифференцированных нормативов объема медицинской помощи
в рамках территориальных программ государственных гарантий бесплатного
оказания гражданам медицинской помощи.
В целях оценки инфраструктуры здравоохранения субъектов
Российской Федерации, в том числе сельских территорий, Минздравом
56
России совместно с субъектами Российской Федерации разработана
геоинформационная система, содержащая данные о дорожно-транспортной
сети и медицинских организациях и их структурных подразделениях всех
форм собственности и ведомственной принадлежности, участвующих в
реализации территориальных программ государственных гарантий
бесплатного оказания гражданам медицинской помощи.
Геоинформационная система стала основным инструментом для
анализа территориальной доступности медицинской помощи, позволила
выявить населенные пункты, находящиеся вне зоны медицинского
обслуживания медицинскими организациями, оказывающими первичную
медико-санитарную помощь, скорую и специализированную медицинскую
помощь, дала возможность субъектам Российской Федерации
совершенствовать порядки маршрутизации пациентов до ближайших
медицинских организаций, оказывающих медицинскую помощь
определенного вида.
В настоящее время данная система содержит информацию о более чем
157 тыс. населенных пунктов Российской Федерации с указанием
численности проживающего населения и почти
73,5 тыс. медицинских
организациях.
В 2016 году всеми субъектами Российской Федерации разработаны
«дорожные карты» по обеспечению доступности медицинской помощи в
населенных пунктах, находящихся вне зоны медицинского обслуживания,
утвержденные руководителями органов государственной власти в сфере
охраны здоровья субъектов Российской Федерации и согласованные
заместителями высшего
Минздравом России с декабря 2016 года совместно с Федеральным
фондом обязательного медицинского страхования, Федеральной службой по
надзору в сфере здравоохранения, Государственной корпорацией по атомной
энергии
«Росатом», органами исполнительной власти субъектов
Российской Федерации в сфере охраны здоровья и при поддержке
Администрации Президента Российской Федерации реализуется пилотный
проект «Бережливая поликлиника» (далее - «пилотный проект»).
Основная цель «пилотного проекта» - повышение удовлетворенности
населения регионов качеством оказания медицинской помощи путем
57
улучшения доступности медицинских услуг и улучшения условий оказания
медицинской помощи, а также повышение удовлетворенности медицинского
персонала условиями их труда.
Опыт проведенных «пилотных проектов» будет распространен на все
субъекты Российской Федерации.
Кроме того, Минздравом России в 2016 году продолжен мониторинг
эффективности мероприятий по снижению смертности, проводимых в
медицинских организациях, оказывающих первичную медико-санитарную
помощь, в рамках которого осуществляется еженедельный и ежемесячный
сбор информации, предоставляемой участковыми врачами-терапевтами
(фельдшерами) и врачами общей практики, обслуживающими население по
территориально-участковому принципу.
В
2016 году сформирован первый рейтинг участковых врачей-
терапевтов и врачей общей практики, оказывающих первичную медико-
санитарную помощь. Данный рейтинг предоставляет оценку эффективности
индивидуальной работы врачей-терапевтов в контексте особенностей
функционирования региональной системы здравоохранения, а также
позволяет оценить их вклад в улучшение системы здравоохранения в целом.
Обработаны данные по
46
665 врачам-терапевтам
85 субъектов
Российской Федерации, из них включено в рейтинг 37 607 врачей-терапевтов,
работающих на типичных по возрастной структуре населения участках.
Сформирован список из 500 лучших врачей из 69 субъектов Российской
Федерации.
Диспансеризация взрослого населения проводится во всех субъектах
Российской Федерации в соответствии с порядком, утвержденным приказом
Минздрава России от 3 февраля 2015 г. №36ан «Об утверждении порядка
проведения диспансеризации определенных групп взрослого населения».
По состоянию на 31 декабря 2016 года, первый этап диспансеризации
прошли более 22 млн человек (94 % от планируемого количества), из которых
более 6,2 млн человек прошли 2 этап, что составляет 83,7% от числа граждан,
направленных на 2 этап, и 28,3% от числа граждан, прошедших 1 этап.
По итогам диспансеризации 2016 года, 1 группу здоровья (не имеющих
заболеваний и минимальный набор факторов риска их развития) имеют около
30,9 % населения, 2 группу здоровья (высокий риск смерти при скрытом
58
течении болезни) - 18,3 %, 3 группу здоровья (заболевания, требующие
наблюдения врача) - 50,8 % населения.
Приказом Минздрава России от 9 декабря 2016 г. № 946н внесены
изменения в Порядок проведения диспансеризации определенных групп
взрослого населения, утвержденный приказом Минздрава России от
3 февраля 2015 г. № 36ан (далее - Порядок), в соответствии с которым для
повышения качества планирования и проведения диспансеризации
определенных групп взрослого населения уточнено плановое значение охвата
диспансеризацией населения, находящегося на медицинском обслуживании в
медицинской организации и подлежащего диспансеризации в текущем году -
не менее 21 % прикрепленного населения.
Кроме того, в связи с неблагоприятной эпидемиологической ситуацией
по ВИЧ-инфекции, в целях повышения охвата населения медицинским
освидетельствованием на ВИЧ-инфекцию указанный приказ предусматривает
дополнение задач фельдшера фельдшерского здравпункта или фельдшерско-
акушерского пункта и врача-терапевта при проведении диспансеризации
обязательным
информированием граждан
(в
возрасте
от
21 до 48 лет) о возможности данного освидетельствования с предоставлением
адресов медицинских организаций, в которых возможно осуществить
добровольное, в том числе анонимное, освидетельствование на ВИЧ-
инфекцию.
Иммунизация населения в рамках национального календаря
профилактических прививок в 2016 году
В 2016 году приказом Минздрава России № 370н внесены изменения
в национальный календарь профилактических прививок, утвержденный
приказом Минздрава России от 21 апреля 2014 г. № 125н, в части увеличения
возраста вакцинации против кори лиц, относящихся к группам риска, с 36 до
55 лет, а также в календарь профилактических прививок по эпидемическим
показаниям в части вакцинации против пневмококковой инфекции лиц
старше 60 лет, больных хроническими заболеваниями легких.
Профилактика, диагностика и лечение ВИЧ-инфекции, вирусных
гепатитов В и С
В Российской Федерации, по данным Федерального государственного
статистического наблюдения, в
2016 году случаи ВИЧ-инфекции были
59
впервые выявлены у
86 855 человек, что составило
59,2 на
100 тыс.
населения.
Основное бремя заболеваемости ВИЧ-инфекцией приходится
на возрастную группу 25-44 года и составляет 75,5 % от общего числа
впервые выявленных лиц с ВИЧ-инфекцией. При этом частота новых
случаев ВИЧ-инфекции в указанной возрастной группе выше среди мужчин -
54,4 %.
В специализированных медицинских организациях под диспансерным
наблюдением в течение 2016 года состояло 658 141 лицо, инфицированное
вирусом иммунодефицита человека, что на 13 % больше, чем в 2015 г.
(581 716 лиц с ВИЧ-инфекцией).
В 2016 году 259 787 пациентов получали антиретровирусную терапию
(далее - АРВТ), в сравнении с 2015 г. (216 981 человек) отмечался прирост
охвата АРВТ на 19,7 %. Охват АРВТ среди всех ВИЧ-инфицированных,
находящихся под диспансерным наблюдением в 2016 г. составил 39,5 %, что
на 5,9 % выше значений показателя в 2015 году (37,3 %).
Благодаря проведению комплекса профилактических мер,
Российская Федерация за 10 лет вышла в мировые лидеры по остановке
вертикального пути передачи ВИЧ-инфекции. По данным Федерального
государственного статистического наблюдения в
2016 году от ВИЧ-
инфицированных матерей родилось
15 989 детей, из них только у
281 ребенка была подтверждена ВИЧ-инфекция. Таким образом, риск
вертикальной передачи вируса иммунодефицита от инфицированных матерей
детям составляет по итогам года 1,7 %.
В целях формирования комплексных подходов, направленных на
предупреждение распространения ВИЧ-инфекции в Российской Федерации,
на основании Указа Президента Российской Федерации от 1 июня 2012 г.
№ 761 «О Национальной стратегии действий в интересах детей на
2012-2017 годы» при участии экспертного сообщества и общественных
организаций, Минздравом России совместно с федеральными органами
исполнительной
власти
разработана
Государственная
стратегия
противодействия распространению ВИЧ-инфекции в Российской Федерации
на период до 2020 года и дальнейшую перспективу (далее - Государственная
стратегия),
которая утверждена распоряжением Правительства
60
Российской Федерации от
20 октября
2016 г.
№ 2203-р, и определяет
основные направления государственной политики Российской Федерации в
области противодействия распространению ВИЧ-инфекции на период до
2020 года и дальнейшую перспективу.
При разработке
Государственной
стратегии
учитывались
международные обязательства Российской Федерации и международные
подходы в противодействии распространению ВИЧ-инфекции.
Реализация Государственной стратегии при сохранении текущего
уровня финансирования позволит к 2020 году:
повысить информированность населения в возрасте
18-49 лет
по вопросам профилактики ВИЧ-инфекции до 93 %;
увеличить охват населения медицинским освидетельствованием
на ВИЧ-инфекцию до 24 %;
увеличить долю лиц, зараженных вирусом иммунодефицита человека,
состоящих под диспансерным наблюдением, от общего числа лиц,
зараженных вирусом иммунодефицита человека до 90 %;
увеличить долю лиц, зараженных вирусом иммунодефицита человека,
получающих антиретровирусную терапию, от общего числа лиц, зараженных
вирусом иммунодефицита человека, до 38,3 %;
увеличить долю лиц, зараженных вирусом иммунодефицита человека,
получающих антиретровирусную терапию, от общего числа лиц, зараженных
вирусом иммунодефицита человека, состоящих под диспансерным
наблюдением, до 56 %;
снизить риск передачи ВИЧ-инфекции от матери к ребенку;
снизить
дискриминацию
лиц,
инфицированных
вирусом
иммунодефицита человека, в семье, в общественной жизни, в области
занятости (выбор сферы деятельности (профессии) и трудоустройство) и
здравоохранения;
усовершенствовать систему эпидемиологического контроля (надзора)
за
распространением
ВИЧ-инфекции
среди
населения
Российской Федерации.
В соответствии с пунктом
2 распоряжения Правительства
Российской Федерации от 20 октября 2016 г. № 2203-р Минздравом России
представлен в Правительство Российской Федерации проект распоряжения
61
Правительства Российской Федерации об утверждении плана мероприятий по
реализации Государственной стратегии противодействия распространению
ВИЧ-инфекции в Российской Федерации на период до
2020 года и
дальнейшую перспективу.
План мероприятий по реализации Государственной стратегии состоит
из 7 разделов, которые соответствуют задачам Государственной стратегии
и включает 36 мероприятий.
В реализации мероприятий Плана примут участие 23 федеральных
органа исполнительной власти, все субъекты Российской Федерации,
Общероссийский союз
«Федерация независимых профсоюзов России»
и Общероссийского объединения работодателей
«Российский союз
промышленников и предпринимателей».
В 2016 году Минздравом России совместно с экспертами разработан
обобщенный план первоочередных мероприятий по противодействию
распространению ВИЧ-инфекции (далее - Обобщенный план).
На основе Обобщенного плана высшими органами исполнительной
власти субъектов Российской Федерации разработаны с учетом региональных
особенностей, согласованы с главным внештатным специалистом
Министерства здравоохранения Российской Федерации по проблемам
диагностики и лечения ВИЧ-инфекции и утверждены планы первоочередных
мероприятий по противодействию распространению ВИЧ-инфекции в
субъектах Российской Федерации на 2016-2017 гг. (далее - Планы субъектов
Российской Федерации).
Обобщенным планом предусмотрены целевые показатели
эффективности по каждому мероприятию. Минздравом России разработана и
внедрена система мониторинга реализации Планов субъектов
Российской Федерации.
В целях повышения доступности антиретровирусной терапии в рамках
реализации Государственной стратегии Минздрав России в
2016 году
приступил к реализации комплекса мероприятий по снижению цен на
антиретровирусные лекарственные препараты (далее - АРВП), а именно:
централизация государственных закупок АРВП;
широкое применение воспроизведенных лекарственных препаратов;
заключение соглашений по цене;
62
обеспечение бесперебойных поставок лекарственных препаратов;
разработка Федерального регистра лиц, инфицированных вирусом
иммунодефицита человека.
Одним из приоритетных направлений работы по предупреждению
распространения ВИЧ-инфекции является информирование населения путем
проведения масштабных коммуникационных кампаний, целью которых
является информирование и мотивация к тестированию на ВИЧ, изменение
отношения к ВИЧ-позитивным лицам.
В 2016 году с целью профилактики распространения ВИЧ-инфекции
был реализован ряд акций и мероприятий на федеральном и региональном
уровнях. Субъектами Российской Федерации мероприятия проводились в
рамках доведенных межбюджетных трансфертов на реализацию мероприятий
по профилактике ВИЧ-инфекции и гепатитов B и C согласно приказу
Министерства
здравоохранения
Российской
Федерации
от
12 февраля
2016 г.
№ 113 «О передаче Министерством здравоохранения
Российской
Федерации полномочий получателя средств федерального
бюджета по перечислению межбюджетных трансфертов в форме иных
межбюджетных трансфертов на реализацию мероприятий по профилактике
ВИЧ-инфекции и гепатитов B и C».
Министерством здравоохранения Российской Федерации в течение
2016 года осуществлялись поддержка, обновление и продвижение интернет-
портала по профилактике ВИЧ-инфекции, вирусных гепатитов В и С
(o-spide.ru). Средняя посещаемость сайта составила 2,6 тыс. пользователей в
сутки.
По инициативе Минздрава России и Фонда социально-культурных
инициатив под патронажем С.В. Медведевой с 10 по 20 мая 2016 года
проведена Всероссийская акция по борьбе с ВИЧ-инфекцией, в рамках
которой было организовано бесплатное анонимное тестирование на ВИЧ-
инфекцию для желающих граждан.
Ключевым мероприятием Всероссийской акции стал Открытый
студенческий форум, прошедший
14 мая
2016 года в образовательных
организациях высшего образования в г. Москве - МГУ, МГИМО, г. Санкт-
Петербурге
- СпбГУ, Иркутской области
- Иркутский государственный
университет, Кемеровской области
- Кемеровский государственный
63
университет, Свердловской области - Уральский федеральный университет,
Новосибирской области
- Новосибирский государственный университет,
Республике Татарстан - Казанский федеральный университет.
Всего в акции приняло участие более 1 230 тыс. человек. Проведено
585 лекций, семинаров и круглых столов.
Всего за время проведения акции в средствах массовых коммуникаций
было более
1200 упоминаний ВИЧ, из них более
700 упоминаний,
непосредственно посвященных акции. В Instagram количество хештегов
акции составило более 2,5 тыс. человек.
Вторая акция, приуроченная к Всемирному дню борьбы со СПИДом,
прошла 28 ноября - 4 декабря 2016 г.
В рамках Всероссийской акции «Стоп ВИЧ/СПИД» 2 декабря 2016 г. по
всей стране организован Всероссийский открытый он-лайн урок
«День единых действий по информированию детей и молодежи против ВИЧ/
СПИДа «Знание - Ответственность - Здоровье».
В течение Всероссийской акции
«Стоп ВИЧ/СПИД» на базе
МГУ имени М.В. Ломоносова прошли мастер-классы и лектории по
актуальным
вопросам
психолого-педагогического
сопровождения
профилактики ВИЧ-инфекции с последующей трансляцией данных
мероприятий в сети Интернет.
Проведена Всероссийская неделя бесплатного экспресс-тестирования
на ВИЧ-инфекцию с обязательным до- и послетестовым консультированием.
Всероссийскую акцию «Стоп ВИЧ/СПИД» поддержали высшие и средние
учебные заведения различных городов Российской Федерации.
28-29 ноября 2016 года Всероссийскую акцию «Стоп ВИЧ/СПИД»
открыл II Форум для специалистов по профилактике и лечению ВИЧ/СПИДа
в Москве, в котором приняло участие более 250 экспертов. В рамках Форума
награждены победители проведенного Министерством здравоохранения
Российской Федерации конкурса «Лучший СПИД-центр».
В течение
2016
года
Министерством здравоохранения
Российской Федерации в рамках федеральной коммуникационной кампании
по профилактике ВИЧ-инфекции в 10 регионах с наивысшими показателями
заболеваемости и пораженности населения ВИЧ-инфекцией проведены
2-недельные акции по тестированию на ВИЧ-инфекцию: Иркутск, Кемерово,
64
Барнаул, Челябинск, Екатеринбург, Пермь, Уфа, Саратов, Казань и Нижний
Новгород (23 467 человек).
В соответствии с пунктом
2 распоряжения Правительства
Российской Федерации от 20 октября 2016 г. № 2203-р Минздравом России
представлен в Правительство Российской Федерации план мероприятий по
реализации Государственной стратегии противодействия распространению
ВИЧ-инфекции в Российской Федерации на период до
2020 года и
дальнейшую перспективу. Планом предусмотрено мероприятие по
актуализации положения о Координационном совете по вопросам
ВИЧ/СПИДа при Министерстве здравоохранения Российской Федерации и
состава Координационного совета по вопросам ВИЧ/СПИДа при
Министерстве здравоохранения Российской Федерации в первом полугодии
2017 года. В состав Координационного совета включены представители
Минздрава России, МВД России, МИД России, Минтруда России, Минюста
России, Минэкономразвития России, Минфина России, Минобрнауки России,
Минобороны России, ФМБА России, ФСИН России, Росздравнадзора,
Росмолодежи, Роспотребнадзора, органов государственной власти субъектов
Российской Федерации в сфере охраны здоровья, социально
ориентированных некоммерческих организаций.
Разработаны методические рекомендации по обеспечению доступа
социально ориентированных некоммерческих организаций (далее - СО НКО)
к реализации мероприятий по профилактике ВИЧ, вирусных гепатитов В и С.
Методические рекомендации размещены на интернет-портале o-spide.ru.
Кроме того, в рамках федеральной коммуникационной кампании по
профилактике ВИЧ-инфекции, Министерством здравоохранения Российской
Федерации реализован ряд мероприятий, включающих:
• создание и размещение программ, сюжетов и рубрик:
на федеральных телеканалах: НТВ, ТВЦ, Россия 24, Звезда, Наука 2:0,
Страна, L!FE. Общий объем: 65 выходов, 674 мин;
на региональном телевидении: около 1000 минут в 10 приоритетных
регионах;
• размещение рекламных роликов в
10 регионах. Общий объем
размещения: 35000 TRP's 30 для населения старше 18 лет;
65
• создание и размещение документального фильма на «России 24».
Общий объем: 20 мин., 2 показа;
• специальный проект на 4 федеральных телеканалах: СТС, Домашний,
Че, СТС-Love. Общий объем: 157 мин., 940 выходов;
• эфир программы на ОТР с включениями в режиме телемоста из
3 регионов. Общий объем: 53 мин;
• специальные проекты на Интернет-ресурсах kp.ru
(12 статей,
2 инфографики, опрос, общее количество просмотров всех страниц проекта:
263 764, уникальных просмотров
-
226
132) и life.ru
(3 статьи,
3 инфографики, 3 видео, общее количество просмотров всех страниц проекта:
87 275, уникальных просмотров - 72 607);
• эфир на радио Вести FM. Общий объем: 35 мин;
• создание материалов в печатных изданиях: МК, МК+ТВ, АиФ, КП
толстушка, Известия, Российская газета, Новая газета, Спорт Экспресс.
Общий объем: 20 полос А2;
• размещение 2 роликов в сети Интернет. Более 1 млн просмотров.
Реализованы различные акции и мероприятия:
• 2-х недельные акции по тестированию на ВИЧ-инфекцию в крупных
торговых центрах в 10 регионах: Иркутск, Кемерово, Барнаул; Челябинск,
Екатеринбург, Пермь, Уфа, Саратов, Казань, Нижний Новгород, Москва.
Общее количество протестированных: более 23,5 тысяч человек;
• проведен конкурс «Лучший СПИД-центр». Подано более 160 заявок
из 59 субъектов Российской Федерации в 7 номинациях;
• интеграция темы в массовое мероприятие с организацией
тестирования на ВИЧ в Москве в ТРЦ «Вегас», с трансляцией на телеканале
МУЗ. Общий объем: 2 часа, 3 показа;
• проведение опроса общественного мнения на предмет изучения
уровня информированности граждан по вопросам ВИЧ-инфекции, вирусных
гепатитов В и С среди 1500 респондентов в 10 регионах, который показал,
что большинство населения Российской Федерации располагает той или иной
информацией о ВИЧ-инфекции.
Приоритетными с точки зрения работы по профилактике
ВИЧ-инфекции остаются ключевые группы населения, доступ к которым
66
возможен только при участии социально ориентированных некоммерческих
организаций.
Заместителем Председателя Правительства Российской Федерации
О.Ю. Голодец от 23 мая 2016 г. № 3468п-П44 утвержден комплекс мер,
направленных на обеспечение поэтапного доступа СО НКО,
осуществляющих деятельность в социальной сфере, к бюджетным средствам,
выделяемым на предоставление социальных услуг населению, на
2016-2020 годы.
Минздравом России выполнена работа по обобщению лучшей практики
и разработаны методические рекомендации по обеспечению доступа СО НКО
к предоставлению услуг в рамках государственной программы по основному
мероприятию «Профилактика ВИЧ-инфекции, вирусных гепатитов В и С»,
реализации
региональных
программ развития
здравоохранения.
Методические рекомендации размещены на официальном сайте Минздрава
России в сети «Интернет» (rosminzdrav.ru), Интернет-портале о профилактике
ВИЧ/СПИДа в России (o-spide.ru) и направлены в субъекты Российской
Федерации для использования в работе.
Согласно подпункту
«д» пункта
2 Приложения
6
«Правила
предоставления и распределения субсидий из федерального бюджета
бюджетам субъектов Российской Федерации и г. Байконура на реализацию
отдельных мероприятий государственной программы Российской Федерации
«Развитие здравоохранения»» к государственной программе предусмотрено
финансовое обеспечение реализации мероприятий по профилактике ВИЧ-
инфекции и гепатитов B и C, в том числе с привлечением к реализации
указанных мероприятий СО НКО.
67
Формирование здорового образа жизни
В 2016 году Министерством продолжалась работа по формированию
здорового образа жизни граждан Российской Федерации, включающая
подготовку нормативных правовых актов и реализацию мер по профилактике
алкоголизма и наркомании, противодействию потребления табака,
популяризации культуры здорового питания, спортивно-оздоровительных
программ.
В 2016 году была создана межведомственная рабочая группа по
разработке системы социально- экономической мотивации граждан и
работодателей к сохранению и укреплению здоровья населения
Российской Федерации. План мероприятий, в соответствии с которым
межведомственная рабочая группа осуществляет свою деятельность,
направлена на установление дополнительных гарантий прохождения
гражданами диспансеризации, а также стимулов к добровольному принятию
гражданами обязательств по ведению здорового образа жизни и отказа от
вредных привычек
(потребление алкогольной и табачной продукции,
пищевых продуктов, содержащих большое количество добавленного сахара).
Запланированы мероприятия, стимулирующие к увеличению физической
активности населения, повышению информированности о рисках развития
неинфекционных заболеваний, в том числе посредством оптимизации
подготовки соответствующих специалистов для работы в системах
здравоохранения и образования.
План мероприятий предусматривает повышение эффективности
мониторинга в сфере общественного здоровья, осуществляемого органами
государственной власти.
Планируется, что корпоративные практики, направленные на
повышение социально-экономической мотивации к сохранению и
укреплению здоровья, наиболее удачные из которых распространяются
совместно с Российским союзом промышленников и предпринимателей и
Федерацией независимых профсоюзов России.
По данным Всероссийского центра изучения общественного мнения,
распространенность табакокурения среди взрослого населения благодаря
68
введению антитабачного законодательства снизилась с 41% в 2010 году до
32% в 2016 году.
В 2016 году был разработан проект Концепции осуществления
государственной политики противодействию потребления табака на 2017 -
2022 годы и дальнейшую перспективу (далее - Концепция), которая включает
принципиально новые подходы к реализации мероприятий, направленных на
противодействие потреблению табака.
В основу Концепции положен анализ результатов Концепции
осуществления государственной политики противодействию потребления
табака на 2010 - 2015 годы, а также опыт иностранных государств.
Концепция разработана в соответствии со статьей
5 Рамочной
конвенции Всемирной организации здравоохранения по борьбе против табака
и включает в себя следующие меры:
защиту государственной политики предотвращения потребления табака
от влияния табачных организаций, недопущение установления органами
государственной власти любых партнерских отношений с табачными
организациями и преференциального режима для табачных организаций;
повышение акцизов на табачные изделия до среднего уровня среди
стран региона ВОЗ;
введение налога на розничную продажу электронных сигарет, запрет их
выкладки, рекламы и стимулирования, а также потребления в местах, где
запрещено курение табака;
введение
«экологического» налога на сигареты с фильтром и без
фильтра;
установление требований к упаковке табачной продукции:
унифицированный размер и стандартный цвет, без возможности размещения
товарных знаков и информации, стимулирующей продажу и потребление
табака (простая упаковка);
введение запрета на использование при производстве табачных изделий
ингредиентов со вкусами пищевых продуктов (ароматизаторов) и красителей,
а также добавок, усиливающих эффект привыкания;
возможность реализации на территории Российской Федерации
исключительно сигарет с пониженной воспламеняющей способностью;
69
невозможность использования в организациях общественного питания
изделий, которые используются для вдыхания продуктов горения, нагревания
или испарения табака, а также вдыхания различных смесей (в том числе
кальянов);
введение требований, ограничивающих территориальную доступность
табачных изделий в городской местности, предусматривающих возможность
розничной продажи табачной продукции только в торговых объектах общей
площадью не менее 50 квадратных метров;
предотвращение распространения новых форм и видов табачной
продукции, в том числе запрет производства, ввоза и обращения
некурительных табачных изделий;
обеспечение условий, при которых доступ к табачной продукции для
нового поколения (граждан, родившихся после 2015 года) на протяжении
всей их жизни будет невозможен.
Принят и действует Технический регламент Таможенного союза
«Технический регламент на табачную продукцию»
(ТР ТС
035/2014),
которым установлено, что при реализации табачной продукции не
допускается использование листов-вкладышей, размещенных внутри
потребительской упаковки, прикрепленных снаружи или приложенных к
такой упаковке, за исключением упаковки, на которую невозможно нанести
информацию для потребителя.
В соответствии с указанным Техническим регламентом
Предупреждение о вреде потребления табачных изделий должно
располагаться на верхних частях лицевой и обратной основных сторон
потребительской упаковки табачной продукции
(на обратной стороне
допускается его размещение снизу, если оно перекрывается акцизной маркой)
и должно занимать не менее 50 % площади этих сторон.
В Российской Федерации на пачках появится номер Всероссийской
бесплатной консультативной телефонной линии по отказу от табака.
На тонких пачках (обычно предназначенных для женщин) из-за их
конструктивных особенностей и в целях сохранения видимости
предупреждения, оно будет уменьшено по высоте, а освободившаяся
площадь окрашена цветом, соответствующим цвету Panton 448C, на фоне
70
которого будет размещен текст предупреждения. Именно такой цвет признан
самым неприятным для курильщиков и используется в Австралии.
Информация о содержании системных ядов, канцерогенных и
мутагенных веществ наносится на боковую поверхность потребительской
упаковки табачной продукции цветом, контрастным по отношению к
основному цвету потребительской упаковки и должна занимать не менее
17 % поверхности площади боковой стороны потребительской упаковки
табачной продукции.
В 2016 году были обнародованы данные Глобального обследования
потребления табака среди молодежи (GYTS-2015), позволившего выявить
общую закономерность,
выраженную
в
резком
снижении
распространенности курения табака в 2-3 раза, а количества потенциальных
курильщиков в будущем - в 3,5 раза.
Таким образом, в результате политики, направленной на снижение
потребления табака в Российской Федерации, в последние годы практически
достигнуты темпы снижения распространенности потребления табака, доли
граждан, подвергающихся воздействию табачного дыма, и повышения
осведомленности населения о рисках для здоровья.
Принят приказ Минздрава России от
15 ноября
2016 г.
№ 859н
«Об утверждении Методики проведения мониторинга и оценки
эффективности реализации мероприятий, направленных на предотвращение
воздействия окружающего табачного дыма и сокращение потребления
табака».
Минздрав России в 2016 году обеспечивал реализацию Концепции
государственной политики по снижению масштабов злоупотребления
алкогольной продукцией и профилактики алкоголизма среди населения
Российской Федерации на период до 2020 года и иных стратегических
документов, направленных на противодействие употреблению алкогольной
продукции.
В соответствии с пунктом 17 плана мероприятий («дорожная карта») по
стабилизации ситуации и развитию конкуренции на алкогольном рынке издан
приказ Минздрава России от 30 июня 2016 г. № 448н «Об утверждении
Концепции по информированию населения Российской Федерации о вреде
злоупотребления алкоголем».
71
Указанная концепция определяет цели и задачи реализации
государственной политики по снижению масштабов злоупотребления
алкогольной продукцией и профилактике алкоголизма среди населения
Российской Федерации, представляет собой систему направлений по
развитию информирования и оповещения населения о вреде, причиняемом
алкоголем здоровью, семейному благополучию и духовным ценностям
человека.
Проблема здорового питания населения сохраняет свое приоритетное
значение в обеспечении здорового образа жизни. В целях укрепления
здоровья детского и взрослого населения, профилактики неинфекционных
заболеваний и состояний, обусловленных недостатком микронутриентов,
приказом Министерства здравоохранения от
19 августа
2016 г.
№ 614 утверждены Рекомендации по рациональным нормам потребления
пищевых продуктов, отвечающих современным требованиям здорового
питания.
Минздрав России проработал законодательные инициативы,
направленные на:
внесение изменений в статью 15 Федерального закона «О качестве и
безопасности пищевых продуктов», в части обогащения поваренной соли и
отдельных продуктов, для приготовления которых используется поваренная
соль, йодом. Указанный проект федерального закона, в случае его принятия,
предоставит возможность решения на популяционном уровне проблемы
йододефицита, наблюдающегося у подрастающего поколения;
внесение изменений в Уголовный кодекс Российской Федерации и
Кодекс Российской Федерации об административных правонарушениях,
направленный на повышение уголовной и административной
ответственности, установленной за действия, препятствующие деятельности
медицинских работников по оказанию ими медицинской помощи. Данный
проект федеральный закона, в случае его принятия, обеспечит престиж
медицинской профессии, создаст дополнительные гарантии жизни и здоровья
медицинских работников.
Минздравом России подготовлен проект Стратегии формирования
здорового образа жизни населения, профилактики и контроля
неинфекционных заболеваний (далее - Стратегия). Наличие стратегического
72
документа, направленного на решение указанных задач, утвердит
обязательность и приоритетность мер формирования здорового образа жизни
населения, профилактики и контроля неинфекционных заболеваний.
Положения Стратегии определяют приоритеты и основные
направления государственной политики и нормативно-правового
регулирования в сфере общественного здоровья, реализуемые на основе
комплексных планов и программ формирования здорового образа жизни,
профилактики и контроля неинфекционных заболеваний путем тесного
взаимодействия основных ветвей власти, секторов экономики,
государственных, муниципальных и общественных организаций с целью
создания в стране единого профилактического пространства для увеличения
продолжительности здоровой и активной жизни, реализации жизненного
потенциала граждан, снижения уровня инвалидности и смертности.
В 2016 году была реализована информационно-коммуникационная
кампания, направленная на профилактику неинфекционных заболеваний,
популяризацию здорового образа жизни, здорового питания, отказ от
потребления табака и алкоголя.
Реализован специальный комплексный проект по профилактике
неинфекционных заболеваний.
В рамках проекта были созданы и размещены
23 программы и
интервью с ведущими специалистами Минздрава России по различным
тематикам здорового образа жизни общим хронометражем 212 минут на
федеральных телеканалах «НТВ», «Россия 1», «РЕН-ТВ». На телеканале
«Россия 1» только охват программы «Прямой эфир» составил 7 млн зрителей,
а программу «О самом главном» посмотрело около 2,9 млн человек.
Реализовано 2 специальных проекта на интернет-ресурсах Gazeta.ru и
Kp.ru. В рамках спецпроекта на интернет-ресурсе Gazeta.ru был создан
специальный подраздел «Здоровая Россия», направленный на повышение
уровня информированности граждан Российской Федерации по вопросам
профилактики неинфекционных заболеваний, в котором было размещено
4 статьи. В целом, спецпроект охватил более
79 тыс. уникальных
посетителей, количество показов анонсирующего материала составило более
13,6 млн. В рамках спецпроекта на интернет-ресурсе Kp.ru был создан раздел
«Минздрав предупреждает», в котором было размещено
7 статей по
73
вопросам профилактики неинфекционных заболеваний. В целом материалы
спецпроекта были просмотрены более 132 тыс. раз, анонсирование составило
более
9,7 млн показов, было проведено
2 опроса и разработано
2 инфографики.
На радиостанциях «Вести ФМ» и «Русская служба новостей» вышли в
эфир
5 программ, посвященных здоровому образу жизни, общим
хронометражем 140 минут.
В газетах «Московский комсомолец» и «Аргументы и Факты» в тираж
вышло 18 публикаций общим объемом
12 полос с информационными
материалами по различным темам профилактики неинфекционных
заболеваний.
В
2016 году проводилась работа по обновлению, развитию,
продвижению и поддержке Интернет-портала Минздрава России о здоровом
образе жизни takzdorovo.ru. С начала 2016 года было размещено 216 статей,
112 авторских колонок,
280 новостей,
28 опросов,
14 тестов, прошло
14 онлайн-конференций. Средняя суточная посещаемость составила более
чем 21 тыс. пользователей.
Продолжилось развитие единой федеральной телефонной справочной
службы Минздрава России по формированию здорового образа жизни у
населения Российской Федерации
(8-800-200-0-200). Среднее количество
вызовов поступивших на линию в месяц достигало более 4 000. 52 % от всего
числа принятых и обработанных обращений поступила по теме «Риски
потребления алкоголя и профилактика алкогольной зависимости»,
29 %
позвонивших вызвала интерес тема
«Риски потребления табака и
профилактика табачной зависимости»,
10 %
-
«Риски потребления
наркотиков и профилактика наркотической зависимости»,
4 % граждан
интересовались темой «О здоровом питании» и 5 % заинтересовала тема
«Центры здоровья».
Проведен VII Международный форум по профилактике
неинфекционных заболеваний и формированию здорового образа жизни «За
здоровую жизнь».
В целях своевременного информирования о деятельности Минздрава
России на его официальном сайте в 2016 году было размещено около
1 700 новостных материалов (из них более 1 100 региональных) и обработано
74
более 1,5 тыс. запросов редакций СМИ. Общее количество подписчиков
официальных страниц Минздрава России в социальных сетях и микроблогах
(Вконтакте, Facebook, Одноклассники, Twitter) в общей сложности превысило
87 тыс. Для расширения возможностей участия граждан в дискуссии о
проектах, разрабатываемых Минздравом России, на сайте regulation.gov.ru
размещено для общественного обсуждения более
1,3 тыс. проектов
нормативных правовых актов.
75
подраздел
7.2
Специализированная,
в
том
числе
высокотехнологичная, медицинская помощь
Реализация
мероприятий по совершенствованию оказания
специализированной медицинской помощи в 2016 году осуществлялась в
рамках Государственной программы и региональных программ развития
здравоохранения субъектов Российской Федерации.
Реализация мероприятий, направленных на совершенствование
медицинской помощи больным с сосудистыми заболеваниями
В основу мероприятий по совершенствованию медицинской помощи
больным с сосудистыми заболеваниями положен принцип расширения
создаваемой на базе региональных медицинских организаций сети
первичных сосудистых отделений и региональных сосудистых центров,
на базе которых возможно проведение всех видов интервенционных методов
лечения и системного тромболизиса при острой сосудистой патологии,
а также обеспечение в региональных сосудистых центрах работы
рентгеноперационных в круглосуточном режиме.
Основной задачей указанных отделений и центров является
обеспечение в возможно короткие сроки качественной специализированной
медицинской помощью пациентов с острой сосудистой патологией с
возможностью использования при ее оказании системного тромболизиса и
наиболее востребованных видов интервенционных методов лечения, таких
как стентирование и баллонная ангиопластика коронарных артерий.
В Российской Федерации в
2012 году функционировало
84 региональных сосудистых центра и 202 первичных сосудистых отделения.
В 2016 году число региональных сосудистых центров достигло
134,
количество первичных сосудистых отделений (ПСО) - 459. Таким образом, с
2012 года число региональных сосудистых центров выросло в 1,6 раза, а
ПСО - в 2,3 раза.
Открытие новых региональных сосудистых центров и первичных
сосудистых отделений позволило увеличить число госпитализированных
пациентов с острым коронарным синдромом и острыми нарушениями
мозгового кровообращения в 2,4 раза в 2016 году по сравнению с 2012 годом
76
(число пролеченных составило в
2016 году
-
1 074,6 тыс. человек) и
расширить практику применения тромболитической терапии, в том числе на
догоспитальном этапе, увеличить количество оперативных вмешательств со
стентированием коронарных артерий.
Так, число чрескожных коронарных вмешательств выросло с 75,4 тыс. в
2012 году до 153,9 тыс. в 2015 году (рост в 2 раза). Кроме того, по данным
мониторинга реализации региональных планов по снижению смертности
населения от ишемической болезни сердца и цереброваскулярных болезней,
за январь - декабрь
2016 года в Российской Федерации по сравнению с
аналогичным периодом
2015 года доля больных, которым выполнен
тромболизис при остром коронарном синдроме и ишемическом инсульте,
выросла на 25,5 % и на 8,0 % соответственно, а применение ангиопластик
коронарных артерий при остром коронарном синдроме увеличилось
на 11,3 %.
Разработаны алгоритмы первой помощи для населения при остром
коронарном синдроме и остром нарушении мозгового кровообращения, а
также алгоритмы для врачей и фельдшеров бригад скорой медицинской
помощи по первоочередным мерам, проводимым пациентам с острым
коронарным синдромом и острым нарушением мозгового кровообращения,
включая информацию об оптимальной маршрутизации таких пациентов.
Разработанные алгоритмы и памятки доведены до всех субъектов
Российской Федерации.
В 2016 году под руководством главных внештатных специалистов
кардиолога, нейрохирурга и невролога Минздрава России были
осуществлены выезды специалистов в более чем
40 регионов в целях
оказания организационно-методической помощи по вопросам организации
медицинской помощи больным с сердечно-сосудистыми заболеваниями.
Реализация мероприятий, направленных на совершенствование
оказания медицинской помощи больным онкологическими заболеваниями
В рамках мероприятий, направленных на совершенствование оказания
медицинской помощи больным с онкологическими заболеваниями, в
субъектах Российской Федерации сформирована система оказания
онкологической помощи населению, ориентированная на раннее выявление
77
онкологических заболеваний и проведение специализированного
комбинированного противоопухолевого лечения.
Темпы снижения смертности от новообразований в субъектах
Российской Федерации в определенной мере зависят от эффективности
работы первичного звена здравоохранения, направленной на формирование у
населения приверженности к здоровому образу жизни и профилактику
злокачественных новообразований, в том числе с использованием выездных
форм работы и телемедицинского консультирования.
В соответствии с индивидуальными планами, разработанными
в 2015-2016 годах в регионах и согласованными с главным внештатным
специалистом онкологом Минздрава России, предусмотрена реализация
комплекса мер, направленных, в первую очередь, на ранее выявление
злокачественных новообразований, увеличение показателя пятилетней
выживаемости и снижение одногодичной летальности онкологических
больных. Одногодичная летальность снизилась в 2016 году с 23,6 до 23,2 %
(за год на 1,7 %); с 2010 года - на 18,9 %. Пятилетняя выживаемость в
2016 году выросла с 52,9 до 53,3 % (за год на 0,8 %); с 2010 года - на 4,5 %.
Реализация мероприятий, направленных на активное раннее выявление
больных туберкулезом и обеспечение для них полноценного курса лечения
В 2016 году в рамках реализации мероприятий по совершенствованию
медицинской помощи больным туберкулезом продолжена работа,
направленная на активное раннее выявление больных туберкулезом и
обеспечение их необходимым лечением, что способствовало улучшению
эпидемиологической обстановки по туберкулезу в Российской Федерации.
В Российской Федерации за последние
8 лет заболеваемость
туберкулезом сократилась более чем на 30%.
С 2012 по 2016 годы отмечено значительное снижение смертности от
туберкулеза на 26,4 % с 12,5 до 9,2 на 100 тыс. населения.
В субъектах Российской Федерации проводились мероприятия:
по улучшению материально-технического оснащения лабораторий
медицинских организаций фтизиатрического профиля;
по обеспечению противотуберкулезными и антибактериальными
препаратами для лечения больных туберкулезом с множественной
лекарственной устойчивостью возбудителя.
78
В рамках реализации мероприятий,
направленных
на
совершенствование медицинской помощи больным туберкулезом, в
2016 году
85 субъектам Российской Федерации предоставлены иные
межбюджетные трансферты на финансовое обеспечение закупок
антибактериальных и противотуберкулезных лекарственных препаратов
(второго ряда), применяемых при лечении больных туберкулезом с
множественной
лекарственной
устойчивостью
возбудителя,
и
диагностических средств для выявления, определения чувствительности
микобактерии туберкулеза и мониторинга лечения больных туберкулезом с
множественной лекарственной устойчивостью возбудителя на общую сумму
3
131
603,1 тыс. рублей. Кроме того, бюджетам
19 субъектов
Российской Федерации перечислены субсидии на оснащение
противотуберкулезных учреждений оборудованием в соответствии с
порядками оказания медицинской помощи, на общую сумму 990 000 тыс.
рублей.
Оснащение лабораторий медицинских организаций фтизиатрического
профиля современным диагностическим оборудованием позволило широко
внедрить новейшие технологии ускоренного выявления лекарственной
устойчивости возбудителя.
По данным мониторинга реализации мероприятий региональных
планов по снижению смертности населения от туберкулеза в 2016 году, охват
тестированием лекарственной чувствительности микобактерии туберкулеза у
больных с впервые выявленным туберкулезом
(бактериовыделителей)
составил 95,8 %, в том числе 91,4 % больных обследованы молекулярно-
генетическими методами исследований.
Пунктом 3 статьи 4 Федерального закона от 3 июля 2016 г. № 286-ФЗ
«О внесении изменений в федеральный закон
«Об обязательном
медицинском страховании в Российской Федерации» и отдельные
законодательные акты Российской Федерации» внесены изменения в статью
43 Федерального закона от 21 ноября 2011 г. № 323-ФЗ «Об основах охраны
здоровья граждан в Российской Федерации» (далее - Федеральный закон),
предусматривающие ведение с 1 января 2017 года Федерального регистра
лиц, больных туберкулезом, в целях организации оказания медицинской
помощи, включая обеспечение лекарственными препаратами для
79
медицинского применения, при отдельных заболеваниях, указанных в части 1
статьи 43 Федерального закона.
В 2016 году Минздравом России проведена масштабная работа по
разработке и внедрению Федерального регистра лиц, больных туберкулезом.
Проведена пилотная апробация указанного регистра в
15 субъектах
Российской Федерации. Завершается внедрение Федерального регистра лиц,
больных туберкулезом, во всех субъектах Российской Федерации.
В целях повышения знаний специалистов фтизиатрической службы,
обмена опытом и перспективными научными достижениями, формированию
консолидированной позиции по вопросам совершенствования медицинской
помощи больным туберкулезом, развитию научных исследований во
фтизиатрии и внедрению инноваций в практику в течение 2016 года был
проведен ряд научно-практических конференций, круглых столов и выездных
совещаний.
Реализация мероприятий, направленных на совершенствование
оказания медицинской помощи пострадавшим при дорожно-транспортных
происшествиях
Создана система этапного оказания медицинской помощи
пострадавшим дорожно-транспортных происшествиях
(далее
- ДТП) в
зависимости от степени тяжести полученных травм, позволяющая обеспечить
оказание медицинской помощи пострадавшим в ДТП квалифицированными
специалистами на месте ДТП, во время доставки пострадавших в
медицинские организации и в медицинских организациях согласно зонам
ответственности медицинских организаций, расположенных вдоль
автомобильных дорог общего пользования с твердым покрытием.
По данным, представленным субъектами Российской Федерации, общее
количество травмоцентров к
2016 году составило
1 499
(167
-
I уровень, 456 - II уровень и 876 -III уровень).
Оказание высокотехнологичной медицинской помощи
Высокотехнологичная медицинская помощь
(далее
- ВМП), не
включенная в базовую программу обязательного медицинского страхования,
в 2016 году оказывалась в 138 федеральных государственных учреждениях.
В 2016 году ВМП, не включенная в базовую программу обязательного
медицинского страхования, оказана 511,3 тыс. пациентам, в том числе: в
80
федеральных государственных учреждениях - 340 тыс. пациентам (99,9 % от
запланированного объема); в медицинских организациях субъектов
Российской Федерации - 171,3 тыс. пациентам (99,8 % от годового плана).
Согласно данным ФОМС, в реестр медицинских организаций,
осуществляющих деятельность в сфере обязательного медицинского
страхования и оказывающих ВМП по перечню видов ВМП, включенных в
базовую программу обязательного медицинского страхования, включено
932 медицинских организации.
По информации ФОМС, ВМП, включенная в базовую программу
обязательного медицинского страхования, в 2016 году оказана 451,8 тыс.
пациентам.
Общий объем оказанной в 2016 году ВМП составил более 960 тыс.
пациентов, что на 17 % больше показателя 2015 года.
О направлении граждан Российской Федерации на лечение за пределы
территории Российской Федерации за счет средств федерального бюджета
Предоставление государственной услуги по направлению граждан
Российской Федерации на лечение за пределами территории
Российской Федерации за счет средств федерального бюджета
(далее
-
государственная услуга) осуществляется Минздравом России в соответствии
с приказом Минздравсоцразвития России от 19 декабря 2011 г. № 1571н
«Об утверждении Административного регламента Министерства
здравоохранения и социального развития Российской Федерации по
предоставлению государственной услуги по направлению граждан
Российской Федерации на лечение за пределы территории Российской
Федерации за счет бюджетных ассигнований федерального бюджета».
Решение о предоставлении или об отказе в предоставлении
государственной услуги гражданину Российской Федерации принимается
Комиссией Министерства здравоохранения Российской Федерации по
направлению граждан Российской Федерации на лечение за пределы
территории Российской Федерации за счет средств федерального бюджета
(далее
- Комиссия), которая осуществляет свою работу в соответствии
с Положением, утвержденным приказом Минздрава России от 18 июля
2012 г. № 34.
содержание .. 1 2 ..
///////////////////////////////////////