ОРГАНИЗАЦИЯ АМБУЛАТОРНО-ПОЛИКЛИНИЧЕСКОЙ ПОМОЩИ (2012 год)
Министерство здравоохранения Российской Федерации
Государственное бюджетное образовательное учреждение
высшего профессионального образования
Первый Московский государственный медицинский
университет имени И.М.Сеченова
ОРГАНИЗАЦИЯ АМБУЛАТОРНО-
ПОЛИКЛИНИЧЕСКОЙ ПОМОЩИ
Москва - 2012
Учебное - методическое пособие подготовлено на
кафедре общественного здоровья и здравоохранения
медико-профилактического факультета.
Организация амбулаторно-поликлинической помощи /
для студентов, обучающихся по специальностям 060101
«Лечебное делоª, 060103 «Педиатрияª, 060105 «Медико-
профилактическое делоª,
060201
«Стоматологияª: М.-
2012- 65 с.
Содержание
Введение
4
Амбулаторно-поликлиническая помощь населению
9
Общие принципы организации работы поликлиники
11
Планирование деятельности поликлиники
23
Организация работы городской поликлиники
27
Организация диспансерного обслуживания
35
Перспективы совершенствования организации
амбулаторно-поликлинической помощи в субъектах
42
РФ
Информатизация в системе здравоохранения
43
Алгоритм анализа деятельности
53
медицинской организации
Контрольные вопросы
55
Примеры тестовых заданий
56
Приложение 1
59
Анализ деятельности поликлиники
3
Введение
В современных условиях развития отечественного
здравоохранения особую значимость приобретают
мероприятия по приближению медицинской помощи к
населению, развитию системы оказания медицинской
помощи, включающей в себя мероприятия по
профилактике, диагностике, лечению заболеваний и
состояний, медицинской реабилитации, наблюдению за
течением беременности, формированию здорового образа
жизни и санитарно-гигиеническому просвещению
населения. Эти мероприятия оказываются, как правило, в
амбулаторных условиях.
Основоположниками
отечественного
здравоохранения была создана система оказания
амбулаторно-поликлинической
помощи населению.
Амбулаторно-поликлиническая помощь - внебольничная
медицинская помощь, оказываемая лицам, приходящим на
прием к врачу, и на дому. Является наиболее массовой и
общедоступной, имеет первостепенное значение для
медпомощи населению. Амбулаторно-поликлинические
учреждения
— ведущее звено в системе организации
первичной медико-санитарной помощи.
Амбулаторно-поликлиническая помощь включает
профилактические,
лечебно-диагностические
и
реабилитационные мероприятия, направленные на
снижение заболеваемости, инвалидности и смертности.
Для этого вида помощи характерная специализация и
многоуровневая система оказания.
Амбулаторно-поликлиническая
помощь
взаимосвязана со скорой и стационарной медицинской
помощью. От степени взаимодействия и преемственности
в работе лечебно-профессиональных учреждений зависит
эффективность не только амбулаторно-поликлинической
помощи, но и всего лечебно-диагностического процесса.
Развитие амбулаторно-поликлинической помощи
влияет на использование коечного фонда больниц и
санаториев.
5
Процесс изучения раздела
«Организация охраны
здоровья населенияª по теме «Организация амбулаторно-
поликлинической помощиª направлен на формирование у
обучающихся
следующих
профессиональных
компетенций:
способности и готовности проводить с прикрепленным
населением профилактические мероприятия по
предупреждению возникновения наиболее часто
встречающихся
заболеваний,
осуществлять
общеоздоровительные мероприятия по формированию
здорового образа жизни с учетом возрастно-половых
групп и состояния здоровья, давать рекомендации по
здоровому питанию, по двигательным режимам и
занятиям
физической
культурой,
оценить
эффективность
диспансерного
наблюдения за
здоровыми и хроническими больными;
способности и готовности использовать знания
организационной структуры, управленческой и
экономической
деятельности
медицинских
организаций различных типов по оказанию
медицинской помощи взрослому населению и
подросткам, анализировать показатели работы их
структурных подразделений, проводить оценку
эффективности
современных
медико-
организационных
и
социально-экономических
технологий при оказании медицинских услуг
пациентам.
знать:
основные принципы управления и организации
медицинской помощи населению;
методику расчета медицинской статистики;
использование статистических показателей при
оценке состояния здоровья населения и
деятельности медицинских организаций;
основы профилактической медицины;
современную классификацию заболеваний;
основы организации медицинской
(амбулаторно-
поликлинической и стационарной) помощи
различным группам населения,
принципы
диспансеризации
населения,
реабилитации
больных;
методы санитарно-просветительской работы,
организации профилактических мероприятий,
направленных на укрепление здоровья населения;
ведение типовой учетно-отчетной медицинской
документации в медицинских организациях.
7
уметь:
планировать, анализировать и оценивать качество
медицинской помощи, состояние здоровья
населения и влияние на него факторов окружающей
и производственной среды;
участвовать в организации и оказании лечебно -
профилактической
и
санитарно
-
противоэпидемической помощи населению
с
учетом его социально-профессиональной (включая
профессиональные занятия спортом) и возрастно-
половой структуры;
оценить эффективность диспансерного наблюдения
за пациентами.
владеть:
оценками состояния общественного здоровья;
методикой расчета показателей медицинской
статистики.
Амбулаторно-поликлиническая помощь населению
Амбулаторно-поликлиническая помощь
- самый
доступный и массовый вид медицинской помощи. Ее
получают ежегодно около 80% всех больных. В среднем в
течение года каждый житель страны
9 раз посещает
поликлинику или вызывает врача на дом. Данный вид
медицинской помощи характеризуется следующими
особенностями:
большая часть амбулаторно-поликлинических учреждений
оказывает первичную медико-социальную помощь и
обеспечивает медицинскую помощь преимущественно по
месту жительства с учетом интересов застрахованных
граждан;
решение проблем здоровья населения
(лечение,
профилактика и др.) осуществляется либо на базе своих
учреждений, либо оказывается помощь на дому;
это наиболее дешевый вид медицинской помощи по
сравнению с другими
(стационарным, санаторно-
курортным);
амбулаторно-поликлинический вид помощи гарантирован
Конституцией РФ, законами и многими законодательными
актами.
9
Амбулаторно-поликлиническую помощь оказывают
все поликлиники, различные виды диспансеров, женские
консультации, амбулатории, здравпункты. В настоящее
время типы амбулаторно-поликлинических учреждений
определены «Единой номенклатурой государственных и
муниципальных
учреждений
здравоохраненияª,
утвержденной Приказом Министерства здравоохранения и
социального развития Российской Федерации от
19
февраля 2007 г. N 120. Поликлиники могут входить в
состав объединенной больницы
(медико-санитарной
части), либо быть самостоятельными учреждениями. В
соответствии с действующей номенклатурой выведены из
разряда учреждений здравоохранения и признаны их
структурными подразделениями фельдшерско-акушерские
пункты (ФАП). Здравпункты (врачебные, фельдшерские)
также в настоящее время являются структурными
подразделениями учреждений здравоохранения или
организаций и предназначены для оказания первой
медицинской помощи рабочим, служащим и учащимся.
Женские консультации относятся к учреждениями
системы охраны материнства и детства.
Общие принципы организации работы
поликлиники
Основными принципами амбулаторно-поликлинической
помощи являются:
участковость;
доступность;
профилактическая направленность;
преемственность и взаимосвязь в
осуществлении лечебно-профилактической
деятельности.
1. Участковый принцип на основе свободы выбора
врача (врача общей практики, участкового). До введения
обязательного медицинского страхования
(1991 год)
основным
принципом
организации
лечебно-
профилактической амбулаторной помощи населению
являлся участково-территориальный принцип.
При реализации этого принципа за амбулаторно-
поликлиническими
учреждениями
закрепляются
определенные территории, разделенные в свою очередь на
территориальные участки.
В соответствии с Приказом Минздравсоцразвития
России от 04.08.2006 г. N 584 г. «О порядке организации
11
медицинского обслуживания населения по участковому
принципуª
участковый
принцип
организации
медицинского обслуживания населения, обеспечивающий
доступность и качество медицинской помощи, является
основной формой организации деятельности амбулаторно-
поликлинических учреждений, оказывающих первичную
медико-санитарную помощь населению муниципальных
образований.
При этом обязательно должны учитываться критерии
территориальной (в том числе транспортной) доступности
доврачебной, врачебной и скорой медицинской помощи, а
также информация о численности, плотности, возрастно-
половом составе населения, уровне заболеваемости,
географических и иных особенностях территории.
В амбулаторно-поликлинических и стационарно-
поликлинических учреждениях могут быть организованы
врачебные участки: терапевтический; педиатрический;
врача общей практики; семейного врача; комплексный
терапевтический участок.
Рекомендуемая
численность
прикрепленного
населения на врачебных участках, в соответствии с
нормативной штатной численностью медицинского
персонала составляет:
− на терапевтическом участке
-
1700 человек
взрослого населения в возрасте 18 лет и старше;
− на педиатрическом участке - 800 человек детского
населения 0-17 лет включительно;
− на участке врача общей практики - 1500 человек
взрослого населения в возрасте 18 лет и старше;
− на участке семейного врача
-
1200 человек
взрослого и детского населения;
− на комплексном терапевтическом участке - 2000 и
более человек взрослого и детского населения.
Комплексный терапевтический участок формируется
из населения врачебного участка амбулаторно-
поликлинического или стационарно-поликлинического
учреждения
с
недостаточной
численностью
прикрепленного населения
(малокомплектный участок)
или населения, обслуживаемого врачом-терапевтом
амбулатории и населения, обслуживаемого фельдшерско-
акушерскими пунктами.
В учреждениях системы охраны материнства и
детства организуются также акушерско-гинекологические
участки (из расчета 1 участок на 6000 взрослого населения
13
или (если в составе населения свыше 55% женщин) из
расчета 3300 женщин на участок.
За участком закреплены врач и медицинская сестра,
которые в рамках своей компетенции должны
осуществлять ведение паспорта врачебного участка,
информационной (компьютерной) базы данных состояния
здоровья обслуживаемого населения.
В медико-санитарных частях обслуживание
рабочих осуществляется по принципу цеховой
участковости.
Закрепление
определенных территорий за
амбулаторно-поликлиническим учреждением
(врачом)
дает много преимуществ в организации медицинского
обслуживания населения, главным из которых является
полная осведомленность поликлиники и отдельных врачей
о населении, т.е. о демографической ситуации,
заболеваемости, условиях жизни, труда и пр.
Н. А. Семашко писал, что «участковый принцип
дает возможность лечащему врачу лучше знать свой
участок, условия труда и быта своего населения, выявлять
часто и длительно болеющих, знать своих пациентов,
проводить не только лечебные, но и профилактические
мероприятия, лучше бороться с возникновением и
распространением заразных болезнейª. Участковый врач
становится по сути
«домашнимª врачом. Соблюдение
участкового принципа повышает ответственность врача за
судьбу больных и, в конечном счете, определяет
эффективность работы поликлиники в целом. Постарение
населения, рост числа хронических заболеваний,
дифференциация и специализация медицинской помощи
обусловили
целесообразность
распространения
участкового принципа также и на работу врачей других
специальностей. Каждому терапевтическому отделению
были приданы врачи-специалисты - хирург, невропатолог,
отоларинголог
и
окулист,
а
при
наличии
стоматологического отделения
- и врачи-стоматологи.
Такой метод получил название бригадного, при этом
указанные специалисты стали обслуживать больных с
определенных терапевтических участков и в поликлинике,
и на дому.
В условиях монопольной государственной системы
закрепление населения за участковым врачом по
территориальному принципу было оправданным, так как
позволяло ему работать фактически семейным врачом.
15
Вследствие этого участковый врач мог:
устанавливать динамику здоровья постоянного
контингента населения участка
(демографический
состав, показатели заболеваемости, инвалидности);
изучать условия жизни, семейные и психологические
факторы, влияющие на здоровье;
организовывать санитарно-противоэпидемические и
лечебно-профилактические мероприятия на своем
участке;
иметь доверительный психологический контакт с
населением.
Однако с развитием специализированной помощи
участковый врач со временем превратился, по существу, в
участкового терапевта с акцентом на лечение и
профилактику
преимущественно
терапевтической
патологии, что привело к снижению его квалификации как
врача широкого профиля. Кроме того, высокая текучесть
кадров участковых терапевтов, отсутствие у них
заинтересованности в совершенствовании своих знаний и
умений повлекло за собой снижение качества медицинской
помощи и соответственно, потерю доверия населения к
таким врачам.
Существенным недостатком территориально-
участкового принципа было также и отсутствие свободы
выбора лечащего врача. В настоящее время этот
недостаток преодолен, а в ст. 19 Федерального закона от
21 ноября 2011 г. N 323-ФЗ "Об основах охраны здоровья
граждан в Российской Федерации". Закреплено право
пациента на выбор врача и выбор медицинской
организации.
2.Доступность амбулаторно-поликлинической помощи
обеспечивается
широкой
сетью
амбулаторно-
поликлинических
учреждений,
действующих
на
территории России. Любой житель страны фактически не
имеет препятствий для обращения в амбулаторно-
поликлиническое учреждение, как по месту жительства,
так и на той территории, где он в настоящее время
находится. Доступность амбулаторно-поликлинической
помощи обеспечивается и ее бесплатностью по основным
видам в рамках программы государственных гарантий
оказания гражданам бесплатной медицинской помощи.
3.Профилактическая
направленность
амбулаторно-
поликлинической помощи выражается, прежде всего, в
диспансерном методе работы многих учреждений. Это
17
метод, который подразумевает активное динамическое
наблюдение за состоянием здоровья отдельных
контингентов населения
(можно говорить о принципе
активного диспансерного наблюдения за здоровьем
обслуживаемого населения).
Диспансерный метод применяется в работе с
определенными группами здоровых людей
(дети,
беременные, военнослужащие, спортсмены и т. д.), а также
с больными, подлежащими диспансерному наблюдению.
При использовании диспансерного метода осуществляется
взятие этих контингентов на учет с целью раннего
выявления заболеваний, а в дальнейшем - диспансерное
наблюдение,
комплексное
лечение,
проведение
мероприятий по оздоровлению условий труда и быта,
предупреждению развития и распространения болезней,
восстановлению трудоспособности и продлению периода
активной жизнедеятельности.
В период реформирования всей системы охраны
здоровья
населения
изменились приоритеты в
деятельности поликлиники в сторону профилактики
заболеваний, инвалидности и смертности. С развитием
экономических аспектов деятельности поликлиники
(многоканальность финансирования, внедрение системы
ОМС и платной медицины) профилактическая работа
поликлиники осуществляется преимущественно по
следующим направлениям:
проведение профилактических медицинских
осмотров декретированных контингентов (по списку) в
соответствии с договорами;
проведение
профилактических
осмотров
контингентов с факторами риска
(групп риска) с
использованием скрининг-методов;
диспансерное наблюдение за больными с
хроническими заболеваниями, инвалидами и лицами
особого социального статуса (воины-интернационалисты,
участники ВОВ, герои РФ и др.) путем активного
проведения комплекса профилактических мероприятий.
Важным элементом профилактической работы
амбулаторно-поликлинических учреждений является
прививочная
работа.
Детскому
населению
профилактические
прививки
проводятся
по
соответствующему календарю прививок, взрослому
населению - по показаниям и по эпидемиологической
ситуации в регионе.
19
4.Преемственность и взаимосвязь в осуществлении
лечебно-профилактической деятельности. Этот принцип
заключается в единстве подходов к решению медицинских
проблем на всех этапах
оказания
лечебно-
профилактической помощи пациентам как внутри
конкретного учреждения, так и между различными МО.
Преемственность и взаимосвязь во внутренней
работе поликлиники обеспечивается организационно-
функциональными обязанностями врачей различных
специальностей
(внутренние связи). Так, участковый
терапевт при необходимости назначает консультирование
больных у узких специалистов: эндокринолога, невролога,
офтальмолога и т.д. Часть больных, нуждающихся в
постоянном динамическом профилактическом лечении,
состоит на диспансерном учете у специалистов, а не у
участкового терапевта. В случае необходимости больной
может быть направлен в консультативную поликлинику, в
консультативно-диагностический центр, в диспансер по
профилю заболевания. Между всеми звеньями первичной
медико-санитарной помощи должна существовать
преемственность, позволяющая исключать дублирование
обследований и ведения медицинской документации,
обеспечивать комплексность лечения и диагностики,
объединение усилий в профилактической работе. В
вопросах
противоэпидемической
деятельности
амбулаторно-поликлинические учреждения работают в
тесном контакте с органами и учреждениями службы
Роспотребнадзора.
На одном из этапов реформирования отечественной
амбулаторно-поликлинической помощи этот принцип
реализовался
путем
создания
Территориальных
медицинских объединений
- ТМО. Причем наиболее
оптимальным считалось объединение поликлиники для
взрослых, детской поликлиники и женской консультации с
созданием акушерско-терапевтических, педиатрических
комплексов
(АПТК), где семью обслуживали врач-
терапевт, педиатр и акушер-гинеколог. ТМО не исключало
и другие виды объединений со стоматологическими
поликлиниками, кожно-венерологическими диспансерами,
стационарами. В настоящее время данный принцип
реализуется и получает свое развитие в виде
преемственности и взаимосвязи работы врачей общей
практики, семейных врачей с врачами-специалистами.
21
Планирование деятельности поликлиники
При планировании деятельности поликлиники
должна учитываться потребность населения в
поликлинической помощи, которая определяется на
основе обращаемости населения в поликлинику, т. е. по
количеству посещений на
1 жителя в год. Кроме
посещений по поводу заболеваний, необходимо
учитывать и профилактические посещения, которые
составляют приблизительно
30-35% от общего числа
посещений. Однако в связи с расширением
диспансеризации
число их постепенно будет
увеличиваться.
Мощность поликлиники определяется плановыми
возможностями посещений в смену. Обычно их число
колеблется от
250 до
1200 и более, а число
обслуживаемого населения - от 15 до 100-120 тыс. человек
(табл. 1).
В основу планирования деятельности поликлиники и
ее штатов должна быть положена численность
обслуживаемого поликлиникой населения, его возрастной
и половой состав, уровень и специфика заболеваемости.

Таблица 1.Группировки поликлиник по категориям
Категории
Число врачебных
Численность
посещений в смену
обслуживаемого
населения
1 группа
- свыше 1200
более 80 тыс.
(категория)
2 группа
-
751 - 1200
50-79 тыс.
(категория)
3 группа
-
501-750
33-44 тыс.
(категория)
4 группа
-
251-500
17-32 тыс.
(категория)
5 группа
-
250
-
до 17 тыс.
(категория)
Кроме оказания помощи основному населению в
обязанность
поликлиники входит обслуживание
работников промышленных предприятий, находящихся на
ее территории и не имеющих медико-санитарных частей.
При формировании терапевтических участков для
обеспечения равных условий работы участковых врачей
должны учитываться протяженность участка, тип его
застройки, удаленность от поликлиники, наличие
автотранспорта и другие факторы.
В городах поликлиники размещаются на принципе
ступенчатости с учетом медико-санитарного зонирования.
23
Рекомендуются три основных уровня:
1)общегородской
-
для
оказания
узкоспециализированной медицинской помощи населению
всего города в поликлинических учреждениях городского
уровня
(консультативные и поликлиники медицинских
вузов, научно-исследовательские институты, городские
диспансеры);
2) в крупных городах - уровень медико-санитарных
зон - для оказания специализированной помощи населению
нескольких административных районов (консультативные
поликлиники при многопрофильных больницах);
3) районный уровень - для оказания медицинской
помощи по основным медицинским специальностям
населению одного административного района. На этом
уровне должно быть два типа поликлиник:
в одном микрорайоне
- типовая поликлиника,
оказывающая медицинскую помощь по основным
специальностям
(терапии,
хирургии,
неврологии,
офтальмологии, оториноларингологии, кардиологии,
peвматологии),
в другом - базовая поликлиника, где помимо приема по
основным специальностям организуются прием и
консультации
больных
по
некоторым
узким
специальностям, не представленным в типовых
поликлиниках. В составе таких поликлиник организуются
специализированные диагностические отделения или
кабинеты
(электрофизиологические, радиоизотопные,
фиброгастроскопии, биохимическое); отделения, кабинеты
восстановительного лечения.
В случае необходимости больные из базовых
поликлиник могут направляться для консультации в
специализированные
центры
зональных
многопрофильных
больниц,
в
консультативные
поликлиники научно-исследовательских институтов и
вузов.
Но при этом вся специализированная служба
должна быть предназначена, прежде всего, для помощи
врачу общей практики, участковому врачу в их
диагностической и лечебной работе.
Лечебно-профилактическая помощь населению в
амбулаторно-поликлинических учреждениях оказывается
как на приеме, так и на дому. Распределение объемов этой
помощи зависит как от типа учреждения, так и от
специальности врача.
25
Организация работы городской поликлиники
(задачи, структура, содержание и особенности)
Современная поликлиника является крупным
многопрофильным,
специализированным
лечебно-
профилактическим учреждением, предназначенным
оказывать медицинскую помощь и осуществлять
комплекс
профилактических
мероприятий
по
оздоровлению населения и предупреждению заболеваний.
Основными задачами современной городской
поликлиники являются:
1.Оказание первичной медико-социальной помощи:
а)лечение острых заболеваний и травм, обострений
хронических заболеваний;
б)предупреждение
рецидивов
(обострений)
хронических заболеваний;
в)проведение комплекса восстановительного лечения.
2.Оказание
наиболее
распространенных
видов
специализированной
медицинской
помощи:
хирургической, кардиологической, неврологической,
оториноларингологической, офтальмологической и др.
3.Сбор информации о состоянии здоровья населения
(заболеваемости, инвалидности, смертности).
4.Участие
в
разработке
и
осуществлении
профилактических мероприятий в соответствии с
территориальными программами профилактики, в т.ч.
участие
в
проведении
противоэпидемических
мероприятий и гигиенического воспитания населения.
5.Проведение экспертизы временной нетрудоспособности
и экспертизы медико-социальных проблем.
Задачи, структура, порядок работы разных
амбулаторно-поликлинических учреждений значительно
различаются, хотя и имеют много общего.
Структура
поликлиники
определяется
ее
мощностью и численностью обслуживаемого населения.
При этом она может зависеть от: численности и
особенностей состава населения
(по полу, возрасту,
профессиям); состояния здоровья обслуживаемого
контингента
(заболеваемости);
экономических
возможностей территории субъекта РФ (финансирование,
материально-техническая база, кадры); сложившихся на
территории особенностей организации и управления
лечебно-профилактической помощью.
27
Примерная организационная структура городской
поликлиники
включает
в
себя:
руководство
(администрацию), регистратуру, отделение профилактики,
лечебно-профилактические отделения, вспомогательные
диагностические отделения, кабинет медицинской
статистики
(информации)
административно-
хозяйственную часть.
В состав поликлиники может входить такое
отделение как "дневной стационар", а при отделении
неотложной помощи - кабинет обслуживания по типу
"стационар на дому", кроме того, на базе поликлиник
могут быть развернуты отделение медико-социальной
реабилитации и терапии; службы ухода; центры
амбулаторной хирургии; центры медико-социальной
помощи и т. д.
Основным
структурным
подразделением
поликлиники является терапевтическое отделение, а
ведущей фигурой
- участковый терапевт
(в настоящее
время также и врач общей практики)
В состав терапевтического отделения могут входить
от шести до десяти участков; возглавляет отделение
заведующий.
Основными задачами участкового врача
(врача
общей практики) являются:
- оказание
населению
участка
квалифицированной медицинской помощи на приеме в
поликлинике и при обслуживании на дому;
- организация и непосредственное проведение
профилактических мероприятий;
- проведение мероприятий по снижению
заболеваемости и смертности населения.
Большое место в деятельности врача
-
участкового терапевта (врача общей практики) занимает
медицинское обслуживание больных на дому. В
среднем затраты времени участкового врача при
оказании помощи на дому должны составлять 30-40
мин. Признаком правильно организованной помощи на
дому являются повторные
(активные) посещения,
выполняемые по инициативе лечащего врача.
На каждую должность участкового терапевта
устанавливается 1,5 должности участковой медицинской
сестры. Целесообразно, чтобы с терапевтом работала
постоянно одна и та же медицинская сестра.
29
Важную роль в организации лечебно-
профилактической помощи населению играют врачи
узких специальностей, которые в своей работе
непосредственно подчиняются заведующему отделением,
заместителю главного врача по медицинской части или
руководителю учреждения.
Лечебно-диагностическим
и консультативно-
методическим центром по вопросам борьбы с
инфекционной заболеваемостью является кабинет
инфекционных
заболеваний.
Это
первое
специализированное звено инфекционной службы в
стране. В задачи кабинета инфекционных заболеваний
входит: обеспечение своевременного и раннего выявления
инфекционных больных; проведение организационно-
методической работы и обеспечение квалифицированной
консультативной помощи по диагностике и лечению
больных инфекционными и паразитарными заболеваниями
в амбулаторно-поликлинических учреждениях; изучение и
анализ динамики инфекционной заболеваемости и
смертности, разработка и осуществление мероприятий по
повышению качества и эффективности диагностики,
лечения и профилактики инфекционных заболеваний.
Отделение профилактики. Основными задачами
отделения профилактики являются: организационное
обеспечение диспансеризации населения; организация и
проведение предварительных и периодических осмотров;
раннее выявление заболеваний и лиц, имеющих факторы
риска; подготовка и передача врачам медицинской
документации на выявленных больных и лиц, с
повышенным риском заболевания для дообследования,
диспансерного наблюдения и проведения лечебно-
оздоровительных мероприятий; гигиеническое обучение и
воспитание населения, пропаганда здорового образа
жизни.
В составе отделения профилактики организуется
анамнестический кабинет, обеспечивающий сбор
анамнеза и анкетирование проходящих профилактический
осмотр с выявлением имеющихся факторов риска и ранней
симптоматики заболеваний по анамнестической карте.
Кабинет централизованного учета диспансеризации
организуется в составе отделения профилактики и
обеспечивает: полицевой учет населения, обслуживаемого
территориальным поликлиническим
(поликлиническим
отделением, амбулаторией) учреждением; определение
31
лиц, подлежащих первичной диспансеризации в
конкретных ЛПУ; учет контингентов, занятых в народном
хозяйстве, прикрепленных к данному территориальному
лечебно-профилактическому учреждению для проведения
профилактических осмотров.
Кабинет функциональных
(инструментальных)
исследований входит в состав отделения профилактики.
Основной задачей кабинета является проведение на
доврачебном этапе диспансеризации антропометрии,
динамометрии, измерения артериального кровяного
давления, тонометрии (лицам после 40 лет), исследования
остроты зрения, определения остроты слуха
(речь на
расстоянии, шепотная речь), ЭКГ (лицам после 40 лет).
Кабинет взятия материала для экспресс-
диагностики осуществляет взятие крови и мочи у
проходящих осмотр, направление полученного материала
в лабораторию для анализа крови
(определения СOЭ,
гемоглобина, лейкоцитов) и исследования мочи на сахар и
белок.
Смотровой женский кабинет входит в состав
отделения профилактики, а там, где оно отсутствует,
действует как структурное подразделение поликлиники.
Работу в смотровом кабинете осуществляет акушерка.
Задачами
кабинета
являются
осуществление
профилактического осмотра женщин с 18 лет с целью
раннего выявления гинекологических заболеваний,
предопухолевых и раковых заболеваний женских половых
органов и других видимых локализаций, доврачебный
опрос.
Кабинет пропаганды здорового образа жизни.
Основой' деятельности кабинета является организация и
проведение комплекса мероприятий, направленных на
санитарно - гигиеническое воспитание и формирование
здорового образа жизни населения: групповая и
индивидуальная пропаганда здорового образа жизни среди
проходящих профилактические осмотры; разъяснение
цели и задач диспансеризации населения; пропаганда
борьбы с возникновением и развитием факторов риска
различных заболеваний (курение, алкоголь, гиподинамия и
др.); пропаганда активного отдыха, туризма, занятий
физкультурой и спортом; разъяснение принципов
рационального питания; рекомендации по созданию,
укреплению и сохранению психологического климата на
работе, в учебе и быту; расширение и углубление
санитарно-гигиенических знаний среди проходящих
33
профилактические осмотры. Кабинет организует и
контролирует
данную работу в амбулаторно-
поликлиническом учреждении.
Амбулаторно-поликлинические
учреждения
играют ведущую роль в гигиеническом обучении и
воспитании населения, формировании здорового образа
жизни.
Организация диспансерного
обслуживания
Профилактическое направление отечественного
здравоохранения наиболее полно выражено в
диспансерном методе работы многих амбулаторно-
поликлинических учреждений.
Под диспансерным методом понимается активное
динамическое наблюдение за состоянием здоровья
определенных контингентов населения
(здоровых и
больных), взятие этих групп населения на учет с целью
раннего
выявления заболеваний,
динамического
наблюдения, комплексного лечения заболевших,
проведение мероприятий по оздоровлению их условий
труда и быта, предупреждению развития и
распространения
болезней,
восстановлению
трудоспособности и продлению периода активной
жизнедеятельности.
По этому методу в стране работают специальные
диспансерные медицинские учреждении - диспансеры, он
широко используется в работе женских консультаций,
МСЧ, детских поликлиник и поликлиник для взрослых.
35
В стране неоднократно ставилась задача о
всеобщей диспансеризации населения, но реализована она
не была из-за отсутствия необходимой материальной
базы. Следует заметить, что всеобщая диспансеризация
населения - это высший уровень заботы государства о
здоровье народа. Реализация ее возможна только в том
случае, если на это будут предусмотрены специальные
кадровые силы и средства. В 2002 г. в России прошла
всероссийская диспансеризация детского населения.
В рамках реализации основных направлений
Национального проекта
«Здоровьеª в России с 2005 года
проводится дополнительная диспансеризация населения,
которая включает:
1.Дополнительную диспансеризацию
(ДД) граждан,
работающих в государственных и муниципальных
учреждениях сферы образования, здравоохранения,
социальной защиты, культуры, физической культуры и
спорта и в научно-исследовательских учреждениях.
С 2005 года ДД начали проходить работающие
граждане бюджетной сферы в возрасте 35-55 лет, а с 2006
года - все остальные возрастные категории работающих в
бюджетной сфере. Выбор для дополнительной
диспансеризации данной возрастной категории и отрасли
работающих граждан обусловлен
медицинскими и
социальными аспектами:
- высоким удельным весом
онкопатологии, сахарного диабета, инфарктов и инсультов,
туберкулеза, заболеваний опорно-двигательного аппарата
в данной возрастной группе; возможностью выявления
указанных
заболеваний
в
ранней
стадии
и
восстановлением трудоспособности после лечения;
-
низким уровнем доходов работников бюджетной сферы;
нахождением
в
организованных
коллективах
(государственных и муниципальных учреждениях).
2.Дополнительные
периодические
медицинские
(ДПМО) осмотры работников, занятых на работах с
вредными и
(или) опасными производственными
факторами в таких отраслях народного хозяйства, как:
угольная
промышленность,
машиностроение
и
металлообработка, металлургия, транспорт и связь.
Целью проведения данных медицинских осмотров
является снижение инвалидности и смертности населения,
сохранение здоровья работающего населения, а задачами -
определение населения в возрасте 35-55 лет на врачебном
участке, раннее выявление заболеваний, в том числе
-
болезней системы кровообращения, сахарного диабета,
37

болезней костно-мышечной системы, органов дыхания, в
т.ч.
туберкулеза
органов
дыхания,
снижение
заболеваемости с временной нетрудоспособностью;
составление индивидуальной программы по реабилитации
и профилактике заболеваний, повышение у населения
мотивации к здоровому образу жизни.
Порядок
проведения
дополнительной
диспансеризации
представлен
на
схеме
1.
АПУ
Карта
Кабинет
диспансерного
мед. профилактики
осмотра
Формирование
групп состояния
здоровья:
Передача сведений
•I
Врач-терапевт,
участковому
•II
ответственный
врачу-терапевту
•III
за диспансеризацию
по месту
•IV
жительства
•V
13
Схема 1. Порядок проведения диспансеризации работающих граждан
(ДД и ДПМО)
По результатам проведения дополнительной
диспансеризации и дополнительных медицинских
осмотров должен быть уточнен паспорт врачебного
участка, сформирован паспорт здоровья, планируется
снижение обострений и осложнений хронических
заболеваний; запущенных случаев болезни; случаев
временной нетрудоспособности, раннее выявление новых
случаев заболеваний ИБС, гипертонической болезни,
сахарного
диабета,
туберкулеза,
онкологических
заболеваний, получение экономического эффекта
(от
снижения затрат на выплату пособий от временной
нетрудоспособности,
предупреждение
случаев
необоснованного стационарного лечения).
По результатам диспансеризации становится
возможным в современных условиях определить 5 групп
здоровья:
I
группа
-
практически здоровые граждане, не
нуждающиеся в диспансерном наблюдении, с которыми
проводится профилактическая беседа о здоровом образе
жизни;
II группа
- граждане с риском развития заболевания,
нуждающиеся
в
проведении
профилактических
мероприятий, для них составляется индивидуальная
программа
профилактических
мероприятий,
осуществляемых
в
амбулаторно-поликлиническом
учреждении по месту жительства;
39
III группа - граждане, нуждающиеся в дообследовании и
лечении в амбулаторных условиях;
IV группа - граждане, нуждающиеся в дообследовании и
лечении в стационарных условиях;V группа -
граждане,
нуждающиеся
в
высокотехнологичных видах медицинской
помощи.
Далее пациенты, отнесенные к I и II группам
здоровья, получают рекомендации по проведению
профилактических мероприятий в АПУ по месту
жительства, а пациенты- III-IV групп - дополнительное
обследование и лечение в специализированных
учреждениях, диспансерное наблюдение больного с
хроническим заболеванием и индивидуальная программа
реабилитации, пациенты, отнесенные к V группе здоровья
включаются в лист ожидания дорогостоящих
высокотехнологичных видов медицинской помощи, а
после ее получения также проходят индивидуальную
программу реабилитации.
Результатом данного наблюдения и лечения должно
стать возвращение лиц III-V групп здоровья к активной
трудовой жизни.
Главным лицом в организации диспансерного
обслуживания в поликлинике является участковый врач -
терапевт. Этим вопросом в определенной степени
занимаются врачи всех специальностей. Участковый
терапевт отвечает за организацию диспансерного
обслуживания населения своего участка. С
2005 года
реализуется определенная задача - сделать центральной
фигурой в системе диспансеризации врача общей
практики.
41
Перспективы совершенствования
организации амбулаторно-поликлинической
помощи в субъектах РФ
В Москве впервые создана трехуровневая система
оказания
амбулаторно-поликлинической
помощи
взрослому населению:
1 уровень. Городская поликлиника. Амбулаторно-
поликлиническое учреждение оказывает доврачебную и
первичную врачебную медико-санитарную помощь, и
некоторые наиболее востребованные виды первичной
специализированной медико-санитарной помощи
2 уровень. Амбулаторные центры. Амбулаторно-
поликлиническое учреждение оказывает доврачебную и
первичную врачебную медико-санитарную помощь, и, в
основном, первичную специализированную медико-
санитарную помощь.
3.уровень. Консультативно - диагностические отделения
и центры. Это структурные подразделения стационарных
лечебно-профилактических
учреждений,
а
также
диспансеры и научно-практические центры, оказывающие
консультативные и лечебно-диагностическую помощь в
амбулаторном порядке на догоспитальном этапе и после
выписки больных из стационара.
Информатизация в системе
здравоохранения
В настоящее время впервые в истории
отечественного здравоохранения на государственном
уровне осуществляется внедрение и использование
информационных технологий. В Российской Федерации с
2010
года проводятся работы по внедрению
информационно - коммуникационных технологий (ИКТ) в
системе здравоохранения и в первую очередь это
реструктуризация способов обработки, передачи и
хранения информации в первичном звене. Основной
целью создания такой системы ИКТ является обеспечение
эффективной информационной поддержки медицинских
учреждений и органов системы здравоохранения для
оптимизации деятельности амбулаторно-поликлинической
сети. На современном этапе внедрение и использование
информационных технологий является одним из
важнейших этапов, способных обеспечить и поддерживать
качество системы оказания медицинской помощи, охраны
здоровья и социальной защиты населения.
43
В 2008 году в Минздравсоцразвития РФ был создан
Департамент
информатизации.
Приказом
Минздравсоцразвития России № 364 от 4 мая 2011 г.
утверждена концепция создания единой государственной
информационной системы в сфере здравоохраненияª,
которая определила цель, принципы, общую архитектуру,
основные
этапы
создания
государственной
информационной системы в сфере здравоохранения (ГИС-
Здрав). Мировой опыт информатизации в здравоохранении
уже существует и на нем базируется внедрение
отечественных
информационно-коммуникационных
технологий. В Канаде в
2001 году вводится система
электронного здравоохранения по государственной
программе «InfoWayª, которая включала в себя поэтапное
внедрение: введение электронного паспорта здоровья,
развитие
ИКТ инфраструктуры, создание ИТ-
инфраструктуры, объединяющей клиники, госпитали,
лаборатории, аптеки и другие медицинские учреждения.
Следующим этапом стало создание национальных
реестров, справочников и классификаторов в сфере
здравоохранения и медицины, развитие телемедицины. В
США система работает с
2004 года: комплексная
программа создания сегмента «Здравоохраненияª в рамках
Электронного Правительства, электронный паспорт
здоровья
(EHR), в том числе предусматривающий
персонификацию медицинских услуг, Национальная
информационная
инфраструктура
в
интересах
здравоохранения, региональные центры медицинской
информации (RHIOs), электронный обмен медицинскими
данными. В 2010 году проявляет инициативу Евросоюз и
финансирует программу, которая в себя включает:
Электронный паспорт здоровья
Персонификация медицинских услуг
Развитие ИКТ инфраструктуры в интересах
здравоохранения,
в
том числе создание
региональных центров медицинской информации;
Организация электронного обмена медицинскими
данными
Создание национальных реестров, справочников и
классификаторов
Развитие телемедицинских технологий.
Таким образом, исторически отечественное
здравоохранение использует мировой опыт внедрения
45
информационных технологий в медицине. Актуальность
информатизации медицины в России отражена в
постановлениях Правительства и поручениях Президента
РФ. Это
«Программа формирования здорового образа
жизниª,
«Концепция реализации государственной
политики по снижению масштабного злоупотребления
алкогольной продукцией и профилактики алкоголизма
среди населения Российской Федерации на период до 2020
годаª,
«Концепция осуществления государственной
политики противодействия потребления табака на 2010-
2015 годы и план по ее реализацииª,
«Основы
государственной политики Российской Федерации в
области здорового питания населения на период до 2020
годаª. В
2010 году была принята
«Концепция
совершенствования государственной системы медико-
социальной экспертизы и реабилитации инвалидовª и др.
нормативные документы. Актуальность информатизации
также следует из документов ООН, Конституции (ст.41) и
законов России, в том числе, из основ законодательства
Российской Федерации об охране здоровья граждан
(1993г., № 5487 -1), как и нового проекта закона об охране
граждан. В
2011 года вступают в силу
«Концепция
развития системы здравоохранения до
2020 годаª и
«Концепция
информатизации
здравоохраненияª
предъявляя следующие требования:
Персонификация медицинских услуг на основе
электронного паспорта здоровья
Развитие
ИКТ инфраструктуры системы
здравоохранения, в т.ч. создание региональных
центров обработки данных
Организация электронного обмена медицинскими
данными
Создание национальных реестров, справочников и
классификаторов
Интеграция
всех
государственных
информационных систем в сфере здравоохранения,
социального развития и труда.
В соответствии с этой концепцией, в период с 2012
до
2020 года планируется осуществить переход к
комплексной информатизации здравоохранения как
отрасли.
Система
предназначена
для
сбора,
систематизации и быстрого обмена данными о пациентах
государственных лечебных учреждений. По планам
47
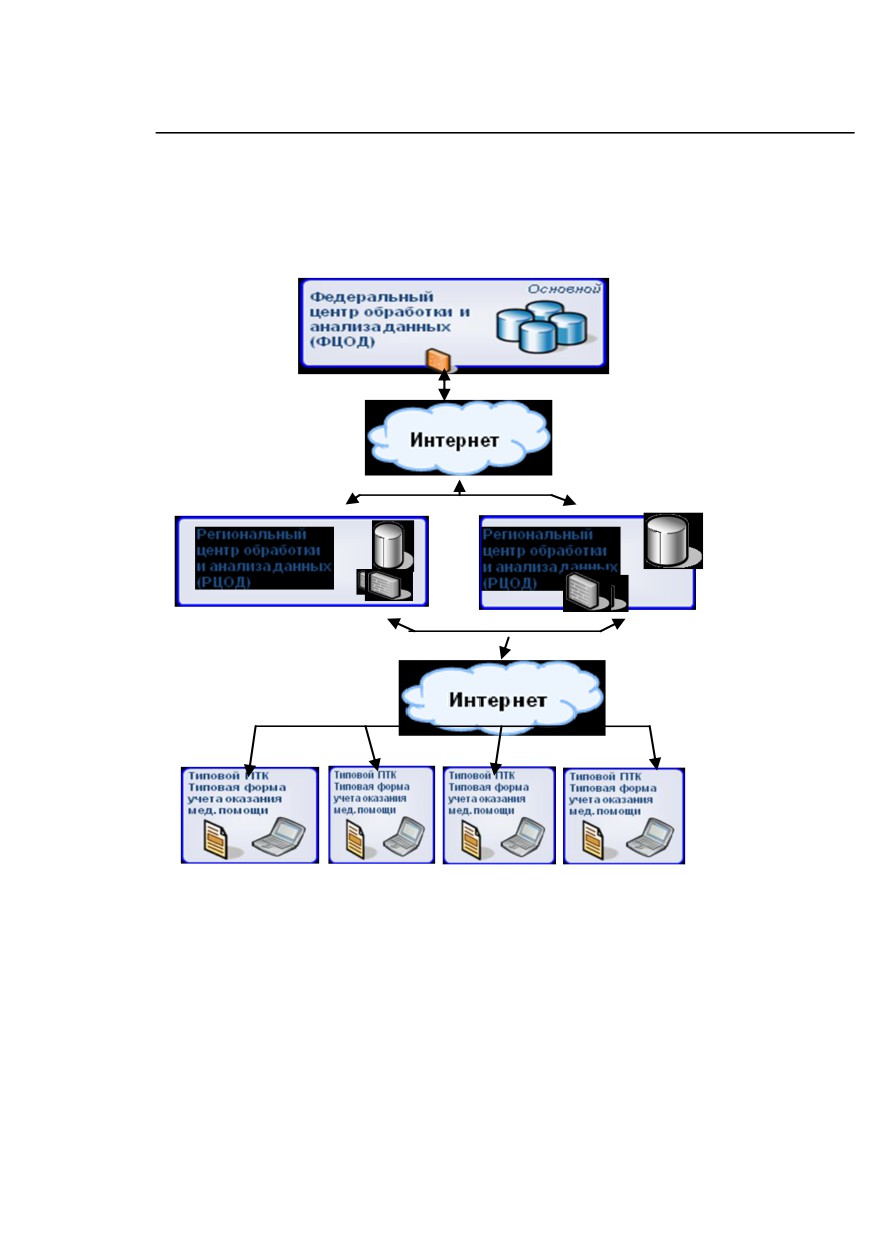
Минздрава, в 2011 г. к системе должно быть подключено
13163 таких учреждений, в том числе 2,4 тыс поликлиник
и
5,3 тыс. стационаров. Обработка данных будет
организована в одном федеральном и 86 региональных
ЦОДах. Связь между учреждениями будет осуществляться
через отраслевой защищенный интернет
(Схема
2).
Российский рынок ЦОД, как и мировой, подвержен
влиянию множества факторов, включая изменение
экономической ситуации, развитие телекоммуникационной
инфраструктуры,
доступность
энергоснабжения,
изменение законодательства и др. Возможности
информатизации для регистратуры могут быть следующие:
Электронная база данных пациентов с полной
историей обращений и перечня оказанных медицинских
услуг с их подробным содержанием, начиная с даты
первого обращения. Быстрый контекстный поиск любой
информации в базе данных.
Высокая степень защиты медицинских данных.
Электронный документооборот.
Ведение дел в соответствии с действующими
ведомственными стандартами и требованиями Минздрава.
Управление
электронными
очередями
и
электронной записью к специалистам.
Схема 2. Отраслевой интернет
Возможности информатизации для кабинетов
специалистов поликлиники могут следующие: АРМы
(автоматизированное рабочее место) врачей-специалистов,
49
позволяющие вводить медицинские данные, телеметрию и
сопутствующую информацию непосредственно из
медицинского оборудования в компьютерные базы данных
во время проведения обследования в реальном времени с
целью их последующей обработки, анализа, хранения и
ведения истории обращений, поддержка электронных
медицинских справочников, ведение базы знаний,
автоматизация обязательной отчетности, электронная
автоматизированная подготовка назначений, рецептов,
выписок, больничных листов и других стандартизованных
документов для пациентов.
Возможности информатизации для материально-
технического отдела
(МТО) поликлиники могут
следующие: автоматизация материально-технического
учета движения имущества, медицинских материалов,
инструментов и оборудования, электронный учет
движения лекарственных средств (склад — аптека — врач
— пациент), автоматизация отчетности, электронная
инвентаризация, электронный контроль доступа в
спецпомещения, выполнение самых серьезных требований
к условиям хранения медицинских препаратов и
оборудования в специальных комнатах физической
безопасности, видеонаблюдение и журналирование.
Возможности информатизации для бухгалтерии и
экономического отдела поликлиники могут следующие:
автоматизация процесса бюджетирования., автоматизация
ведения бухгалтерского и налогового учета финансово-
хозяйственной
деятельности
в
соответствии
с
требованиями
действующего
законодательства,
автоматизация текущего контроля целевого и экономного
использования материальных, трудовых и финансовых
ресурсов, сохранности товарно-материальных ценностей,
автоматизация процесса планирования и прогнозирования.
Возможности информатизации для кабинетов
специалистов поликлиники могут следующие: внедрение
информационной системы управления оборотом
лекарственных средств, включая управление складскими
запасами, автоматизация обязательной отчетности.
Возможности
информатизации
для
кабинетов
специалистов
поликлиники
могут
следующие:
визуализация работы поликлиники и отделений в реальном
51
времени
(RTE),оперативная информация о работе всех
отделений, информационная поддержка совещаний, в том
числе с применением средств удаленного общения (видео-
конференц-связь), автоматизация обязательной отчетности
перед вышестоящими организациями, ФОМС и
Минздравом.
Алгоритм анализа деятельности
медицинской организации
I.Анализ материально-технической базы
- Характеристика зданий; помещений
- Оборудование и оснащение.
II.Анализ экономической базы МО.
- Экономические ресурсы: (основной и оборотный
капитал)
III.Анализ кадрового состава:
- Укомплектованность штатов;
- Коэффициент совместительства;
- Процент врачей прошедших специализацию за
последние 5 лет;
- Соотношение врачей и медицинских сестер;
- Квалификация специалистов (имеют высшую, I и II
категорию;
IV.Анализ организации диагностической деятельности:
- Перечень предоставляемых диагностических услуг;
- Проведение диагностических процедур за год;
- Процент расхождения диагнозов;
53
V.Анализ организации лечебно-профилактической
деятельности:
- Посещаемость;
- Количество посещений больных на дому;
- Количество активных вызовов;
- Полнота охват диспансерным наблюдением;
- Выполнение плана проведения периодических
- осмотров работающих и групп риска;
- Своевременность взятия больных на диспансерный
учет.
VI.Анализ результатов:
- Процент повторных посещений;
- Процент осложнений;
- Процент обострений;
- Процент первичной инвалидизации;
- Количество необоснованных выездов СМП к
хроническим больным, состоящим под
динамическим наблюдением терапевта.
- Уровень заболеваемости населения;
- Оценка состояния здоровья по группам здоровья (I,
II, III).
Контрольные вопросы
1.
Какие принципы организации амбулаторно-
поликлинической помощи считаются основными?
2.
Какой недостаток территориально-участкового
принципа
в
организации
амбулаторно-
поликлинической
помощи
считается
существенным?.
3.
По каким направлениям
осуществляется
профилактическая работа поликлиники?
4.
По какому принципу размещаются поликлиники в
городах?
5.
По каким критериям определяется структура
поликлиники?
6.
Какие задачи отделения профилактики в
поликлинике вы знаете?
7.
На каком методе основано профилактическое
направление отечественного здравоохранения в
амбулаторно-поликлинических учреждениях.
55
Примеры тестовых заданий:
Инструкция: выберите один или несколько правильных ответов
001.Оказание амбулаторно-поликлинической помощи
характеризуется следующими особенностями:
1. медицинскую помощь оказывают преимущественно по
месту жительства с учетом интересов застрахованных
граждан;
2.лечение и профилактика осуществляется на базе МО ,
либо оказывается помощь на дому;
3.это наиболее дорогой вид медицинской помощи по
сравнению с другими
(стационарным, санаторно-
курортным);
4. вид помощи гарантирован Конституцией РФ, законами и
многими законодательными актами.
002.Основными
принципами
амбулаторно-
поликлинической помощи являются:
1.профилактическая направленность;·
2.участковость;
3.предоставление
свободного
выбора
оплаты медицинских услуг пациенту
4.доступность;
5.преемственность и взаимосвязь в осуществлении
лечебно-профилактической деятельности.
003.Рекомендуемая
численность
прикрепленного
населения на терапевтическом участке, в соответствии с
нормативной штатной численностью медицинского
персонала составляет:
1.1900 человек взрослого населения в возрасте 18 лет и
старше;
2.1500 человек взрослого населения в возрасте 18 лет и
старше;
3.1400 человек взрослого населения в возрасте 18 лет и
старше;
4.1700 человек взрослого населения в возрасте 18 лет и
старше;
004.Рекомендуемая
численность
прикрепленного
населения на педиатрическом участке, в соответствии с
нормативной штатной численностью медицинского
персонала составляет:
1. 600 человек детского населения 0-17 лет включительно;
2. 800 человек детского населения 0-17 лет включительно;
3.1700 человек детского населения 0-17 лет включительно;
4.1200 человек детского населения 0-17 лет включительно;
57
005.Рекомендуемая
численность
прикрепленного
населения на участке врача общей практики, в
соответствии с нормативной штатной численностью
медицинского персонала составляет:
1.1500 человек взрослого населения в возрасте 18 лет и
старше;
2.1700 человек взрослого населения в возрасте 18 лет и
старше;
3.1900 человек взрослого населения в возрасте 18 лет и
старше;
4.1400 человек взрослого населения в возрасте 18 лет и
старше.
Приложение 1
Анализ деятельности поликлиники
Укомплектованность должностями
Методика расчета
Применение
Уровень
Факторы,
влияющие
на
показателя
показатель
д.б. не ниже
следующих
цифр
Для
оценки
по
Недостаточная
обеспеченность
Число занятых должностей î 100%
обеспеченности
учреждению -
врачами
Число штатных должностей
учреждения
(94-96%)
медицинскими
по
кадрами. Показатель
поликлинике
может рассчитываться
( 88-90%)
и для
отдельных
по
специалистов
участковым
терапевтам -
(94-95%)
59

Коэффициент совместительства
Позволяет установить
Недостаточная
обеспеченность
Число занятых должностей х 100%
за
счет,
каких
врачами в целом по учреждению и
Число физических лиц
источников
>1,0 - 1,2
по отдельным специальностям
достигается
уровень
укомплектованности
Участковость (уровень посещений, в %)
Для характеристики
По приему в
Недостаточная
обеспеченность
Число посещений, к одному врачу
организации
поликлинике
врачами,
плохая
х 100%
терапевтической
< 80-85%
информированность населения о
Общее число посещений жителями
помощи населению
По
графике работы врача, отсутствие
района
посещениям на
скользящего графика работы
дому
врача,
большая
численность
< 90-92%
населения
на
участке,
неудовлетворительное
качество
лечебно-профилактической
работы,
регрессивный
тип
структуры
населения,
недостаточная
обеспеченность
транспортом, эпидемии.
Полнота охвата диспансерным наблюдением (в %)
Состоит под диспансерным
Для характеристики
Ниже
Превышение
численности
наблюдением на конец отчетного
организации
среднего
населения на участке, недооценка
диспансерного
показателя
врачами роли диспансеризации**
года î100%
наблюдения*.
внутри
Зарегистрировано больных с
каждого
данным заболеванием
учреждения,
Ниже
среднего
показателя по
каждой
нозологическ
ой группе
61

Активные посещения на дому
Для характеристики
Недостаточная
обеспеченность
Число активных посещений
качества медицинской
врачами, отсутствие скользящего
î 100%
помощи на дому***
графика
работы
врача,
Общее число посещений на дому
-
неудовлетворительное
качество
лечебно-профилактической
работы,
регрессивный
тип
структуры
населения,
недостаточная
обеспеченность
транспортом, эпидемии.
Выполнение плана проведения периодических медицинских осмотров работающих (в %)
Для характеристики
Неудовлетворительная
-
Осмотрено лиц по контингентам
организации
организация
профилактической
х 100%
профилактической
работы
Подлежало осмотру
работы
поликлиники****
Своевременное взятие больных под диспансерное наблюдение
Число больных взятых под наблюдение
Для характеристики
недооценка
врачами
роли
-
с впервые в жизни установленным
качества организации
диспансеризации
диагнозом х100%
диспансерного
Число больных с впервые в жизни
наблюдения
установленным диагнозом
Число диспансерных больных, не наблюдавшихся в течение года (в %)
Для оценки качества
Неудовлетворительная
число пациентов, не проходивших
диспансерного
организация
диспансеризации,
диспансерное
наблюдение
в
наблюдения
и
перегруженность
терапевта,
течение года х 100%
организации
большое количество пациентов,
число состоящих на диспансерном
профилактической
~ 100%
нуждающихся в диспансеризации,
наблюдении
помощи
пациенты проходят наблюдение в
специализированных медицинских
учреждениях.
63

Первичный выход на инвалидность
Число больных впервые вышедшие на
Для оценки качества
Высокий уровень заболеваемости,
-
инвалидность х 100%
организации
и
неудовлетворительное
качество
Общее число хронических больных по
проведения
профилактики и диспансеризации,
данной нозологии
профилактической и
игнорирование
реабилитации,
реабилитационной
низкая
квалификация
работы в поликлинике
специалистов
Средняя численность населения на одном терапевтическом участке
Количество терапевтических участков
Для
оценки
1 700 - 1 800
Неудовлетворительная
Общая численность обслуживаемого
интенсивности труда
чел.
укомплектованность штатов
населения
терапевтов и качества
медицинской помощи

Процент хронических больных, регулярно проходящих диспансеризацию
Число хр. Больных регулярно,
Для
оценки
Дефекты
в
организации
проходящих диспансерное наблюдение
правильности
профилактической
работы,
в течение года х 100%
организации
~ 100%
большая численность хронических
диспансерного
больных,
состоящих
на
Число всех больных, состоящих на
наблюдения
в
диспансерном
учете,
низкая
диспансерном учете
поликлинике
медицинская культура населения
* показатель всегда вычисляется по отдельным формам заболеваниям
**в среднем на одном участке под диспансерным наблюдением состоит 100 - 120 чел.
***показатель следует рассчитывать только в отношении повторных больных
****показатели анализируются по отдельным контингентам
65