Рентгенологическая диагностика грыж пищеводного отверстия диафрагмы
План реферата.
Введение.
Классификация грыж пищеводного отверстия диафрагмы.
Клиническая картина.
Методика рентгенологического исследования.
Рентгенологические симптомы аксиальных грыж.
Рентгенологические симптомы параэзофагеальных грыж.
Осложнения.
Заключение.
Первое сообщение о грыже пищеводного отверстия диафрагмы было опубликовано Морганьи в 1768 г. Долгое время это заболевание считалось чрезвычайно редким. Развитие рентгенологических методов сыграло огромную роль в повышении диагностических возможностей при выявлении данной патологии, и на сегодняшний день остается одним из ведущих методов исследования.
До настоящего времени не существует единой точки зрения на этиологию приобретенных грыж пищеводного отверстия диафрагмы. Однако диагностируется это заболевание все чаще. Причины возникновения грыж пищеводного отверстия многочисленны и весьма разнообразны. Грыжи могут быть врожденными и приобретенными. Врожденные грыжи в детском возрасте являются пороками эмбрионального развития пищеварительной системы (S.Harrington 1955).
Приобретенные грыжи пищеводного отверстия диафрагмы, по мнению большинства авторов, развиваются как во взрослом (Б.В.Петровский и соавт 1969г.), так и в среднем и молодом возрасте, причиной возникновения их является совокупность многих факторов, приводящих к ослаблению мышечных и соединительнотканных структур в области пищеводно- желудочного перехода и повышению внутрибрюшного и внутрижелудочного давления. По мнению В.Х. Василенко и А.Л.Гребнева имеют значение как функционально - анатомическая недостаточность образований в области пищеводного отверстия диафрагмы, так и то, что орган, уже находившийся в отверстии (пищевод), легче, чем другой, пролабирует через него.
Грыжи пищеводного отверстия делят на три основные группы:
-1) грыжи пищеводного отверстия первой степени- над диафрагмой располагается абдоминальный отдел пищевода, кардия находится в в диафрагмальном отверстии или чуть выше,
-2) грыжи второй степени- над диафрагмой находится абдоминальный отдел пищевода, кардия, в диафрагмальном отверстии прослеживаются складки слизистой оболочки желудка,
-3) грыжи третьей степени-через пищеводное отверстие диафрагмы пролабируют абдоминальный отдел пищевода, кардия и часть желудка.
По степени фиксации различают полностью фиксированную, частично фиксированную и скользящую грыжи пищеводного отверстия диафрагмы.
Василенко В.Х. и соавт. (1971г.) разработали классификацию грыж с учетом морфологических и клинических данных, патогенеза и сопутствующих заболеваний.
Тип грыжи.
Фиксированные и нефиксированные (для аксиальных и параэзофагеальных).
Аксиальные (пищеводная, кардиофундальная, субтотальная, тотальная).
Параэзофагеальная(фундальная, антральная, кишечная, желудочно- кишечная, сальниковая).
Врожденный короткий пищевод.
Грыжи другого типа (тонкокишечные, сальниковые и т.д.)
Осложнения. Рефлюкс-эзофагит,
Пептическая язва пищевода.
Стенозирование пищевода, степень их выраженности. Пищеводные кровотечения.
Пролапс слизистой желудка в пищевод. Перфорация пищевода.
Ущемление грыжи( при параэзофагеальных грыжах).
Предполагаемая причина, механизм возникновения грыжи.
Сопутствующие заболевания.
Основным различием аксиальных и параэзофагеальных грыж является локализация пищеводно-желудочного перехода по отношению к пищеводному отверстию диафрагмы. При аксиальной грыже кардия
смещается вверх, располагаясь выше уровня диафрагмы, при параэзофагеальной- остается на обычном месте.
Клиническая картина грыж пищеводного отверстия – это проявления недостаточности кардии и рефлюкс-эзофагита. Наиболее частым симптомом являются боли различной степени выраженности и локализации- за грудиной, в области мечевидного отростка, распространяющиеся на грудную клетку, отдающие в плечо. Боли могут усиливаться в горизонтальном положении, при физических нагрузках, имитировать стенокардические. Для дифференциальной диагностики природы болевого симптома рекомендуется установить его связь с приемом пищи, изначальным положением тела, возможностью купирования болевого симптома щелочной минеральной водой или сердечными препаратами. Б.В.Петровский и соавт. у 84 % пациентов с грыжами пищеводного отверстия диафрагмы наблюдали болевой симптом. В эпигастральной области боль отмечали 56% больных, загрудинно-18% , в левом подреберье-6% и в правом подреберье-3% пациентов. Основной причиной возникновения болевого симптома авторы считают растяжение пищевода при забросе кислого желудочного содержимого.
Дифференциальная диагностика болей при гастроэзофагеальном рефлюксе и острой коронарной недостаточности, особенно у лиц пожилого и старческого возраста, крайне затруднительна, что обусловлено рядом причин. Во- первых, боли имеют схожую иррадиацию, во- вторых, болевая симптоматика обуславливает изменения на ЭКГ. Правильно собранный анамнез, проведение специальных исследований деятельности сердца, эндоскопического и рентгенологического исследования пищевода и желудка позволяют избежать диагностических ошибок.
Вторым по частоте симптомом является изжога, отрыжка воздухом или кислым содержимым вскоре после еды. Возникновение изжоги обусловлено забросом содержимого желудка в дистальные отделы пищевода, а также повышенной воспиимчивостью слизистой к желудочному или дуоденальному содержимому. В.Х.Василенко с соавт. считают, что провоцирующими факторами в возникновении изжоги являются чрезмерное переедание, сильный кашель, тяжелая физическая нагрузка, которые приводят в повышению внутрибрюшного давления. Зачастую изжога проявляется в положении лежа на левом боку. Именно в этом положении происходит сглаживание угла Гиса, которое способствует желудочно- пищеводному рефлюксу. Отрыжка наиболее ярко отражает недостаточность нижнего пищеводного сфинктера. Как и в случаях с изжогой, усиление этого симптома отмечается после обильного приема пищи и изменения положения тела.
Синдром дисфагии может носить периодический характер, стойкая дисфагия может быть признаком сформировавшейся стриктуры пищевода. Иногда встречается так называемая парадоксальная дисфагия, проявляющаяся в том, что больные периодически отмечают непереносимость горячей, холодной, твердой или жидкой пищи.
Необходимо особо подчеркнуть, что, помимо так называемых пищеводных проявлений, существуют и внепищеводные симптомы. К ним относят желудочные, легочные, ларингеальные и др.
Желудочная симптоматика связана с нарушением моторики и эвакуаторной функции желудка, которая проявляется в чувстве быстрого насыщения, вздутии живота, тошноте и рвоте.
Наряду с желудочной симптоматикой к внепищеводным относятся также и легочные симптомы. О прямой связи гастроэзофагеального рефлюкса с
заболеваниями легких свидетельствует большое количество публикаций, в которых рассматриваются причинно-следственные связи между заболеваниями пищевода и бронхиальной астмой, хронической пневмонией и бронхитом (Т.И,Данилова 1989г., А.А.Шептулин1994г., M.B. Fennerty 1996 г. И др.) Однако до настоящего времени не существует единой теории этиопатогенеза легочных заболеваний, как одного из проявлений гастроэзофагеальной рефлюксной болезни. Т.И. Данилова считает, что основной причиной возникновения неспецифических заболеваний легких является микроаспирация желудочного содержимого в бронхи. По мнению А.А. Шептунова возникновение часто повторяющихся пневмоний, бронхитов, бронхиальной астмы у больных с гастроэзофагеальным рефлюксом носит рефлекторный характер.
Ларингеальная симптоматика при гастроэзофагеальной болезни обусловлена забросом кислого содержимого не только в дистальные отделы пищевода, но и в ротовую полость. Это проявляется осиплостью голоса, избыточным слизеобразованием в гортани, слюнотечением.
Часто клинические проявления грыжи пищеводного отверстия скрываются за клиникой язвенной болезни, холецистита и т.д.
При этом для их диагностики очень важно соблюдение методики рентгенологического исследования пищевода и желудка. Исследование начинают с обзорной рентгеноскопии органов грудной клетки и брюшной полости в вертикальном положении, особое внимание обращая при этом на срединную тень, положение, размеры и форму желудочного пузыря. После этого переходят к контрастному исследованию с применением взвеси сернокислого бария различной степени густоты пищевода, желудка и двенадцатиперстной кишки.
При контрастном исследовании верхних отделов пищевода необходимо изучить акт глотания, процесс прохождения контрастной массы по пищеводу, обратить внимание на контуры пищевода, эластичность его стенок и ширину просвета. Исследование проводится в прямой и двух косых проекциях. Затем осуществляется исследование функциональной деятельности кардии. Оно включает следующие этапы: при вдохе кардия полностью смыкается и переход контраста из пищевода в желудок прекращается. При выдохе кардия в норме раскрывается и переход контраста в желудок восстанавливается. При недостаточности кардии или халазии пищевода кардия при вдохе полностью не смыкается.
Затем, на этапе исследования состояния верхних отделов пищеварительного тракта в горизонтальном положении, оценивается заброс содержимого желудка в пищевод, а также скорость эвакуации – очищение пищевода от контрастной массы, которая в норме не должна превышать 50-60-секунд. Позиции пациента должны быть различными - на животе, на спине и с приподнятой левой половиной туловища.
Особое значение при исследовании пациентов с предполагаемой грыжей пищеводного отверстия диафрагмы приобретают методические приемы, направленные на повышение внутрижелудочного или внутрибрюшного давления. Для этого применяют натуживание, покашливание, исследование с пробой Вальсальвы, положение Тренделенбурга.
РЕНТГЕНОЛОГИЧЕСКИЕ ПРИЗНАКИ аксиальных ГРЫЖ ПИЩЕВОДНОГО ОТВЕРСТИЯ ДИАФРАГМЫ.
Трансмиграция слизистой в области пищеводно-желудочного перехода проявляется дефектом наполнения в нижнем отделе пищевода непосредственно над кардией. Форма его может быть различной- грибовидной, кустовидной. При смещении знаяительной массы слизистой оболочки образуется дополнительная патологическая тень в медиальном отделе газового пузыря желудка, которая меняет свой размер и форму при изменении положения тела и при натуживании.
Симптом ободка или венчика возникает при перемещении небольших масс слизистой оболочки в пищеводно-желудочном переходе, при этом во время исследования отчетливо прослеживается рельеф слизистой.
Расширение пищеводно-желудочного перехода, развернутость угла Гиса являются рентгенологическими симптомами, которые должны уже при
прохождении первых глотков бариевой взвеси насторожить врача и явиться поводом для целенаправленного полипозиционного исследования на предмет выявления грыжи пищеводного отверстия диафрагмы. Такими же симптомами являются длинный и извитой абдоминальный сегмент пищевода, уменьшение размеров газового пузыря желудка, утолщение складок слизистой кардиального отдела желудка.
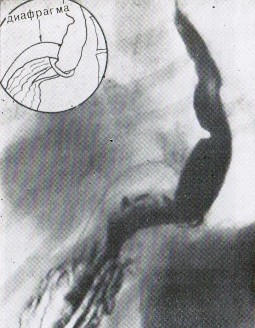
Прямым признаком грыжи пищеводного отверстия диафрагмы является
смещение через пищеводное отверстие диафрагмы абдоминального сегмента пищевода, части кардиального отдела желудка, свода желудка и т.д. Источником затруднений может явиться эпифренальная ампула пищевода, которая по форме может напоминать грыжу, но при этом отличается некоторыми особенностями. Эпифренальной ампулой считается расширение пищевода в наддиафрагмальной его части, возникающее при глубоком вдохе. Она является чисто функциональным образованием, возникает только при приеме бариевой взвеси через рот, никогда не образуется при затекании контрастной массы из желудка.Лучше всего ампула формируется при
глубоком вдохе или пробе Вальсальвы и обычно быстро опорожняется в момент выдоха. Пищеводная ампула имеет гладкие контуры и форму, напоминающую луковицу, расположенную строго вдоль оси пищевода.
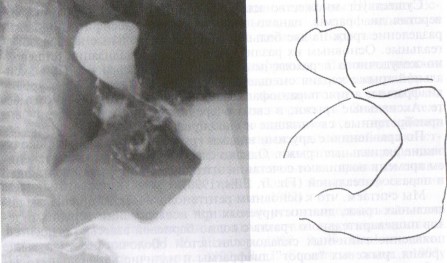
 Скользящая грыжа пищеводного отверстия формируется независимо от фазы дыхания и более
Скользящая грыжа пищеводного отверстия формируется независимо от фазы дыхания и более
продолжительное время сохраняется над диафрагмой. Обычно грыжа располагается асимметрично к пищеводу, имеет овальныю форму, в которой преобладает поперечный размер. Нижняя граница грыжи нечеткая, на этом уровне часто прослеживаются желудочные складки.
Рентгенологическая диагностика параэзофагеальгых грыж пищеводного отверстия диафрагмы.
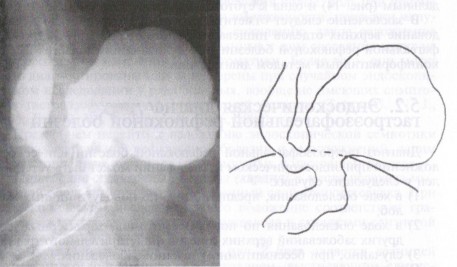 Параэзофагеальные грыжи характеризуются перемещением в средостение какого-либо отдела
Параэзофагеальные грыжи характеризуются перемещением в средостение какого-либо отдела
желудка или других органов брюшной полости при нормальном положении кардии в брюшной полости.Они относятся к истинным грыжам с наклонностью к ущемлениям.

Параэзофагеальные грыжи характеризуются перемещением в средостение какого-либо отдела желудка или других органов брюшной полости при нормальном положении кардии в брюшной полости.Они относятся к истинным грыжам с наклонностью к ущемлениям.
Параэзофагеальные грыжи по классификации Б.В.Петровского могут быть фундальными, антральными, кишечными, кишечно-желудочными и сальниковыми. Среди параэзофагеальных грыж чаще всего наблюдаются фундальные, когда в заднее средостение смещается свод желудка, кардия остается под диафрагмой.
Клиническая картина параэзофагеальных грыж многосимптомна, в зависимости от варианта смещения преобладают желудочно- кишечные или сердечно- легочные проявления. При параэзофагеальных грыжах, даже в тех случаях, когда большая часть желудка проникает в средостение и перекручивается, механизм замыкания кардии не нарушен и поэтому как правило, не наблюдается гастро-эзофагеального рефлюкса и его осложнений. Резкая деформация пролабированной части желудка может сопровождаться явлениями длительного застоя, что наряду с постоянным
механическим раздражением в области грыжевых ворот может привести к возникновению патологических процессов - гастриту, язве или раку желудка.
В распознавании параэзофагеальных грыж решающая роль отводится рентгенологическому исследованию. Уже при обзорной рентгеноскопии грудной клетки удается определить округлое просветление на фоне тени сердца, которое оказывается фундальным отделом желудка. Однако особенно важным этапом в установлении диагноза принято считать исследование с контрастом. При этом обращается внимание на состояние эпифренального отдела пищевода, уточняются место расположения кардии и взаимоотношение пролабированного отдела желудка с пищеводом и кардией.
Дифференциальную диагностику проводят прежде всего с кардиофундальными грыжами. Основным диагностическим критерием является поддиафрагмальное расположение кардии. Рентгенодиагностика параэзофагеальных грыж при целенаправленном исследовании несложна. Однако распознавание осложнений сопряжено со значительными трудностями из-за перегибов и перекручиваний пролабированной части желудка. Поэтому важно при первых глотках бариевой взвеси тщательно исследовать рельеф слизистой оболочки желудкав грыжевой части, особенно в области грыжевых ворот, где чаще всего и наблюдаются эти осложнения.
Осложнениями грыж пищеводного отверстия диафрагмы являются рефлюкс
– эзофагит, пептические язвы, стриктуры пищевода, пищеводно-желудочные кровотечения, инвагинации пищевода в грыжевое выпячивание, приобретенный короткий пищевод.
Рефлюкс-эзофагит в настоящее время считается одним из самых распространенных осложнений скользящей грыжи. Обнаружение самой
грыжи не имеет столь важного значения, как выявление гастро- эзофагеального рефлюкса и рефлюкс-эзофагита. Данное осложнение выявляется, по данным различных авторов, от 30% до 55% обследованных по поводу грыжи пищеводного отверстия.
Язвы пищевода, которые, в свою очередь, возникают как осложнение рефлюкс-эзофагита, относятся к так называемым вторичным язвам. Основным рентгенологическим признаком язв принято считать наличие “ ниши”на рельефе или на контуру, окруженной воспалительным валом различной степени выраженности. Чаще всего язвы локализуются на задней стенке пищевода(в 70% случаев - C.Hu 1972г.) Дифференциальная диагностика пептических язв пищевода должна проводиться с блюдцеобразным раком. При пептической язве рельеф слизистой вокруг язвенного дефекта сохранен, при раковых язвах обращает еа себя внимание ригидность стенок пищевода. В сложных для диагностики случаях возможно проведение компьютерно- томографического исследования, позволяющего уточнить структуру стенки пищевода.
Одним из частых осложнений является стриктура пищевода, которая возникает вследствие рубцевания язвенного дефекта. Основным клиническим проявлением стриктур является дисфагия, которая возникает при ширине стриктуры менее 13 мм. Повышения диагностической ценности рентгенологического метода можно достичь, если давать больным небольшие порции густой взвеси сульфата бария в положении на животе с приподнятой левой половиной туловища. Локализация стриктуры по отношению к диафрагме имеет большое диагностической значение. Стриктура с локализацией в области пищеводно- диафрагмального перехода является истинной рубцовой стриктурой, если же стриктура расположена
проксимальнее, ее следует включать в рентгенологический симптомокомплекс пищевода Баррета (В.А.Кубышкин 1999г.)
Тяжелыми и часто возникающими осложнениями при скользящей грыже пищеводного отверстия диафрагмы являются кровотечения и анемии(8%- 30%). В этих случаях причиной кровотечений являются эрозии и язвы или венозный застой в пролабированной части желудка. Кровотечения могут бить небольшими хроническими, при которых развивается гипохромная анемия, лил профузными, что встречается гораздо реже.
При длительно текущем пептическом эзофагите либо длительном спастическом сокращении продольной мускулатуры пищевода, раздражении блуждающих нервов, может развиться приобретенный короткий пищевод, при котором часть желудка стойко перемещена в грудную полость. Основным рентгенологическим симптомом короткого пищевода является фиксация кардии выпрямленным пищеводом над диафрагмой. К косвенным признакам относя уменьшение или отсутствие газового пузыря желудка, смещение его вверх и вправо, а также формирование эпифренальной ампулы выше, чем обычно.
Одним из тяжелых осложнений грыж является их нередкое сочетание со злокачественными опухолями пищевода и верхних отделов желудка. При этом нельзя забывать о том, что и рак желудка может способствовать развитию грыжи- злокачественная опухоль служит источником раздражения блуждающего нерва, который вызывает укорочение пищевода за счет сокращения продольных мышечных волокон, при этом кардия подтягивается через пищеводное отверстие в заднее средостение .
Таким образом, рентгенологическое исследование верхних отделов желудочно- кишечного тракта остается ведущим методом диагностики грыж пищеводного отверстия диафрагмы и их осложнений. Именно рентгенологическое исследование является решающим в выборе тактики и способа лечения-консервативного либо хирургической коррекции анатомических нарушений в области пищеводно- желудочного перехода. Кроме того, наряду с эндоскопией рентгенологический метод позволяет выявить тип и степень осложнений при грыжах пищеводного отверстия диафрагмы.
ИСПОЛЬЗОВАННАЯ ЛИТЕРАТУРА.
Кубышкин В.А., Корняк Б.С. Гастроэзофагеальная рефлюксная болезнь Москва 1999г.
М.К.Фергюсон Атлас торакальной хирургии Москва Реотар-Медиа 2009г.
Шептулин А.А.Современные представления о патогенезе, диагностике и лечении рефлюкс- эзофагита.1994г.
Антонович В.Б. Рентгендиагностика заболеваний пищевода, желудка, кишечника. Москва Медицина 1987г.
Ищенко Б.И. Лучевая диагностика для торакальных хирургов. Санкт- Петербург 2001г.
Рабкин И.Х. рентгенодиагностика заболеваний и повреждений диафрагмы.Москва 2008г.
////////////////////////////